胃息肉合并结直肠息肉的危险因素分析
2021-06-28刘春萌李志婷
刘春萌,李志婷
(华北理工大学附属医院消化内科,河北唐山063000)
胃肠道息肉是胃肠道黏膜向腔内突出的隆起性病变。腺瘤性息肉被公认为癌前病变,是结直肠癌的主要危险因素[1]。胃息肉和肠息肉存在着一定的联系。目前国内外对体重指数(BMI)、幽门螺旋杆菌及胃息肉病理类型等因素对胃息肉合并结直肠息肉影响的综合性研究比较少见,临床缺乏对胃息肉患者行结肠镜检查的标准。本文回顾性分析胃息肉合并结直肠息肉的相关危险因素,旨在探讨高风险胃息肉患者行结肠镜检查的理论依据,从而提高肠息肉的检出率,降低结直肠肿瘤的发生率。
1 资料与方法
1.1 一般资料
回顾性分析2017年1月—2019年1月于华北理工大学附属医院消化内科住院,且住院期间行胃镜及结肠镜检查的479 例患者。同时检出有胃息肉合并结直肠息肉的107 例患者为病例组,单纯有胃息肉的患者67 例为对照组。纳入标准:①有完整住院病历资料;②住院期间同时接受电子胃十二指肠镜及电子结肠镜检查并检出胃息肉;③行电子胃镜、肠镜检查1 个月前未进行幽门螺杆菌根除治疗,未服用过抗生素、质子泵抑制剂(PPIs)。排除标准:①曾确诊为家族性幼年性结肠息肉病、胶质瘤息肉病综合征等遗传性息肉病;②临床确诊为炎症性肠病、结肠黑变病等肠道疾病;③既往有胃癌或肠癌病史;④住院病历资料不完整。
1.2 方法
1.2.1 两组的一般资料依据患者入院后的时间顺序收集病例组与对照组的一般资料:性别、年龄、BMI、幽门螺杆菌感染、既往病史(高血压、糖尿病)、血脂情况、尿酸水平及检出的胃、肠息肉的病理类型等。
1.2.2 胃肠息肉的诊断以胃肠镜检查报告及病理组织学报告为诊断依据。两组患者行胃肠镜检查时发现胃肠道息肉后取组织送病理或直接行内镜下息肉切除治疗并送病理。
1.2.3 病理组织检查所有经内镜取下的组织保存于4%的甲醛溶液中,均由该院病理科医生进行病理诊断。
1.2.4 幽门螺杆菌的检测①14C 呼气试验;②行胃镜检查时取组织行组织病理学检查,患者只需有其中1 项检查阳性即可确定为幽门螺杆菌感染阳性。
1.3 统计学方法
数据分析采用SPSS 17.0 统计软件,计数资料以构成比或率(%)表示,比较采用χ2检验,影响因素的分析采用Logistic 回归模型,P<0.05 为差异有统计学意义。
2 结果
2.1 两组临床资料的单因素分析
胃息肉合并结直肠息肉的发病率为22.3%(107/479)。病例组107 例。其中,男性58 例,女性49 例;平均年龄(61.99±8.30) 岁,平均BMI (24.09±2.29)kg/m2。对照组67 例。其中,男性25 例,女性42 例;平均年龄(55.97±8.71) 岁,平均BMI(23.25±2.07)kg/m2。两组年龄、BMI、性别、吸烟、饮酒、高甘油三酯率、幽门螺杆菌感染构成比比较,差异有统计学意义(P<0.05)。见表1。
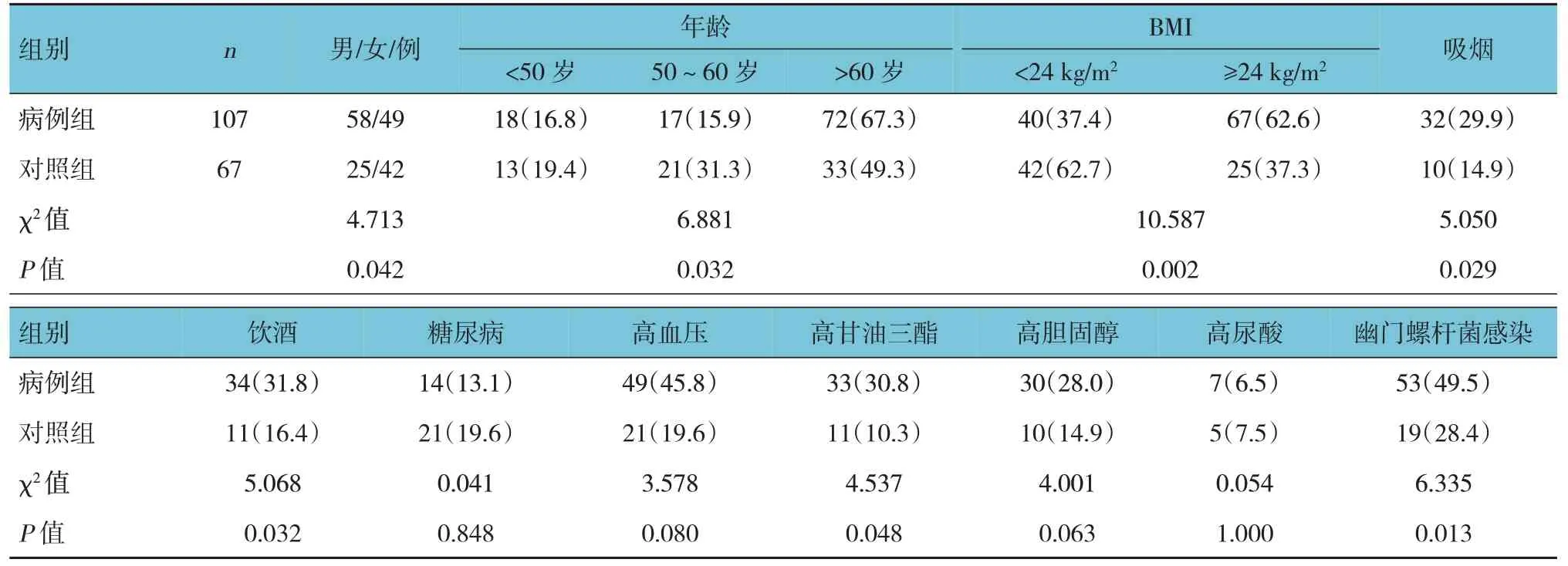
表1 两组临床资料的单因素分析 例(%)
2.2 胃息肉合并结直肠息肉危险因素的Logistic回归分析
以是否合并结直肠息肉为因变量,将年龄、BMI、性别、吸烟、饮酒、高甘油三酯、幽门螺杆菌感染为自变量进行多因素Logistic 回归分析,结果:年龄1.184(95% CI:1.013,1.384)]、性别(95% CI:1.207,8.753)]和幽门螺杆菌感染1.369(95% CI:0.178,0.764)]为胃息肉合并结直肠息肉的危险因素。见表2。
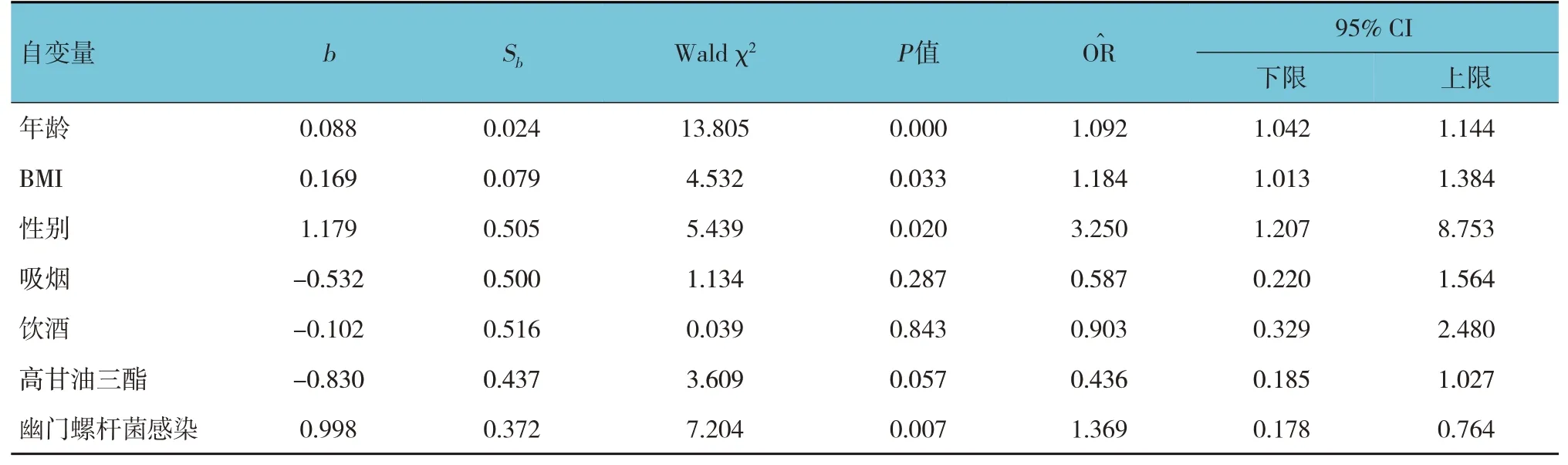
表2 多因素Logistics回归分析结果参数
2.3 不同病理类型的胃息肉中非腺瘤性肠息肉、腺瘤性肠息肉的构成比较
病例组患者按照胃息肉的病理类型分为胃底腺息肉、增生性息肉、腺瘤性息肉、炎症息肉4 种。其中,胃底腺息肉54 例,增生性息肉32 例,腺瘤性息肉4 例,炎症息肉17 例。结直肠息肉的病理类型分为非腺瘤性肠息肉和腺瘤性肠息肉2 种。4 种类型胃息肉中非腺瘤性息肉、腺瘤性息肉构成比的比较,差异有统计学意义(χ2=8.909,P=0.031),胃底腺息肉、增生性息肉、腺瘤性息肉、炎症息肉发生腺瘤性肠息肉的概率分别为74.1%、59.4%、75.0%和35.3%。见表3。
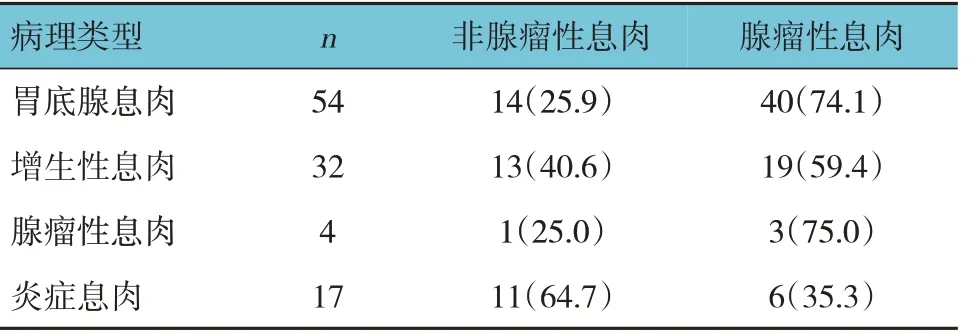
表3 4种类型胃息肉中非腺瘤性息肉、腺瘤性息肉构成比的比较 例(%)
3 讨论
随着人们生活水平的提高,饮食、运动习惯的改变,胃肠道息肉逐渐成为一种常见病,大部分的胃肠道息肉都没有明显的临床症状,常常于体检时才被发现,但是其中的一部分会消无声息的演变为癌。其中腺瘤性肠息肉作为一种癌前病变,转变为癌的过程很缓慢,大概需要5~10年,所以可以通过提前行结肠镜下切除来预防大肠癌的发生。大肠癌的发病率在我国仅次于胃癌和食管癌[2]。有研究表明胃息肉与结直肠息肉存在一定的相关性[3-4]。胃息肉合并结直肠息肉的机制一方面考虑与基因相关,如P53、APC等基因突变在胃肠道病变中发挥重要作用[5],从而导致胃肠道息肉的发生;另一方考虑与外界因素有着密切的联系,如幽门螺杆菌感染、血脂、年龄、性别等因素[6-8],这些因素均可导致胃肠道息肉的发生。
本研究发现,胃息肉合并结直肠息肉的患者在性别、年龄、BMI、甘油三酯、吸烟、饮酒、幽门螺杆菌感染情况与胃息肉患者有差异。并且多因素Logistic 回归分析结果证明性别、年龄、BMI、幽门螺杆菌感染为胃息肉合并结直肠息肉的危险因素,与文献研究结果大致相同[9-10]。
幽门螺旋杆菌是一种生长在胃黏膜表面的革兰阴性菌,在我国的感染率高达56%[11],人类是它的唯一传染源。幽门螺杆菌与胃癌的关系已被证实,但有学者发现其能增加大肠息肉、大肠癌发病的风险。关于幽门螺杆菌致大肠息肉、大肠癌的发病机制主要与以下几个方面有关。一是幽门螺杆菌导致胃泌素分泌增加[12],胃泌素能刺激胃肠道黏膜的DNA、蛋白质、RNA 的合成,从而促进胃肠道黏膜细胞的生长,同时胃泌素还可以通过对胃酸分泌量的影响间接改变肠道菌群的变化,从而促进大肠息肉、大肠癌的发生。另一方面幽门螺杆菌分泌的细胞毒素能够激发全身炎症反应[13],其中的环氧合酶-2(COX-2)能够对DNA 造成影响[14]。另外,幽门螺杆菌在P53 基因突变的过程中发挥着一定作用,从而影响大肠癌的发生率[15]。本研究发现幽门螺杆菌感染是胃息肉合并结直肠息肉的一个危险因素,因此建议幽门螺杆菌感染的胃息肉患者除了行根除治疗外还应行结肠镜检查。
肥胖与结直肠息肉有着密切的联系。肥胖可以通过改变肠道微生态的变化导致结直肠息肉的出现。此外饮食习惯、运动锻炼等均可影响结直肠息肉的发生[16]。临床通常用BMI 作为评价肥胖的指标。本研究发现,BMI 越高的胃息肉患者发生结直肠息肉的概率越大,因此笔者希望肥胖的患者能够积极控制体重,多食新鲜水果和蔬菜,适度的参加体育锻炼,这样可以减少结直肠息肉的发生,从而降低结直肠癌的发生率。此外,本研究还发现男性胃息肉患者更容易合并结直肠息肉,这可能与男性胃息肉患者在日常工作生活中压力大、吸烟、饮酒等有关。
本研究发现胃息肉合并结直肠息肉患者中,胃息肉病理类型中胃底腺息肉发生腺瘤性肠息肉的风险较大,与相关报道称的胃肠息肉病理无相关性[17]及胃腺瘤性息肉发生腺瘤性肠息肉的概率较大截然不同[18]。这可能与不同地区、不同种族的差异性有关。本地区胃息肉以胃底腺息肉多发,腺瘤性胃息肉的发病率很低。同时本研究为回顾性分析,可能出现选择偏倚、样本量不足等,从而影响统计学结果。易发生腺瘤性肠息肉的胃息肉病理类型等需要大量实验研究,才能得出胃息肉患者行结肠镜检查的临床标准,从而减少医疗资源的浪费,预防结直肠癌的发生。
综上所述,性别、年龄、BMI、幽门螺杆菌感染是胃息肉合并结直肠息肉的危险因素。建议年龄>60 岁、男性、肥胖、幽门螺杆菌感染的胃息肉患者行结肠镜检查。
