术后右美托咪定给药剂量差异对接受妇科腹腔镜手术患者恶心呕吐发生风险影响
2021-05-10郝玉娟王胜斌焦晓燕
郝玉娟, 王胜斌, 焦晓燕, 居 霞, 刘 宁, 张 野
1.安徽医科大学附属安庆医院 麻醉科,安徽 安庆 246000;2.安徽医科大学附属第二医院 麻醉科,安徽 合肥 230601
近年来,术后自控镇痛技术已被广泛应用于妇科手术患者,在缓解手术疼痛与提高舒适度方面显现出明显优势[1]。但接受妇科腹腔镜手术治疗患者因气腹、围术期阿片类药物使用等影响,术后恶心呕吐发生风险较高,严重影响术后康复进程[2]。目前,恶心呕吐已成为妇科腹腔镜患者术后主要不良反应类型。有研究显示,右美托咪定静脉输注能够降低腹腔镜术后恶心呕吐发生风险,但在具体剂量选择方面仍存在争议[3-4]。基于此,本研究旨在探讨术后右美托咪定给药剂量差异对接受妇科腹腔镜手术患者恶心呕吐发生风险的影响。现报道如下。
1 资料与方法
1.1 一般资料 选取安徽医科大学附属安庆医院自2017年1月至2020年9月收治的155例接受妇科腹腔镜手术患者为研究对象。纳入标准:择期行妇科腹腔镜手术;年龄18~60岁;美国麻醉医师学会(American Society of Anesthesiologists,ASA)分级Ⅰ~Ⅱ级。排除标准:缓慢型心律失常者;有吸烟酗酒史者;近4周内服用精神类药物;肝肾功能异常者。根据不同的术后右美托咪定给药剂量将其分为A组(n=80)与B组(n=75)。A组:年龄30~65岁,平均年龄(41.03±8.18)岁;ASA分级:Ⅰ级 33例,Ⅱ级47 例。B组:年龄30~65岁,平均年龄(42.19±7.70)岁;ASA分级:Ⅰ级31例,Ⅱ级44 例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准。所有患者均签署知情同意书。
1.2 研究方法 所有患者术前常规禁饮、禁食,进入手术室后建立外周静脉通路,监测心电图、无创血压及氧饱和度等。麻醉诱导方案:咪达唑仑0.05~0.10 mg/kg+舒芬太尼0.20~0.30 μg/kg+丙泊酚1.50~2.00 mg/kg+顺阿曲库铵0.20~0.30 mg/kg。麻醉诱导完成后,置入喉罩行机械通气,参数设置:潮气量6~8 ml/kg,通气频率8~12次/min,吸呼比1∶2,呼吸末二氧化碳分压维持在35~40 mmHg(1 mmHg=0.133 kPa)。麻醉诱导结束后,立即给予右美托咪定0.40 μg/(kg·h)输注,直至手术完成前30 min。麻醉维持方案:瑞芬太尼0.20~0.40 μg/(kg·min)+丙泊酚4.00~6.00 mg/(kg·min)。手术结束停止使用麻醉药,待患者完全清醒后,拔除喉罩送入麻醉后恢复室。静脉自控镇痛泵(patient controlled intravenousanalgesia,PCIA)镇痛方案:舒芬太尼1.20 μg/kg+地佐辛20 mg+生理盐水100 ml。背景输注速率、PCIA单次给药剂量、锁定时间分别为2 ml/h、0.5 ml、15 min。PCIA方案中,A组患者给予右美托咪定1 μg/kg,B组患者给予右美托咪定2 μg/kg。
1.3 观察指标 记录并比较两组患者术中临床指标。分别于患者进入麻醉后恢复室(T1)、回病房后6 h(T2)、回病房后6~12 h(T3)、回病房后12~24 h(T4)及回病房后24~48 h(T5),记录两组患者恶心呕吐发生情况。记录并比较两组患者术后12、24、48 h的视觉模拟评分法(visual analogue scale,VAS)评分、PCIA按压次数及不良反应发生率。

2 结果
2.1 两组患者术中临床指标比较 两组患者的麻醉时间、手术时间及术中麻醉药物用量比较,差异均无统计学意义(P>0.05)。见表1。

表1 两组患者术中临床指标比较
2.2 两组患者恶心呕吐发生率比较 两组患者T1时的恶心呕吐发生率比较,差异无统计学意义(P>0.05);T2~T5时,B组患者恶心呕吐发生率均低于A组,差异均有统计学意义(P<0.05)。见表2。

表2 两组患者恶心呕吐发生率比较/例(百分率/%)
2.3 两组患者VAS评分比较 B组患者术后12、24、48 h的VAS评分均低于A组,差异均有统计学意义(P<0.05)。见表3。
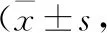
表3 两组患者VAS评分比较分)
2.4 两组患者PCIA按压次数及不良反应发生率比较 A组患者的PCIA按压次数为(4.08±1.21)次,显著多于B组的(1.85±0.46)次,差异有统计学意义(P<0.05)。A组、B组不良反应发生率分别为1.25%(1/80)、1.33%(1/75),差异无统计学意义(P>0.05)。
3 讨论
恶心呕吐为妇科术后常见并发症之一。术后恶心呕吐发生的危险因素包括女性、术后恶心呕吐史和/或晕动病及不吸烟[5]。腹腔镜手术过程中气腹建立、围术期阿片类药物使用等因素可进一步加重恶心呕吐反应[6]。术后恶心呕吐给妇科腹腔镜手术患者造成精神不适,如未及时有效控制甚至造成腹内压增高及切口裂开,从而导致术后住院及康复时间延长[7]。
右美托咪定已被证实能够刺激括约肌收缩并减少胃肠分泌量,经突触前环节调节胃酸分泌量;同时其还可拮抗交感神经活性,阻断延髓交感信号传递,降低儿茶酚胺释放量,从而达到减少胃动素高水平释放,起到预防恶心呕吐发生的作用[8-10]。右美托咪定有助于抑制炎症反应损伤,拮抗伤害性疼痛信号传导,调节大脑皮层觉醒反应,最终与阿片类药物联合增强镇痛、镇静、催眠及抗焦虑效应[11-13]。本研究结果显示,B组患者术后VAS评分低于A组,PCIA按压次数少于A组,差异均有统计学意义(P<0.05)。这说明,术后右美托咪定2 μg/kg辅助阿片类镇痛效果更佳。本研究结果还显示,T2~T5时,B组患者恶心呕吐发生率均低于A组,差异均有统计学意义(P<0.05)。这可能与1 μg/kg右美托咪定剂量较低以及镇痛效果下降,患者按压PCIA次数增多,导致阿片类药物使用量更高有关。两组患者不良反应发生率比较,差异无统计学意义(P>0.05)。这说明,右美托咪定2 μg/kg静脉自控镇痛安全可靠,与既往报道[14-15]结果一致。
综上所述,术后右美托咪定2 μg/kg给药可有效降低接受妇科腹腔镜手术患者恶心呕吐发生风险,且无明显并发症发生,推荐右美托咪定2 μg/kg剂量。
