糖尿病肾病患者髓过氧化物酶水平与代谢指标的相关性
2021-03-24王凌云
王凌云

【摘要】 目的:探讨糖尿病肾病患者髓过氧化物酶(myeloperoxidase,MPO)水平与代谢指标的相关性。方法:选取2018年8月-2020年10月在本院住院的糖尿病肾病患者72例(糖尿病肾病组)及同期于本院体检的健康人72名(对照组)作为研究对象,记录两组的一般资料,采用生化分析仪检测常规代谢指标,采用酶联免疫法检测血清MPO水平。比较两组一般资料、糖化血红蛋白(HbA1c)、空腹血糖(FBG)、尿素氮(BUN)、尿酸(UA)、胆固醇(TC)、甘油三酯(TG)、空腹胰岛素(FINS)、肌酐(Cr)、尿微量白蛋白及MPO。分析糖尿病肾病组中MPO与各代谢指标的相关性。结果:糖尿病肾病组HbA1c、FBG、Cr、BUN、UA、尿微量白蛋白均高于对照组(P<0.05)。糖尿病肾病组血清MPO水平高于对照组(P<0.05)。Pearson相关分析显示,糖尿病肾病组中MPO与HbA1c、FBG、Cr、BUN、UA、尿微量白蛋白均呈正相关(P<0.05)。多元逐步回歸分析显示,HbA1c、FBG、尿微量白蛋白为MPO的主要影响因素(P<0.05)。结论:MPO在糖尿病肾病患者中呈现高表达状况,与血糖、肾功能等代谢指标具有相关性,可能共同参与糖尿病肾病的发生发展过程。
【关键词】 髓过氧化物酶 糖尿病肾病 尿微量白蛋白
[Abstract] Objective: To investigate the correlation between myeloperoxidase (MPO) levels and metabolic indexes in patients with diabetic nephropathy. Method: A total of 72 diabetic nephropathy patients (diabetic nephropathy group) hospitalized in our hospital from August 2018 to October 2020 and 72 healthy people (control group) who underwent physical examination in our hospital during the same period were selected as the research objects. The general data of the two groups were recorded. Biochemical analyzer was used to detect routine metabolic indexes, and enzyme-linked immunoassay was used to detect serum MPO levels. General information, HbA1c, FBG, BUN, UA, TC, TG, FINS, Cr , urinary microalbumin and MPO were compared between the two groups. The correlation between MPO and various metabolic indexes in diabetic nephropathy group was analyzed. Result: HbA1c, FBG, Cr, BUN, UA and urinary microalbumin in diabetic nephropathy group were higher than those in control group (P<0.05). The serum MPO level of diabetic nephropathy group was higher than that of control group (P<0.05). Pearson correlation analysis showed that MPO in diabetic nephropathy group was positively correlated with HbA1c, FBG, Cr, BUN, UA and urinary microalbumin (P<0.05). Multiple stepwise regression analysis showed that HbA1c, FBG and urinary microalbumin were the main influencing factors of MPO (P<0.05). Conclusion: MPO is highly expressed in patients with diabetic nephropathy, which is correlated with metabolic indicators such as blood glucose and renal function, and may be involved in the occurrence and development of diabetic nephropathy.
[Key words] Myeloperoxidase Diabetic nephropathy Urinary microalbumin
First-author’s address: Dalian Third People’s Hospital, Dalian 116000, China
doi:10.3969/j.issn.1674-4985.2021.25.041
糖尿病是一组以高血糖为特征的代谢性疾病,糖尿病肾病是最多见的糖尿病微血管病变之一,是糖尿病患者死亡的主要原因之一[1]。该病以尿蛋白的排泄增加为主要临床特点,病理表现为细胞外基质增多、肾小球基底膜增厚、肾小球硬化、间质纤维化和足细胞损伤[2]。该病的具体发病机制还不明确,不过微炎症状态及氧化应激在该病的发生及发展中扮演重要角色。特别是在机体长期处于胰岛素抵抗状态下,肾小管钠水重吸收增加,肾小球处于高灌注、高滤过、高压力状态,可加重肾血管损伤[3]。胰岛素抵抗也可导致糖脂代谢平衡紊乱,加重肾功能损伤。而在炎症状态下,体内肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)等炎症因子通过各种作用途径影响葡萄糖代谢过程,引起并加重糖尿病肾病[4-5]。氧化应激学说是糖尿病肾病发生机制的另一学说。髓过氧化物酶(myeloperoxidase,MPO)是氧化应激的重要产物,可反应脂质过氧化损伤的程度[6]。本研究具体探讨了糖尿病肾病患者MPO水平与代谢指标的相关性,希望明确糖尿病肾病的发病机制,为改善患者预后提供参考。现报道如下。
1 资料与方法
1.1 一般资料 选取2018年8月-2020年10月于本院内分泌科住院的糖尿病肾病患者72例(糖尿病肾病组)及同期于本院体检中心体检的健康人72例(对照组)作为研究对象。纳入标准:糖尿病肾病组均符合世界卫生组织(WHO)糖尿病肾病的诊断标准;年龄20~70岁;临床与调查资料完整。排除标准:1型糖尿病患者;妊娠女性;存在糖尿病急性并发症、发热、手术、肿瘤、外伤等应激状况者;正在服用胰岛素治疗的糖尿病肾病患者;有严重智力或语言障碍者;动静脉畸形及破裂出血性疾病者。所有入选者均知情同意并签署知情同意书,本研究已经医院伦理委员会批准。
1.2 方法 (1)调查资料。记录所有入选者的一般资料,包括性别、年龄、体重指数等。入选者采用平卧或坐位,测量左臂、右臂血压,每次间隔10 min,取2次读数的平均值作为最终的收缩压与舒张压。(2)常規代谢指标及MPO检测。所有入选者采血前1 d下午5点半后即禁食且停止用药,次日早晨8:00点左右采集前臂静脉血2~3 mL,分为两管。其中一管样本抗凝后采用全自动生化分析仪检测糖化血红蛋白(HbA1c)、空腹血糖(FBG)、尿素氮(BUN)、尿酸(UA)、胆固醇(TC)、甘油三酯(TG)、空腹胰岛素(FINS)、肌酐(Cr)。另外一管样本室温下放置1 h后,4 ℃离心10 min(2 000 r/min),取上层血清,采用酶联免疫法检测MPO含量。同时采集第一次晨尿,用免疫比浊法检测尿微量白蛋白含量。
1.3 统计学处理 采用SPSS 21.0软件对所得数据进行统计分析,计量资料用(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用字2检验;相关性分析采用Pearson相关分析,采用多元逐步回归分析进行多因素分析。以P<0.05为差异有统计学意义。
2 结果
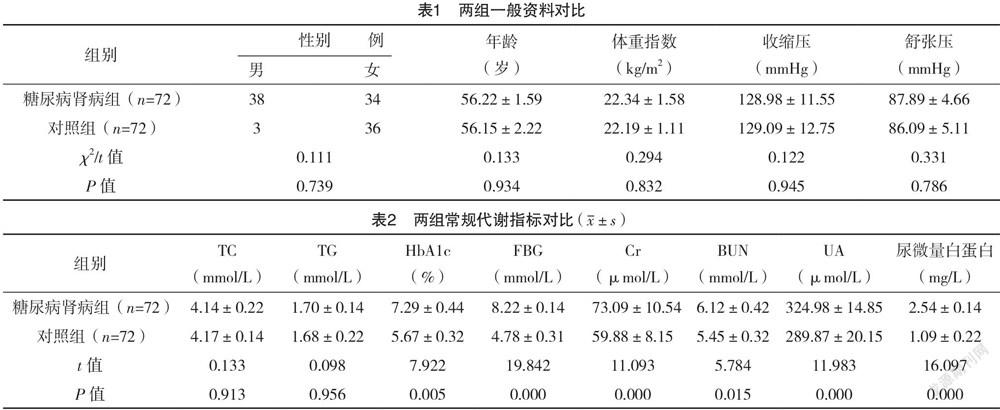
2.1 两组一般资料对比 两组的性别、年龄、体重指数、收缩压、舒张压比较,差异均无统计学意义(P>0.05),具有可比性。见表1。
2.2 两组常规代谢指标对比 两组TC、TG比较,差异均无统计学意义(P>0.05);糖尿病肾病组HbA1c、FBG、Cr、BUN、UA、尿微量白蛋白均高于对照组,差异均有统计学意义(P<0.05)。见表2。
2.3 两组血清MPO对比 糖尿病肾病组的血清MPO(125.63±18.49)IU/L高于对照组(56.87±9.11)IU/L,差异有统计学意义(P<0.05)。
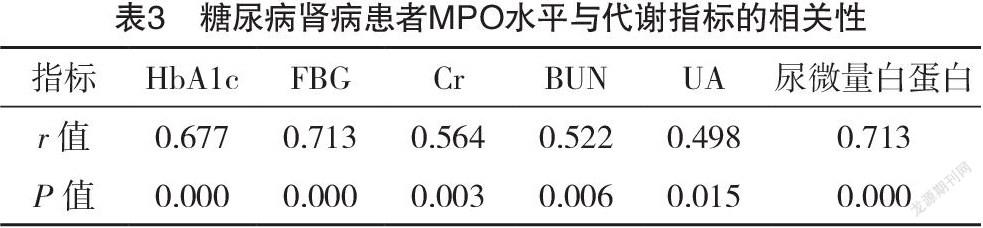
2.4 糖尿病肾病患者MPO水平与代谢指标的相关性分析 Pearson相关分析显示,糖尿病肾病组中MPO与HbA1c、FBG、Cr、BUN、UA、尿微量白蛋白均呈正相关(P<0.05),见表3。
2.5 糖尿病肾病患者MPO水平的影响因素 多元逐步回归分析显示,HbA1c、FBG、尿微量白蛋白为MPO的主要影响因素(P<0.05),见表4。
3 讨论
由于人口老龄化、肥胖等因素的影响,糖尿病肾病的发病率逐年上升。该病起病隐匿,若不能及时有效的治疗,可让患者持续进展到终末期肾脏病[7]。糖尿病肾病的具体发病机制目前尚未完全明确,已有研究显示其发生、发展与血糖控制不佳、高血脂、先天性免疫、高血压、胰岛素抵抗、机体炎症状态等因素有关[8]。本研究显示两组的性别、年龄、体重指数、收缩压、舒张压比较,差异均无统计学意义(P>0.05);两组TC、TG比较,差异均无统计学意义(P>0.05);糖尿病肾病组HbA1c、FBG、Cr、BUN、UA、尿微量白蛋白均高于对照组(P<0.05),表明本研究的糖尿病肾病患者并不伴随有血压与血脂异常,但是呈现明显的糖代谢与肾功能指标异常。从机制上分析,糖代谢异常可使得机体组织对胰岛素的反应能力缺陷,导致胰岛β细胞过度分泌胰岛素,从而可引发代谢综合征[9]。特别是在长期胰岛素抵抗状况下,肾小球处于高滤过、高灌注、高压力状态,增加肾脏血管调节因子的生成,导致水钠潴留,可进一步损伤肾血管,导致血液高凝状态,加重血管病变。
随着诊疗技术的快速发展,糖尿病肾病的病死率也得到下降,但是患者的生活质量一直比较低,为此早期诊断该病与阐明发生机制具有重要价值。氧化应激学说是糖尿病肾病发生机制的另一学说,也是导致肾损害的重要因素。已有研究发现,随着糖尿病肾病病情的加重,肾纤维化进展加快,可导致患者氧化应激损伤加重[10]。并且在氧化应激状态下,体内炎症因子的过量释放可通过介导脂肪细胞的葡萄糖转运机制,导致胰岛素抵抗。MPO是由中性粒细胞或单核细胞产生的过氧化物酶,具有很强的抗炎作用,能催化过氧化氢与氯的反应,从而调节机体的免疫功能[11-13]。本研究显示糖尿病肾病组的血清MPO含量高于对照组(P<0.05),提示氧化应激反应是糖尿病肾病发生与发展的重要因素。不过也有研究显示,随着糖尿病肾病病情的进展,机体氧化应激损伤加重,MPO水平上升,但并不必然导致机体清除氧自由基能力下降[14-15]。
尿微量白蛋白是反应白蛋白从肾小球滤过程度的指标,在正常机体状况下只有非常少量的白蛋白会从肾小球滤过,但当糖尿病肾病发生时,可导致尿微量白蛋白升高,其升高程度与肾小球损伤的程度一致,因此是早期诊断糖尿病肾病的主要依据[16]。但是尿微量白蛋白的检测特异性较低,一定程度上缩小了该指标的应用价值[17]。本研究结果显示糖尿病肾病患者的MPO与HbA1c、FBG、Cr、BUN、UA、尿微量白蛋白均呈正相关(P<0.05);多元逐步回归分析显示HbA1c、FBG、尿微量白蛋白为MPO的主要影响因素(P<0.05)。从机制上分析,MPO表达升高可刺激内皮细胞产生炎症细胞因子,导致花生四烯酸释放增加,参与肾脏高功能状态的形成造成肾脏高灌注、高滤过、高压力状态,损伤肾脏血管,加重胰岛素抵抗,诱发机体出现炎症反应[18]。胰岛素抵抗导致胰岛素的大量蓄积,可干扰碳水化合物的代谢过程,从而加重体内的氧化应激反应[19-21]。本研究也存在一定的不足,只为横断面研究,纳入患者的数量比较少,还有个体的差异等其他因素,将在后续研究中深入探讨。
总之,MPO在糖尿病肾病患者中呈现高表达状况,与血糖、肾功能等代谢指标具有相关性,可能共同参与糖尿病肾病的发生发展过程。
参考文献
[1]郭丽芳,孟皓波,高爱华,等.不同分期的糖尿病肾病病人炎性因子及氧化应激指标的变化及意义研究[J].内蒙古医科大学学报,2019,41(4):370-373.
[2]文锟,徐平,胡兴国,等.缺血性脑卒中患者血清内脂素和髓过氧化物酶水平与颈动脉粥样硬化关系的研究[J].实用预防医学,2018,25(1):62-65.
[3]刘丹霞,陈建锋,宋敏,等.髓过氧化物酶介导2型糖尿病患者低密度脂蛋白氨甲酰化修饰[J].武汉大学学报(医学版),2016,37(1):101-104.
[4]李津,易志刚,郭文安,等.胰升糖素样肽1受体激动剂调节糖尿病合并非酒精性肝病大鼠胰岛素抵抗及肝脏氧化应激损伤的实验研究[J].中华内分泌代谢杂志,2017,33(3):228-232.
[5]王齐,朱冠娅,牛轶雯,等.阻断糖基化终末产物受体效应对小鼠糖尿病创面炎症反应的影响[J/OL].中华损伤与修复杂志(电子版),2017,12(4):254-261.
[6]陈聪,梁金明,陈康荣,等.糖尿病肾病早期髓过氧化物酶与尿微量白蛋白、胱抑素C的相关性研究及临床意义[J].实验与检验医学,2016,34(5):655-658.
[7]毕玉华,鞠卫萍,迟晓妮,等.髓过氧化物酶与动脉粥样硬化的关系及在脑卒中应用的研究进展[J].检验医学与临床,2020,17(14):2096-2100.
[8]朱凤,马勤芬,吴伟林,等.过氧化物酶染色在急性髓细胞白血病中的染色特点及相关影响因素分析[J].中国血液流变学杂志,2020,30(1):124-126.
[9]黄敏华,孙雁智.心房颤动患者血浆髓过氧化物酶水平与射频消融术后复发的相关性[J].检验医学与临床,2020,17(12):1698-1701.
[10]陈雪斌.急性心肌梗死患者经皮冠状动脉介入术后血清成纤维细胞生长因子21和髓过氧化物酶水平与预后的关系[J].中国动脉硬化杂志,2020,28(6):513-517.
[11]熊玲,王超,曾晓云.髓过氧化物酶、单核细胞趋化蛋白-1促进脑梗死的发生[J].神经损伤与功能重建,2020,15(6):360-361.
[12]黄水英,李家富,高毅斌,等.髓过氧化物酶/对氧磷酶1与高密度脂蛋白功能的关系[J].西部医学,2020,32(10):1425-1431.
[13]孙定军,邢波,陈漠水,等.髓过氧化物酶对THP-1巨噬细胞活性及MMP-9、TIMP-1表达的影响[J].新疆医科大学学报,2020,43(4):425-429.
[14]陈竹青,安红军.血清HMGB1、sCD40L、FABP4、MPO水平联合检测对重度子痫前期的诊断价值[J].河南医学研究,2020,29(21):3992-3994.
[15]王馨艺,李静,李雪,等.消瘀康胶囊对急性脑梗死患者血清MPO、CRP、ESR水平及临床疗效的影响[J].中国老年学杂志,2020,40(5):929-931.
[16]杨伟,朱雷.诺和龙联合甘精胰岛素对糖尿病肾病患者胰岛素抵抗及微炎症反应的影响观察[J].中国药物与临床,2020,20(20):3425-3427.
[17]李立,张朝云,卢姗,等.利格列汀联合胰岛素治疗2型糖尿病合并肾病的临床效果[J].中国医药导报,2020,17(17):173-176.
[18]段苗,高明松.吡咯列酮二甲双胍片改善2型糖尿病患者颈动脉斑块的临床研究[J].临床内科杂志,2020,37(4):307-308.
[19]龙尚丽,周健飞,郑海龙.厄贝沙坦片联合胰岛素泵治疗2型糖尿病肾病临床观察[J].中国药业,2020,29(16):87-90.
[20]陈泰起,龙尚丽,周健飞,等.利拉鲁肽联合甘精胰岛素治疗2型糖尿病肾病临床研究[J].中国药业,2020,29(18):65-67.
[21]陈巧红,陈珊珊,林绮玲,等.三种糖尿病患者血糖变化的特点及其胰岛功能的分析研究[J].中国医学创新,2018,15(21):43-46.
(收稿日期:2020-12-22) (本文編辑:田婧)
