产前超声诊断脊髓拴系综合征
2021-02-24王华铭辜秋阳刘新秀王文华韦娟冰阮琴韵
王华铭,辜秋阳,刘新秀*,叶 真,王文华,韦娟冰,陈 玲,阮琴韵
(1.福建医科大学附属第一医院超声影像科,2.检验科,3.妇产科,福建 福州 350005)
脊髓拴系综合征(tethered cord syndrome, TCS)是各种原因导致脊髓圆锥或终丝固定于脊柱某处,无法随孕周增长向上迁移,脊髓受到牵拉,发育、活动受限而引起的一系列与脊髓过度紧张相关的症状及体征[1]。脊髓功能障碍程度及逆转程度与牵引力大小和持续时间相关,故产前诊断和出生后及时干预改善预后非常重要。目前治疗TCS的主要方法为通过外科手术释放束缚,以减低脊髓慢性张力[2]。既往以胎儿MRI为产前诊断TCS的主要影像学方法,但胎儿运动不受控制,易产生伪像,影响结果的准确性[3]。本研究回顾性分析TCS胎儿产前超声诊断线索、声像图表现及出生或引产后相关资料,评价产前超声诊断TCS的价值。
1 资料与方法
1.1 一般资料 回顾性分析2016年7月—2019年7月福建医科大学附属第一医院诊断的10胎TCS胎儿,孕妇年龄23~40岁,平均(30.8±6.4)岁,孕周22~37周,平均(26.80±5.53)周。纳入标准:①临床资料完整;②经引产或新生儿脊柱超声、MRI证实诊断。本研究通过院医学伦理委员会批准,检查前孕妇均签署知情同意书。
1.2 仪器与方法 采用GE Voluson E8/E10彩色多普勒超声诊断仪,凸阵探头频率1.0~5.0 MHz,线阵探头频率3~11 MHz。嘱孕妇仰卧,首先观察胎儿脊柱全貌,再以矢状切面、横切面及冠状切面扫查椎体、椎弓板、椎管内、皮肤及皮下软组织,观察脊柱结构。以S5为标志向上计数脊髓圆锥下缘与椎体的相对位置;观察胎儿其他系统发育、生长参数、脐血流及孕妇羊水等。
1.3 染色体核型分析 遵循无菌操作原则,于超声引导下经腹腔抽取羊水20 ml,对羊水细胞进行离心、培养、消化法收获、染色体制备及G显带核型分析。根据2016版人类细胞遗传学国际命名体制进行染色体核型分析,记录染色体数目或结构异常。每份样本计数20个细胞,对可疑样本至少计数30个细胞,分析5个细胞。
2 结果
孕妇及胎儿资料见表1。
2.1 胎儿TCS超声表现 10胎胎儿脊髓圆锥下缘均低于L3水平,其中2胎位于L4,2胎位于S4,1胎位于S3,5胎位于S1水平。10胎均合并椎体、椎管内或皮下软组织异常,其中4胎合并闭合性脊柱裂、2胎合并开放性脊柱裂、2胎合并椎管内囊肿、2胎合并椎管内脂肪瘤(图1)。4胎合并椎管外复杂畸形,其中1胎合并颅内结构异常,1胎合并骨骼系统畸形,1胎合并消化系统畸形,1例合并循环系统畸形(图2)。

图1 胎儿TCS合并脊柱病变超声声像图 A.合并闭合性脊柱裂,椎弓连续性回声中断(箭),皮肤连续性未见中断(病例1); B.合并闭合性脊柱裂,椎体呈“U”型改变(箭)(病例2); C.合并开放性脊柱,椎弓及皮肤回声连续性中断(箭)(病例6); D.合并开放性脊柱裂,骶尾部皮肤缺损,椎体呈“U”型改变(箭)(病例5); E.合并椎管内囊肿,椎管内可见无回声区(箭)(病例7); F.合并椎管内脂肪瘤,椎管内稍高回声结节(箭),脊髓圆锥与其相连接并偏向一侧(病例10)
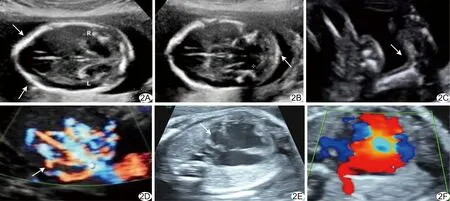
图2 TCS胎儿合并脊柱外病变超声声像图 A~B.合并颅内结构异常,双侧颞骨塌陷(箭),呈“柠檬”征(A),前额隆起,颅后窝池消失,小脑变小弯曲,呈“香蕉”征(箭)(B)(病例5); C.合并足内翻(箭),小腿纵切面可同时见小腿长轴和不完全的脚掌平面(病例6); D.合并肝内动静脉瘘,右肝内见“蜂窝”状回声区(箭),CDFI于其内见静脉及动脉样血流频谱(病例1); E~F.合并完全型心内膜垫缺损(E),心尖四腔心“十”字交叉结构消失,房间隔下部及室间隔上部回声中断(箭),部分型肺静脉异位引流(F),CDFI可见右肺静脉回流至右心房(病例8)
2.3 胎儿染色体核型分析 4胎接受染色体核型分析检查,其中2胎染色体正常,为单纯脊柱病变;2胎染色体数目异常,均为18-三体综合征,且分别合并骨骼系统及循环系统畸形。
2.4 妊娠结局 确诊后7例孕妇选择结束妊娠。3例继续妊娠,并椎管内外多发畸形胎儿出生后1天死亡,另2胎分别合并椎管内脂肪瘤及椎管内囊肿,出生后接受椎管探查术+椎管占位切除术,术后恢复良好,见表1。

表1 产前超声诊断胎儿TCS
3 讨论
胚胎发育过程中,脊柱由体节发育而成,脊髓由后神经管闭合后发育而成,椎管内的脊髓从颅内延髓延续到终丝,脊髓圆锥是终丝以上脊髓的末端。在正常胚胎发育的前8周,椎管和脊髓同步发育,之后由于脊柱与脊髓增长不成比例,脊髓圆锥相对脊柱位置上升,终丝被拉长,导致脊髓和脊髓圆锥逐渐向头侧迁移,出生后3个月达到与成人相同的位置(L1或L2)[4]。脊髓向上运动受限或终丝形成异常可表现为TCS,且多合并椎管内、外病变,如开放性或闭合性脊柱裂、硬脊膜内脂肪瘤、脊膜囊肿、脊髓脊膜膨出、脊髓纵裂及脊柱侧凸畸形等[5-6]。胎儿合并多发复杂畸形常提示存在染色体异常[7]。本组10胎TCS均合并椎体、椎管内或皮下软组织异常,其中4胎合并椎管外复杂畸形;胎儿染色体核型分析显示2胎分别合并骨骼系统及循环系统畸形者为18-三体综合征,提示发现TCS胎儿合并其他系统多发畸形时,应对其进行遗传学检测。
正常胎儿脊柱于矢状切面呈两行平行排列的“串珠”样结构,自枕骨延续至骶尾部,并略向后凸,最终于S5水平相互融合。PERLITZ等[8]采用超声观察110胎中孕期胎儿脊髓圆锥的位置,发现妊娠20~24周期间93%胎儿可清晰显示脊髓圆锥。本组孕妇孕周均为22周后,产前超声可清楚观察脊髓圆锥位置、形态及径线等。钱柏伶等[9]观察420胎正常胎儿,发现20孕周后95%胎儿脊髓圆锥末端位于L3水平以上,且随孕期推移而逐渐上升。本组TCS胎儿脊髓圆锥位置均低于L3水平,提示脊髓圆锥下缘低于L3水平可作为产前超声诊断胎儿TCS的重要线索。以下各点有助于判断胎儿脊髓圆锥位置:①腰骶关节头侧平对L5;②肾上极平对第11肋骨;③三维超声重建脊髓图像[10-12]有助于观察。遇胎动频繁、脊柱侧弯及胎位等影响观察时,应综合应用各种方法明确脊髓圆锥下缘位置。以骶圆测距法测量胎儿脊髓圆锥末端到第1骶椎的距离时,如该距离小于第五百分位,提示存在胎儿TCS。
产前超声诊断TCS对于妊娠结局意义重大,并有助于出生后尽早治疗,避免不可逆性损害。本组胎儿均合并脊柱病变,提示TCS与脊柱病变密切相关。司丕成等[14]发现出生后手术治疗TCS成功与否取决于潜在病因及症状的性质和严重程度,如有无终丝牵拉或神经电生理改变。产前超声可通过动态多切面扫查胎儿脊柱全貌及椎管内外周围软组织,发现胎儿脊髓圆锥低于L3时,应仔细扫查椎管内外周围软组织,寻找TCS病因,结合出生后脊柱超声及MRI定位定性病变,为临床治疗提供依据。
TCS为进行性疾病,脊髓牵拉使血液流动速度和氧化代谢下降,导致细胞缺血缺氧,引发相应生化和电生理改变,临床表现为大小便失禁、下肢畸形及感觉运动功能障碍等。通过外科手术释放束缚,以逆转代谢状态下降并改善氧合作用,可不同程度恢复神经功能[13]。本组2胎TCS胎儿出生后接受“椎管探查术+椎管占位切除术”,术后恢复良好,脊髓圆锥均上升至正常水平。
总之,产前超声可准确定位胎儿脊髓圆锥下缘位置,脊柱矢状切面发现脊髓圆锥下缘低于L3水平是诊断胎儿TCS的重要线索;对合并脊柱外结构异常等复杂畸型的TCS胎儿应行遗传学检测。
