双侧分层交叉穿刺入路PVP 术治疗骨质疏松性椎体压缩性骨折的疗效分析
2021-02-15王帅彬
王帅彬
(河南省郏县中医院外二科 郏县 467100)
骨质疏松性椎体压缩性骨折容易诱发脊髓神经损伤,如不及时治疗可导致瘫痪,影响患者日常生活[1]。现阶段,临床上治疗该病以经皮椎体成形术(Percutaneous Vertebroplasty,PVP)为主,而单侧、双侧穿刺入路均为目前PVP 常用入路方式,在临床应用中取得了一定疗效,但术后伤椎内骨水泥分布情况仍无法达到理想预期[2]。而双侧分层交叉穿刺入路通过不同穿刺位点,可影响骨水泥分布情况[3]。基于此,本研究将双侧分层交叉穿刺入路PVP 术用于骨质疏松性椎体压缩性骨折治疗中,旨在探究其应用价值。现报道如下:
1 资料与方法
1.1 一般资料 经医院医学伦理委员会批准[伦审2018(009)号],采用前瞻性随机试验方法选择2017年3 月~2020 年2 月于我院就诊的168 例骨质疏松性椎体压缩性骨折患者作为研究对象,根据穿刺入路方式不同分为对照组和观察组,各84 例。对照组男52 例,女32 例;年龄53~78 岁,平均(68.07±5.21)岁;骨折节段:T91 例,T1010 例,T1116 例,T1222 例,L123 例,L211 例,L31 例。观察组男55 例,女29 例;年龄54~79 岁,平均(67.91±5.36)岁;骨折节段:T91 例,T109 例,T1118 例,T1223 例,L120 例,L212 例,L31 例。两组一般资料比较无明显差异(P>0.05),具有可比性。患者自愿签署知情同意书。
1.2 入选标准 (1)纳入标准:符合《骨质疏松性椎体压缩性骨折的治疗指南》[4]中相关诊断标准;均接受PVP 术治疗;临床影像学检查提示存在椎体压缩性骨折。(2)排除标准:合并脊髓神经损伤;合并先天性脊柱畸形;既往有腰椎压缩性骨折史。
1.3 手术方法
1.3.1 对照组 常规双侧穿刺入路,具体操作如下:患者取俯卧位,腹部悬空,X 射线透视定位骨折位置,标记椎弓根投影,常规穿刺区域消毒,以1%利多卡因局部浸润麻醉,分别于椎弓根投影的左侧11点位置及右侧2 点位置处穿刺,在穿刺针尖到达指定位置(椎体前中1/3 处,两侧针尖位于椎弓根透影“牛眼征”内)后,将丙烯酸甲酯粉剂与液态单体按3:2 比例配制骨水泥,在稀粥期用加压注射器抽取,X 射线透视监测下将牙膏期骨水泥缓慢注入患者骨折椎体内,当骨水泥弥散至椎体后缘时停止推注,注射完毕后将穿刺针退至骨皮质,插入针芯,旋转穿刺针,在骨水泥硬化前拔针,逐层缝合伤口并外敷无菌敷料,完成手术。患者术后卧床24 h,给予口服碳酸钙D3片(国药准字H20183461),1 片/次,1 次/d,直至骨折愈合。
1.3.2 观察组 双侧分层交叉穿刺入路,穿刺针针尖到达椎体前中1/3 处时,一侧穿刺针穿刺位置于患者椎体上1/3 处,另一侧处于椎体下1/3 处,其他操作同对照组。
1.4 评价指标 (1)手术情况:记录两组患者手术时间、骨水泥注入量。(2)骨水泥分布:术后15 d,通过CT 三维重建分析患者骨水泥与伤椎上下板连接情况,骨水泥纵行分布依据伤椎上下终板评估,水平分布依据冠状位中线评估。(3)脊柱功能:术前、术后4 周,采用Oswestry 功能障碍指数(Oswestry Disability Index,ODI)[5]评估患者脊柱功能受限程度,包括生活自理、坐立、步行等10 个问题,总分50分,得分越高表明患者脊柱功能受限越严重,最终评分表达=实际得分/50×100%。
1.5 统计学方法 采用SPSS25.0 软件进行数据处理,计量资料以()表示,组间比较用独立样本t检验,组内比较用配对样本t检验,计数资料以%表示,采用χ2检验,若期望值<5,采用连续校正χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术情况对比 观察组骨水泥注入量低于对照组,手术时间长于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组手术情况对比()
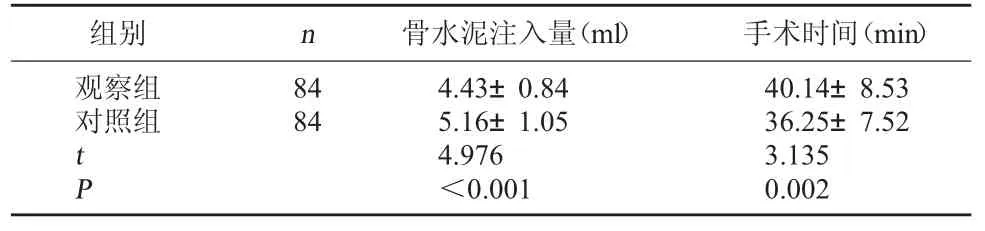
表1 两组手术情况对比()
2.2 两组骨水泥分布情况对比 术后15 d,观察组骨水泥与双侧伤椎上下板连接率高于对照组,差异有统计学意义(P<0.05)。见表2。
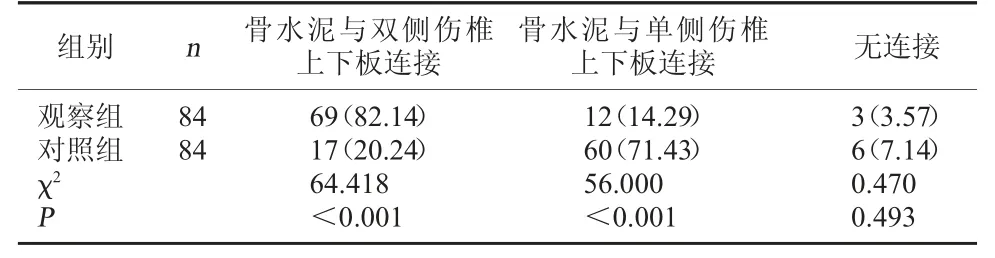
表2 两组骨水泥分布情况对比[例(%)]
2.3 两组ODI 指数对比 术后4 周,观察组ODI指数低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组ODI 指数对比(%,)

表3 两组ODI 指数对比(%,)
3 讨论
PVP 术为目前临床治疗骨质疏松性椎体压缩性骨折的有效方案,通过向患者病变椎体内注入骨水泥,可有效强化患者椎体、增加椎体组织稳定性,缓解疼痛,避免患者骨折椎体进一步压缩,利于促进患者骨折恢复[6]。双侧穿刺入路为PVP 的经典模式,通过两侧穿刺可有效避免骨水泥在体内分布不均,增加患者脊柱稳定性,但该方案需要注入较多骨水泥,且难以保证骨水泥与脊柱上下板连接,可能影响术后恢复,因此还需寻找其他有效的手术方案[7~8]。
本研究结果显示,观察组骨水泥注入量低于对照组,手术时间长于对照组,术后15 d,观察组骨水泥与双侧伤椎上下板连接率高于对照组,表明双侧分层交叉穿刺入路PVP 术可减少骨水泥用量,提高骨水泥与双侧伤椎上下板连接率。分析其原因为,常规双侧穿刺入路的穿刺通道位于椎体下1/3 处,骨水泥于此处开始弥散,由于穿刺处远离椎体上方骨折线,骨水泥弥散相对困难,需要注入更多骨水泥[9]。双侧分层交叉穿刺入路需要在不同位置分层交叉穿刺,手术相对复杂,所需时间较长,但该方案穿刺通道分别位于椎体上1/3 处及椎体下1/3 处,两处骨水泥分别易于弥散至伤椎上下板,并可最终连成一片,利于减少骨水泥用量,提高骨水泥与双侧伤椎上下板连接率。骨质疏松性椎体压缩性骨折发生后,病变椎体的后凸及变形会引起患者脊柱应变力改变,加重椎体负荷,影响患者脊柱功能。本研究结果还显示,术后4 周,观察组ODI 指数低于对照组,表明双侧分层交叉穿刺入路可改善患者脊柱功能。分析其原因为,骨水泥具有良好的塑形性及流动性,通过灌注骨水泥,可增加病变椎体硬度及高度,改善患者因压缩性骨折引起的畸形,在一定程度上改善伤椎附近受力分布,提高骨水泥区域伤椎稳定性,利于脊柱功能恢复。骨水泥纵行分布连接上下板可增加伤椎压力负荷,利于患者术后症状缓解,本研究结果亦证实,双侧分层交叉穿刺入路脊柱功能恢复较好。
综上所述,双侧分层交叉穿刺入路PVP 术用于治疗骨质疏松性椎体压缩性骨折可有效减少骨水泥用量,提高骨水泥与双侧伤椎上下板连接率,利于改善患者脊柱功能,促进患者恢复,值得推广。
