急性硬膜下血肿清除联合去骨瓣减压术对进展性硬膜外血肿患者的临床治疗效果分析
2021-02-05李俊
李俊
颅脑外伤是神经外科常见疾病,如车祸伤、撞击伤等[1]。中间清醒期是硬膜外血肿患者特征性临床表现,患者发病急且进展迅速,多数患者入院时即为昏迷状态,影像学表现为颅内血肿占位病变、颅骨骨折及中线偏移。神经元损伤后可恢复性差,硬膜外血肿患者发现后应立即手术,快速解除因颅内血肿造成的颅内高压,避免脑疝的发生[2]。目前临床治疗方式多种多样,包括常规开颅血肿清除、骨瓣减压术等方式,手术方式各有利弊,其目的主要是改善颅内脑组织压迫状态,提高患者术后神经及运动功能恢复程度。本院分析2018 年1 月~2019 年11 月本科收治的114 例颅脑外伤致硬膜外血肿经不同救治方式的临床效果,报告如下。
1 资料与方法
1.1一般资料 选取2018 年1 月~2019 年11 月间在本科接受治疗的114 例外伤致进展性硬膜外血肿患者为研究对象,依据手术方式不同分为对照组(51 例)与观察组(63例)。对照组男35例,女16例;年龄33~65岁,平均年龄(42±7.7)岁;影像学显示血肿位置:颞顶部32 例,额部11 例,枕部8 例;入院GCS 评分:3~8 分17 例,9~12 分16 例,13~15 分18 例。观察组男43 例,女20 例;年龄28~67 岁,平均年龄(43±8.0)岁;影像学显示血肿位置:颞顶部40 例,额部14 例,枕部9 例;入院GCS 评分:3~8 分22 例,9~12 分20 例,13~15 分21 例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:所有患者诊断明确且均在本院手术治疗,术后接受回访。排除标准:诊断不明确或中途放弃治疗及伴有严重精神障碍患者。
1.2方法 手术前告知患者及家属手术目的及风险,患者生命体征稳定状态下进行备皮暴露患者伤口,术前做输血准备,常规消毒铺巾,术中严密监测患者生命体征变化。对照组患者给予常规手术方式,依据受伤部位及术前CT 等结果确定开口位置,逐层切开皮肤及周围组织,打开颅腔后清除血肿,术后放置引流后关闭切口。观察组患者接受标准去骨瓣减压术联合血肿清除术,切口选择颧弓旁距耳屏1 cm 处,切口从耳廓上方至后上方再至前额发迹处,切开皮肤,取出骨瓣后,硬脑膜放射状剪开,直视下彻底清除血肿及坏死脑组织,术中严格止血,结束后关闭颅腔放置引流。两组患者术后均随访半年[3]。
1.3观察指标及判定标准 比较两组患者术前及术后1、3、7 d 颅内压水平,两组患者术后并发症发生情况,两组患者术后6 个月的GCS 评分。术后并发症由临床医师术后随访及住院观察搜集记录,主要包括脑疝、术后感染、术后脑积水、切口脑脊液漏等;术后临床效果依据术后6 个月患者回访的GCS 评分[4]结果判定,其中GCS 评分≥4 分为有效,计算有效率,有效率=有效例数/总例数×100%。
1.4统计学方法 采用SPSS20.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1两组患者术前及术后1、3、7 d 颅内压水平比较 术前,两组患者颅内压比较,差异无统计学意义(P>0.05);术后1、3、7 d,两组颅内压均低于术前,且观察组(21.14±8.98)、(17.61±7.03)、(13.16±5.22)mm Hg 低于对照组的(29.87±9.72)、(24.74±8.62)、(18.01±6.35)mm Hg,差异有统计学意义(P<0.05)。见表1。
2.2两组患者术后并发症发生情况比较 观察组患者术后并发症发生率为11.1%(7/63),低于对照组的27.5%(14/51),差异有统计学意义(P<0.05)。见表2。
2.3两组患者术后6 个月的GCS 评分结果比较 观察组患者术后有效率85.7%(54/63)高于对照组的68.6%(35/51),差异有统计学意义(P<0.05)。见表3。
表1 两组患者术前及术后1、3、7 d 颅内压水平比较(,mm Hg)

表1 两组患者术前及术后1、3、7 d 颅内压水平比较(,mm Hg)
注:与对照组比较,aP<0.05;与本组术前比较,bP<0.05

表2 两组患者术后并发症发生情况比较(n,%)
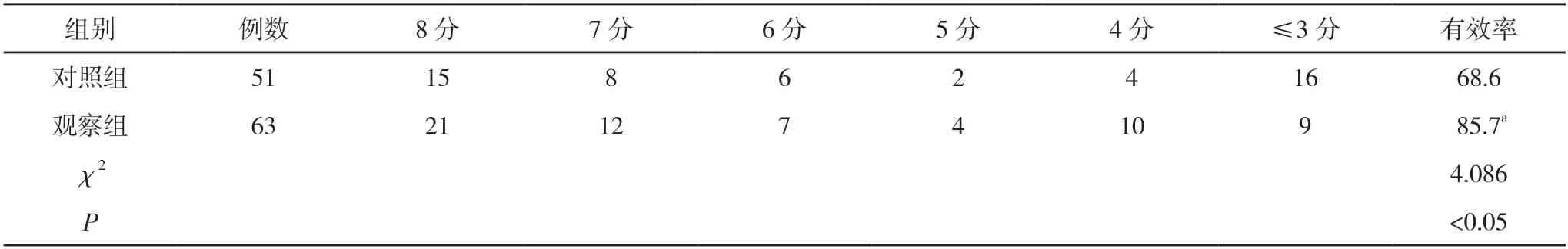
表3 两组患者术后6 个月的GCS 评分结果比较(n,%)
3 讨论
急性硬膜外血肿以额部最为常见,多是由于外力致使颅骨骨折、颅内血管破裂导致,患者入院时外伤史明确。但由于该类患者临床症状表现不同,且颅脑代偿性功能患者会出现短暂清醒期,患者受伤后入院检查时可表现为神志清楚,突然出现昏迷及呼吸脉搏消失,早期诊治至关重要。目前临床治疗方式以手术为主,目的是迅速减轻血肿对周围脑组织压迫,避免脑疝形成,传统的开颅血肿清除术是通过快速手术解除压迫,临床效果显著。但有报道称该手术患者术后颅内压下降不明显,并且术后并发症发生率高。血肿清除联合去骨瓣减压术通过清除血肿及去骨瓣减压两种途径相对增加脑容量,临床效果显著。
硬膜外血肿患者疾病进展迅速,报道约半数患者死于因颅内高压导致的脑疝[5,6]。患者入院时瞳孔不等大,这是由于患者患侧脑组织受压导致,也是该疾病临床诊断方式之一,瞳孔变化也是临床观察颅脑损伤及病情变化的重要指征,额颞叶损伤后患者如果并发小脑幕切迹疝,患者会出现一侧瞳孔散大。早期解除颅内高压对正常脑组织压迫,增加脑容量是手术的目的及关键。传统手术血肿清除具有显著的临床效果,通过清除血肿消除血肿占位,保证正常脑组织受压减轻,使偏离中线改善。血肿清除干净,但多数患者术后会出现不同程度血肿再发,常规手术清除范围大,减压效果一般,术后血肿吸收困难,研究表明血肿机化可导致颅内继发感染。血肿清除联合去骨瓣减压术是目前常用的手术方式,对比传统手术具有以下优势:①去骨瓣减压颅内减压彻底,血肿清除术可使得正常脑组织有较大的代偿空间,避免了因颅内高压造成术后脑脊液漏等并发症发生,同时也避免了颅内高压造成的脑组织中线受压摆动;②去骨瓣减压术手术方式灵活,通过影像学选择合适减压部位,可提高减压效果,根据损伤位置选择去骨瓣减压位置,去除外伤骨折术后感染风险,预防手术后颅内高压再次发生,提高患者脑组织功能恢复效果,通过调整去骨瓣大小减压充分同时可降低损伤。术中血肿清除干净及止血彻底,术后应用引流管,严格无菌操作,密切观察患者生命体征。本研究结果表明:术后1、3、7 d,两组颅内压均低于术前,且观察组低于对照组,差异有统计学意义(P<0.05)。观察组患者术后并发症发生率为11.1%(7/63),低于对照组的27.5%(14/51),差异有统计学意义(P<0.05)。观察组患者术后有效率85.7%(54/63)高于对照组的68.6%(35/51),差异有统计学意义(P<0.05)。
综上所述,急性硬膜下血肿清除联合去骨瓣减压术治疗进展性硬膜外血肿患者对比传统开颅血肿清除减压更加彻底,患者术后正常脑组织代偿空间增加,降低了因血肿吸收等导致的并发症发生率,临床效果显著。
