不同体位对直接喉镜气管插管效果影响的meta分析
2021-02-03陈红梅杨相梅
黄 娟,陈红梅,罗 艳,周 丽,杨相梅
(重庆医科大学附属第一医院呼吸与危重症医学科,重庆 400016)
当患者出现急性呼吸衰竭、氧合或通气不足,以及处于围手术期时,通常需要建立人工气道。气管内插管是最便捷和最常用的人工气道[1]。虽然用电视和光学喉镜间接观察喉部的方法日益流行,但设备价格昂贵,医院对其配置尚未普及[2],因此直接喉镜下气管插管仍然是最常用的方法。
据文献报道,使用直接喉镜时首次插管成功率为83%[3]。其中,正确的患者体位摆放对于最大限度地提高插管成功率十分重要,在2015版《成人非预计困难气管插管管理指南》中提出患者好的体位能最大化地增加喉镜检查和气管插管成功率[4],不恰当的头颈体位可能会造成困难气道的发生[5],甚至危及患者的生命,出现“无法插管-无法通气”局面。目前,直接喉镜气管插管的体位有简单后仰位、极度后仰位、25°背部抬高位、头部抬高位、嗅物位和斜坡位等多种体位;而目前研究最多的是简单后仰位、嗅物位和斜坡位,但各研究结果尚存争议。因此,本文通过对这3种体位的对照试验文献进行meta分析,以探索直接喉镜气管插管最佳的体位,为临床工作提供循证依据。
1 资料与方法
1.1资料
1.1.1资料来源 计算机检索PubMed、Web of Science、Cochrane、Ovid、中国生物医学文献数据库、中国知网、维普及万方数据库。检索时限为建库至2019年6月。
1.1.2文献纳入标准
1.1.2.1研究类型 随机对照试验(RCT)和临床对照试验(CCT)。
1.1.2.2研究对象 年龄大于或等于18岁计划于全身麻醉下直接行喉镜气管插管的患者。
1.1.2.3干预措施 简单后仰位、斜坡位。简单后仰卧是指平躺,头部自然向后伸展。斜坡位是指平躺,上半身抬高或垫高,头部需保持嗅物位。
1.1.2.4对照措施 嗅物位。嗅物位是指垫枕从而使脖子屈曲,然后头部向后伸展。
1.1.2.5结局指标 声门视野、插管难易度(IDS)、插管成功率。声门视野通过喉镜暴露评分(Cormack-Lehane评分)进行评定[6],分为四级。1级:喉镜下能完全暴露声门区,前联合能直视;2级:喉镜下声门仅部分暴露,行颈外喉体按压可使前联合暴露;3级:喉镜下能暴露会厌,行颈外喉体按压可使部分声口得以暴露,前联合无法暴露;4级:喉镜下会厌和声门均无法暴露。IDS由ADNET等[7]提出,分别由有无增加插管次数、有无增加操作者、有无变换插管设备、Cormack-Lehane评分分级、插管所需要的力量、有无提高声门视野外部按压喉部的力度、插管声带的位置组成。7项分值相加得到总分,0分表示插管不困难,0~5分表示插管有困难,5分以上表示困难加大。
1.1.3文献排除标准 随机分配方法不合理,自身前后对照试验,干预措施不同。
1.2方法
1.2.1检索策略 使用主题词与自由词结合的方式,同时追溯参考文献。英文检索词:“Laryngoscopy” OR “laryngoscopic” AND “Intubation,Intratracheal” OR “intubation” OR “tracheal intubation” OR “endotracheal intubation” AND “sniff” OR “sniffing” OR “sniffed” OR “simple head extension” OR “ramped” OR “ramp” 。中文检索词:“气管插管”或“直接喉镜”或“嗅花位”或“嗅物位”或“修正体位”。
1.2.2文献筛选与资料提取 2名研究人员根据纳入和排除标准独立筛选文献、提取资料后交叉核对,如有异议通过讨论或本文通信作者仲裁解决。提取内容包括:(1)文献作者、发表年限、发表国家及研究对象;(2)是否随机分配与分配隐藏;(3)研究对象的基线情况及样本量;(4)干预与对照措施;(5)结局指标;(6)脱落率及原因分析。若研究数据缺失,联系通信作者获得。
1.2.3文献质量评价 依据Cochrane协作网风险评估标准[8]对纳入文献进行方法学质量评价。其内容包括:(1)随机序列的产生;(2)分配隐藏;(3)盲法的实施;(4)不完整报告数据;(5)选择性报告数据;(6)其他偏倚来源。每条标准均以“低风险偏倚”“高风险偏倚”或“不清楚”来评价。完全满足标准的文献,质量等级为“A”;部分满足标准文献,质量等级为“B”;完全不满足标准文献,质量等级为“C”。
1.3统计学处理 采用SPSS20.0和RevMan5.3统计软件进行meta分析。对有序数据进行了累积比数模型转换。依据I2值评价研究异质性,当P≥0.1,I2≤50%时,采用固定效应模型;当P<0.1,I2>50%时,说明研究间异质性较高,采用随机效应模型。
2 结 果
2.1检索结果 通过数据库初检获得文献277篇,通过阅读参考文献补充2篇,经过逐层筛选后,最终纳入17篇文献[7,9-24]进行meta分析。文献检索及筛选流程见图1。
2.2纳入文献的基本特征及方法学质量评价 纳入的17篇文献中,英文文献13篇,中文文献4篇,纳入研究的基本特征和质量等级见表1。
2.3meta分析结果
2.3.1声门视野 15篇文献报道了不同体位直接喉镜气管插管患者的Cormack-Lehane评分,研究对象共4 316例。合并结果显示研究间存在异质性(P=0.000 2,I2=66%),分析发现纳入研究的干预措施存在差异。为处理临床异质性,依据不同的体位将研究分为简单后仰位和嗅物位、斜坡位和嗅物位2个亚组。简单后仰位和嗅物位亚组内各研究间无统计学异质性(P=0.06,I2=46%),Cormack-Lehane评分比较,差异有统计学意义[比值比(OR)=1.35,95%置信区间(95%CI):1.11~1.63,P=0.002]。斜坡位和嗅物位亚组内各研究间有统计学异质性(P=0.02,I2=64% ),Cormack-Lehane评分比较,差异无统计学意义(OR=0.87,95%CI:0.59~1.30,P=0.50),见图2。亚组分析结果提示体位不同,是研究间异质的来源。对斜坡位和嗅物位亚组每项研究进行逐一排除,发现研究对象的选择是异质性的来源。
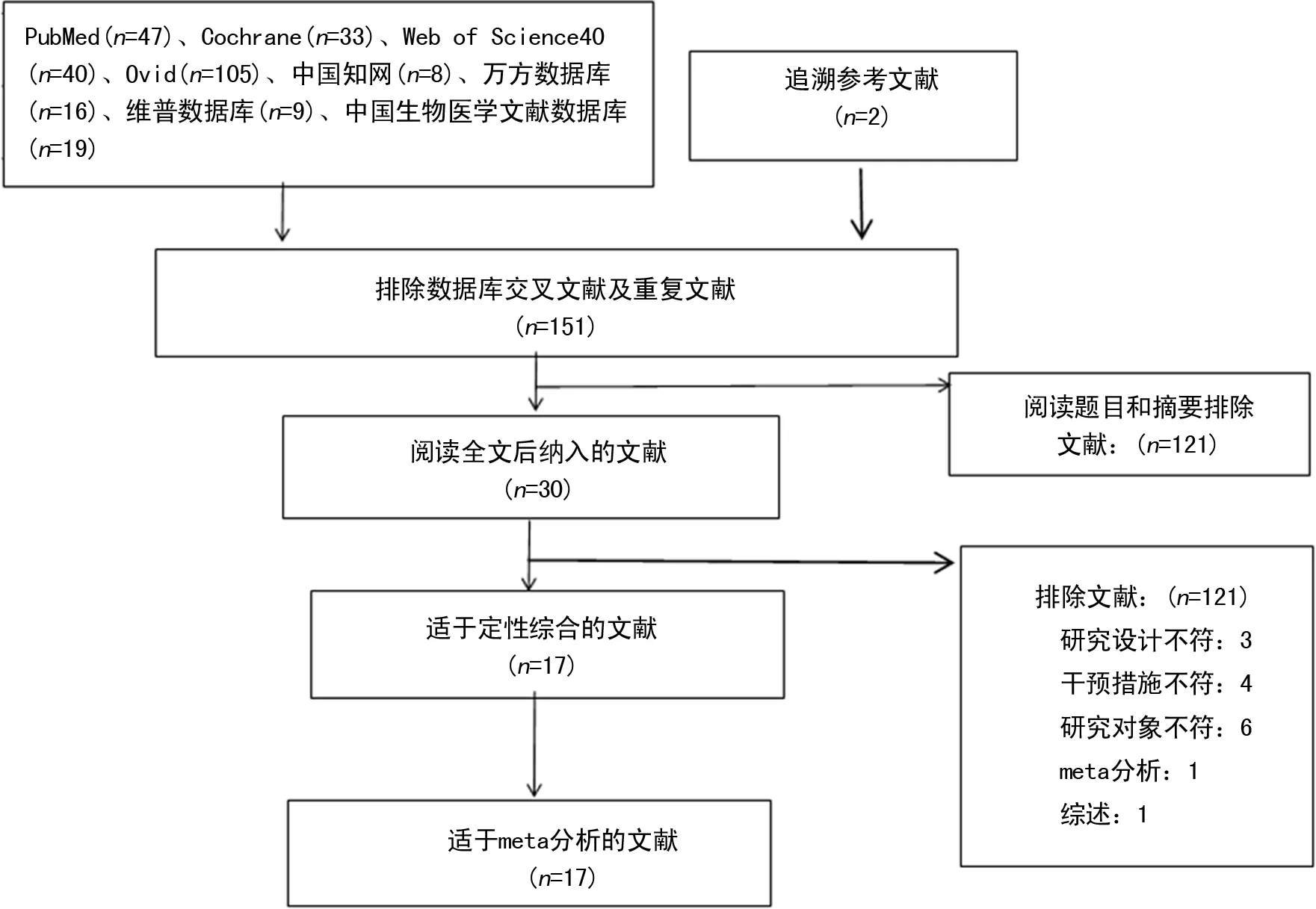
图1 文献检索及筛选流程图
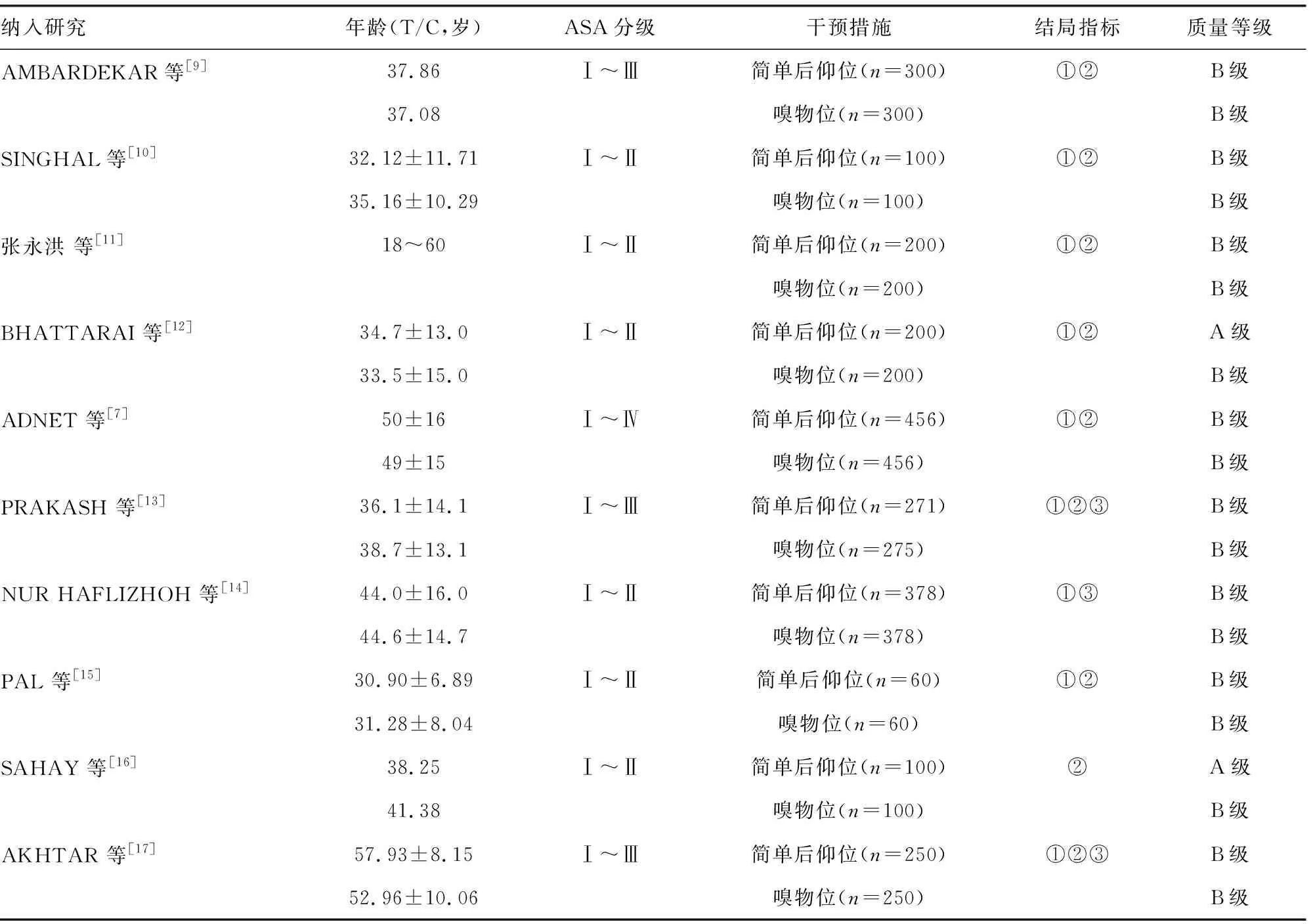
表1 纳入研究的基本特征和质量等级
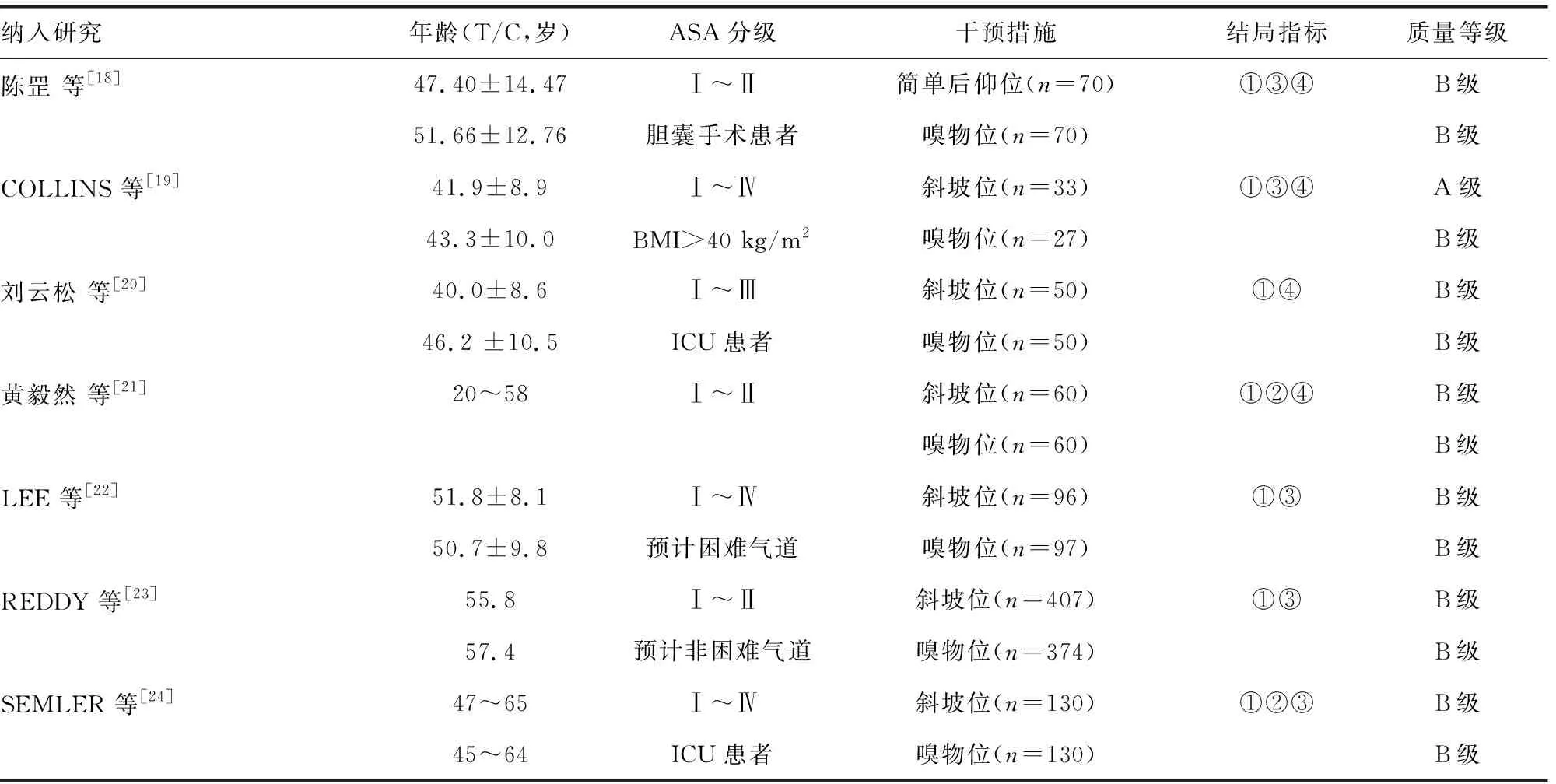
续表1 纳入研究的基本特征和质量等级

图2 不同体位对声门视野影响的森林图
2.3.2IDS 9篇文献报道了简单后仰位和嗅物位组IDS,研究对象共2 922例。研究间不存在异质性(P=0.28,I2=18%),故采用固定效应模型。结果显示,简单后仰位和嗅物位IDS比较,差异有统计学意义(OR=1.58,95%CI:1.37~1.83,P<0.000 01),见图3。
2.3.3首次插管成功率 有4篇文献报道了简单后仰位和嗅物位组首次插管成功次数,研究对象共1 564例。研究间不存在异质性(P=0.64,I2=0%)。结果显示,简单后仰位和嗅物位首次插管成功率比较,差异有统计学意义(OR=0.50,95%CI:0.37~0.66,P<0.000 01)。有2篇文献报道了斜坡位和嗅物位组首次插管成功次数,研究对象共974例。研究间存在异质性(P=0.11,I2=60%),逐一排除每一项研究,未发现异质性来源,故采用随机效应模型。结果显示,斜坡位和嗅物位首次插管成功率比较,差异无统计学意义(OR=1.44,95%CI:0.76~2.75,P=0.26),见图4。
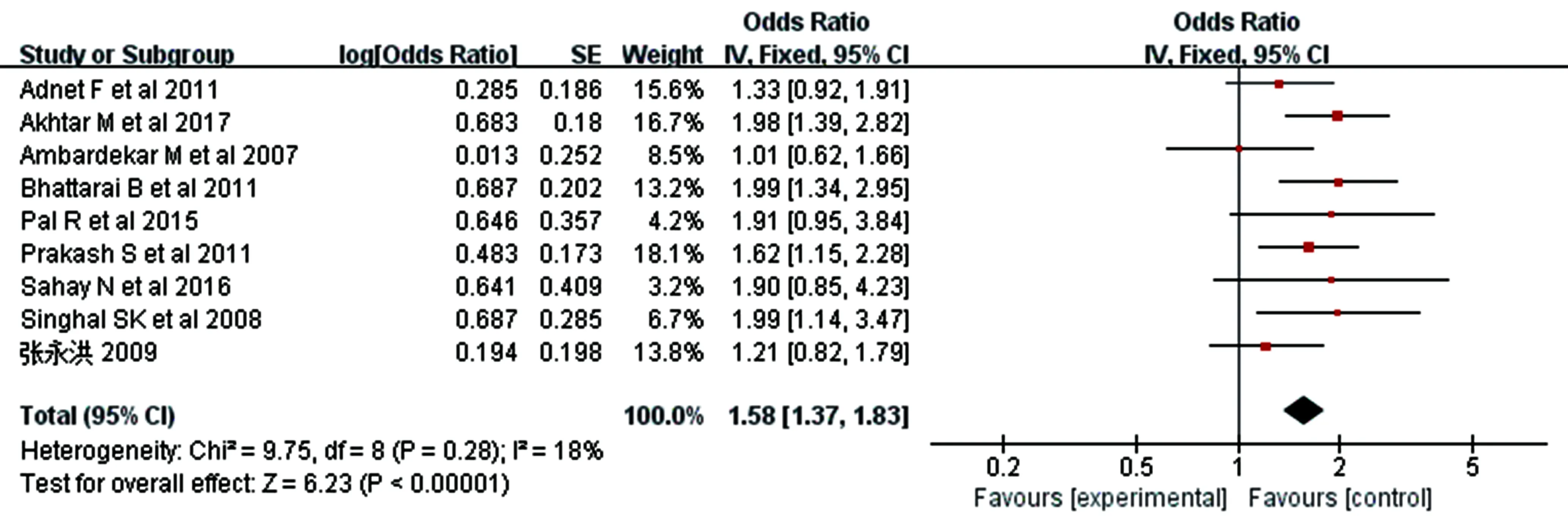
图3 不同体位对IDS影响的森林图
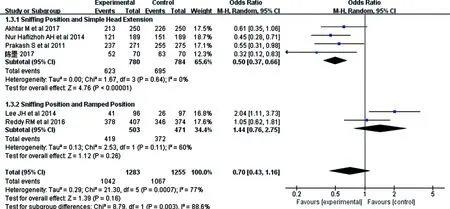
图4 不同体位对首次插管成功率影响的森林图
3 讨 论
3.1纳入文献的方法学质量 本次meta分析纳入的17篇文献中,16篇明确了研究对象的纳入及排除标准[7-19,21-24],均描述了体位的实施方法,12篇描述了随机分组的具体方法和过程[7,12-20,22,24],3篇对干预实施者及研究对象采用盲法[12,16,19],2篇提及分配隐藏方案[7,24]。本研究纳入了中英文文献,纳入的文献既有阳性结果,也有阴性结果,在一定程度上减少了发表偏倚。文献质量大多为B级,提示研究总体质量尚佳。由于大多数麻醉医师直接参与直接喉镜的气管插管,且对体位的一目了然及对结局指标的观察,难以完全做到对研究对象及干预实施者的盲法,存在偏倚;由于多个对照试验没有涉及分配隐藏或描述了密封但未提是否透明,研究者可能会有倾向性地纳入受试者,从而导致选择性偏倚。因此,体位对直接喉镜气管插管的影响尚需设计更严谨的对照试验进一步验证。
3.2嗅物位优于简单后仰位 在本研究中,通过对目前已发表的体位对直接喉镜气管插管影响的文献进行系统客观地评价发现,从声门视野、IDS及气管插管成功率来说,嗅物位优于简单后仰位,且异质性小,其结论也与经典的“三轴线理论”相符[25]。完成嗅物位需要2个步骤,抬高枕部和头后仰。枕部垫高改变的是颈椎的位置,使得最高点的弯曲向前移,轴线之间的角度关系改善;口底软组织的张力下降,有利于喉镜尖端向前更多压迫舌根而将会厌抬起,提高插管成功率。头后仰使寰枢关节最大化地伸展,利于从外部看到声门开口。两步骤的目的在于视线和口、咽、喉三轴线重合,且从舒适度、固定头位及操作者的使用力来说,嗅物位更佳。本研究的结论也与ISONO[26]提出的“障碍理论”和GREENLAND等[27]的“两曲线”理论想符。魏薇等[28]对上气道CT图像进行三维重建,也发现嗅物位时,口-咽-喉三轴线最接近于重叠。但ADNET等[29]在嗅物位下不能在X线片下将口-咽-喉三轴重叠,BENUMOF[30]认为是嗅物位的位置未摆放正确,且个体上呼吸道变异性和差异性都较大,受到许多因素所干扰,如颈项长短、人的胖瘦、颈胸椎的形态正常与否,颈胸椎前曲后仰的灵敏度等。也有研究于2015年对气管插管体位进行了meta分析,其结论认为嗅物位没有提高声门视野、插管时间和插管成功率,但有利于插管[31]。与本研究的结论稍有不同,其可能的原因与有纳入文献数量增加及对有序数据进行了累积比数模型转换而避免了数据的丢失有关。
3.3斜坡位不劣于嗅物位 斜坡位的产生,是因为肥胖患者前后胸部直径增加,导致单纯头部抬高不能保证准确的嗅物位。因此,肥胖患者的嗅物位需要同时抬高头部和肩部,以产生跟正常体重患者的嗅物位一样的口-咽-喉轴[19],一个粗略的参考标准是将外耳道与胸骨角水平对齐[32]。GREENLAND等[33]利用磁共振成像(MRI)评估发现外耳道与胸骨角的水平对齐也是嗅物位的临床标识。一项针对所有体重指数患者的研究显示,斜坡位提高了声门视野,且胸骨与外耳道平行可明显维持和改善喉镜视野。但有文献报道,在危重患者中,与嗅物位相比,斜坡位恶化了声门视野和增加了气管插管次数[24];针对这个结论,SCOTT 等[34]和XUE等[35]认为该项研究的插管操作者相对缺乏经验,环境和设备也与手术室不一样,而且也未说明是否使用外力来增加可视化,最重要的是认为研究者未说明在插管期间插管者的胸部和患者面部之间的高度关系是否也根据患者的位置进行了调整;VETRUGNO 等[36]认为其样本量不足做出无可争议的反应,进而其证据的有效性仍有疑问。本研究中共纳入了6篇文献分析斜坡位与嗅物体[19-24],其数值未显示出斜坡位和嗅物位的统计学差异,说明斜坡位在直接喉镜气管插管下的效果不劣于嗅物位,但存在中度异质性,未来仍需多数量、高质量、多中心的研究加以证实。
3.4本研究的局限性及启示 本研究的局限性主要包括:(1)研究对象方面。本研究纳入的研究对象有外科手术患者、危重患者、肥胖患者和非肥胖患者、非预计插管困难患者和预计插管困难患者。(2)干预措施方面。纳入文献中嗅物位及斜坡位的实施可能存在偏差,大部分文献均未采用嗅物位及斜坡位的临床标识,嗅物位表述为头部抬高7 cm或8 cm,斜坡位表述为上半身抬高25°或30°等。这些因素可能导致异质性增加,对结果产生偏倚。建议未来针对不同的患者有更多的研究,同时,能准确地实施相关体位,减少偏倚。
本次meta分析结果显示,与简单后仰位相比,嗅物位提高了声门视野、首次插管成功率;通过IDS反映出嗅物位也更有利于插管。斜坡位在声门视野和首次插管成功率上不劣于嗅物位,且存在中度异质性,建议未来开展高质量、多中心、大样本的RCT,为斜坡位的普遍使用提供科学依据。