新产程管理后实施腰硬联合麻醉分娩镇痛产妇的母婴结局分析
2021-01-05方畅平区婉君张子敬钟林伽吴玲玲
方畅平,区婉君,张子敬,钟林伽,吴玲玲
(中山大学附属第三医院产科,广东 广州 510630)
精确观察与处理产程对减少手术干预,促进安全分娩至关重要,而如何在保障母婴结局良好的前提下,促进阴道分娩,降低剖宫产率值得产科医师不断探索。近年来,由于产妇分娩年龄增高,孕妇和胎儿的平均体质量增加以及实施腰硬联合麻醉(CSEA)分娩镇痛等因素的影响,国内外产科医师认为原来的Friedman产程(旧产程)不再适合现代产程管理,并制定新的产程标准[1-2]。本研究对新旧产程管理下接受分娩镇痛产妇的妊娠结局进行回顾性研究分析,现报告如下。
1 对象与方法
1.1 研究对象
回顾性收集在中山大学附属第三医院分娩的2015年1月—2020年12月实施CSEA分娩镇痛并拟阴道分娩的产妇作为研究组,其产程应用新产程标准管理。收集2010年1月—2013年12月实施CSEA分娩镇痛并拟阴道分娩的产妇作为对照组,其产程应用Friedman产程标准管理。初步收集两组病例各30例,计算产程均值及标准差,根据抽样调查的样本量估计方法计算样本量,剔除信息不全的病例,最后共纳入992例,其中研究组482例,对照组510例。
纳入标准:①初产妇;②单胎头位;③足月妊娠;④接受CSEA分娩镇痛;⑤要求阴道试产。排除标准[1]:①存在阴道试产或分娩镇痛禁忌证;②子宫手术史;③产程中同时使用其他镇痛方法如针灸等。
1.2 研究方法
1.2.1 资料收集
一般资料:产妇年龄、身高、孕前体重、分娩孕周、新生儿出生体重。
分娩结局及镇痛相关资料:分娩方式,第一、二、三产程时限,分娩镇痛前后VAS评分(镇痛前,镇痛后10 min、30 min、1 h、2 h及宫口开全时),血常规中白细胞及中性粒细胞比例(产时发热即刻抽血检验,未发热者产后第1天抽血检验),新生儿1 min和5 min的Apgar评分,产程中转剖宫产原因。
分娩镇痛副作用资料:实施CSEA后出现发热、尿潴留、瘙痒、低血压、是否因宫缩乏力使用缩宫素、产后出血发生率等。
1.2.2 分娩镇痛方法 于产妇宫口开3 cm时开放外周静脉通道,取左侧卧位,选取L2~L3间隙行腰硬联合阻滞麻醉,蛛网膜下腔注入舒芬太尼5 μg/1 mL;设置镇痛泵:总容量120 mL,泵内加入0.75%罗哌卡因75 mg及舒芬太尼45 μg,设置输注速率6 mL/h,单次剂量8 mL,锁定时间15 min[3]。于会阴伤口缝合结束后停止硬膜外腔给药。
1.2.3 产程的定义
1.2.3.1 旧产程要点 活跃期的起点在宫口开3 cm;初产妇潜伏期>16 h定义为潜伏期延长;初产妇活跃期宫口扩张的最低不低于1.2 cm/h;若活跃期>2 h宫口无扩张、先露无下降,则定义为活跃期停滞;第二产程延长的诊断分别为初产妇≥3 h(硬膜外麻醉下)或2 h(无硬膜外麻醉下)[4]。
1.2.3.2 新产程要点 活跃期的起点在宫口开6 cm;初产妇潜伏期>20 h定义为潜伏期延长,不作为剖宫产的指征;当破膜并且宫口扩张≥6 cm后,若宫缩正常,而且宫口停止扩张≥4 h,则可诊断为活跃期停滞,若宫缩欠佳,宫口停止扩张≥6 h,亦可诊断为活跃期停滞。第二产程延长的诊断分别为初产妇≥4 h(硬膜外麻醉下)或3 h(无硬膜外麻醉下)[2]。
1.3 统计学方法
2 结果
2.1 两组一般资料比较
根据本研究纳入及排除标准,共纳入992例,其中研究组482例,对照组510例。两组产妇的年龄、孕前BMI、分娩孕周、新生儿出生体重均无统计学差异(P均>0.05),具体见表1。
2.2 两组分娩结局比较
研究组中产程中转剖宫产率及阴道助产率均低于对照组,顺产率高于对照组(P<0.05)。基于阴道分娩病例进一步统计分析(研究组428例,对照组431例,两组一般资料无统计学差异,P均>0.05),结果提示:研究组第一、第二及第三产程的时限均高于对照组(P均<0.05)。两组镇痛前后VAS评分、血常规中白细胞、中性粒细胞比例及新生儿Apgar评分无统计学差异(P均>0.05),见表2。
在两组产程中转剖宫产的指征中,研究组因活跃期停滞转剖宫产的比例低于对照组,而因胎儿窘迫转剖宫产的比例高于对照组(P<0.05)。进一步进行胎儿窘迫原因分析,研究组中妊娠合并症或并发症比例高于对照组,但差异无统计学意义(P>0.05),具体见表3。
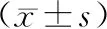
表1 研究组与对照组一般资料比较
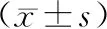
表2 两组分娩结局及镇痛等相关资料

表3 两组产程中转剖宫产指征
研究组中产时尿潴留的发生率高于对照组(P<0.05),两组发热、瘙痒、低血压、缩宫素使用率、产后出血率均无明显统计学差异(P均>0.05),具体见表4。
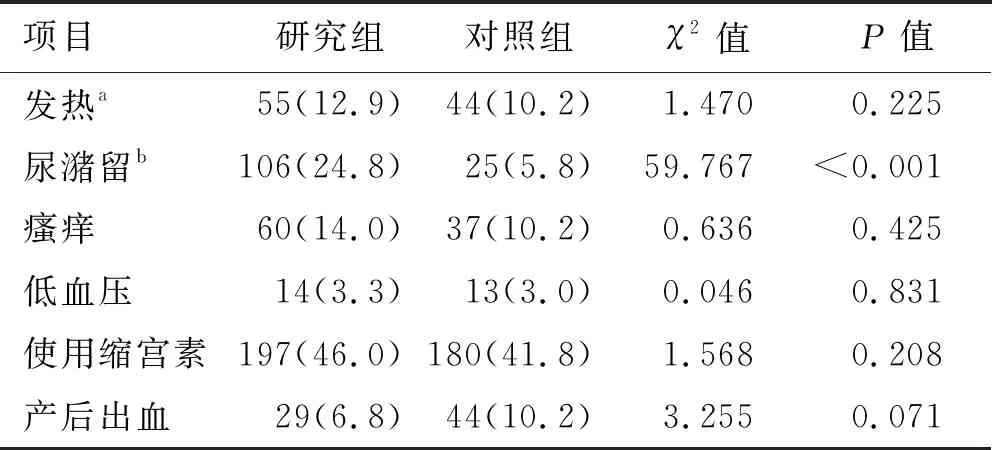
表4 两组产妇分娩镇痛副作用
3 讨论
采用Friedman产程标准对分娩进程的管理比较苛刻,可能导致过度医疗干预,增加剖宫产率[8-10]。2010年,Zhang等[1]学者进行了一项大样本、多中心的回顾性研究,该研究通过对62 415例足月、单胎、头位、自然临产、成功经阴道分娩且母婴结局正常的产妇资料进行分析表明:虽然产程进展比较缓慢,但母婴结局良好。据此,中华医学会妇产科学分会产科学组于2014年推荐采用新产程标准。本研究单位于2015年开始使用新产程标准进行产时管理,由表1、表2可见,两组实施CSEA分娩镇痛的效果相似,在两组影响产程的一般资料均等的前提下,研究组产程较对照组明显延长,产程中转剖宫产率明显下降,与Wang等的研究结果一致[11-12],由此可见新产程的实施有利于鼓励孕产妇充分试产,减少人工干预,有效降低剖宫产率。研究组阴道助产率也明显下降,与李红雨等[13]的结果相同,考虑:一方面新产程的第二产程时限较旧产程延长了1 h;另一方面是因为本研究单位产房开展自由体位分娩的新项目[14],也促进了阴道分娩。并且,本研究表明两组新生儿1 min、5 min Apgar评分无统计学差异,提示实施新产程管理不增加新生儿不良预后的风险。
进一步分析两组产程中转剖宫产的原因:采用新产程管理后,因活跃期停滞导致的剖宫产率明显下降,是由于新产程标准中以宫口扩张6 cm作为活跃期的标志,且活跃期停滞的诊断标准由旧产程的2 h延长到新产程的4~6 h,因此产程观察时间更加充足,促进阴道分娩。此外,研究组中因胎儿窘迫为指征的剖宫产发生率高于对照组。进一步分析原因显示:尽管研究组产程延长,但两组的绒毛膜羊膜炎的发病率并无差异(白细胞总数及中性粒细胞比例亦无差异)。而研究组中妊娠合并症或并发症的比例高于对照组,虽统计学无明显差异,可能与本研究中两组产程中转剖宫产例数较少有关。因此,建议对存在妊娠合并症或并发症的产妇应加强产程中的监护,及时识别与处理异常情况,保障母婴安全。
由表4可见,研究组实施CSEA后尿潴留的发生率明显增加。有报道显示,椎管内麻醉相关的尿潴留与阿片类药物使用相关,研究组产程延长增加了阿片类药物使用剂量,从而增加尿潴留的发生率[15-16];另有研究发现产程的长短与膀胱残余尿量直接相关,第二产程的延长会使胎儿的先露部位对盆底和盆腔软组织(包括盆腔神经丛)施加压力,从而导致局部组织水肿或神经失调,引起排尿困难[17]。而Chen等[18-19]提出针刺足三里及三阴交穴位可有效减少尿潴留的风险,并有学者发现采用适度会阴保护技术可有效降低产后尿潴留率[20]。因此,笔者认为采用新产程管理后,产程中可考虑采用中医针灸等方法联合分娩镇痛,并开展新的助产接生方案,从而降低CSEA分娩镇痛后尿潴留的发生率。
综上所述,实施CSEA分娩镇痛后,采用新产程管理有助于降低剖宫产率及阴道助产率,但应积极加强产程中分娩镇痛副作用的早期识别与处理,促进安全分娩,提升产科质量。
