皮肤科临床思维方法探讨
2020-10-30涂平
涂平
(北京大学第一医院皮肤科,北京100034)
作为一名合格的皮肤科医师需要具备良好的综合素质。就临床诊断层面而言,获取临床信息、把握疾病的特征以及正确的临床思维等能力是皮肤科医师临床诊断水平的重要基础。其中,正确的临床思维是皮肤科医师做出正确诊断的重要因素。医师的临床思维是以逻辑分析为基础的,临床经验对一名医师而言是必须具备的,但经验往往是一种主观的判断,而一名优秀的临床医师要把经验上升到理论,只有用理论指导下的理性分析方法,才能更有效地解决临床问题。而临床思维正是这样一种理论和思想方法。因此,探讨和总结正确的临床思维方法是住院医师培养以及提高中青年医师诊断水平的重要任务。
临床思维不是抽象的空谈,而是具有丰富的具体内涵[1]。临床不同专业的临床思维可能各具特色,下面通过病例分析对皮肤科临床思维的主要方面做一些探讨。
1 正确利用流行病学数据
在教科书中,阐述某一疾病时首先会介绍其发病率。疾病的发病率对了解疾病在人群中的分布等有重要作用,是政府有关部门及疾病控制系统制定医疗卫生政策的重要依据。但是,疾病的流行病学信息对临床诊断也发挥着重要作用,一些医师在临床诊断和鉴别中不清楚或者不会利用发病率的数据。例如,一位中老年患者面部长有一个黄豆大小的黑色丘疹,有些医师马上考虑恶性黑素瘤,有些医师首先诊断基底细胞癌同,等等。而实际上,面部恶性黑素瘤在中国罕见,基底细胞癌也少见。这种情况下,最常见的疾病是色素痣或者脂溢性角化症[2]。换言之,一个完全不懂皮肤病的人,按照发病率选择色素痣或者脂溢性角化症的诊断也会有很高的正确率。这就是博弈论中所谓的大概率事件。这种借助概率学方法,利用发病率进行诊断和鉴别诊断的排序,可以非常有效地帮助医师确定诊断方向[1]。
2 关键病史对病因学诊断有重要意义
随着现代医学的迅猛发展,新的诊断技术层出不穷,如数字影像、基因检测、飞行质谱分析等等。因此,一些临床医师认为病史对于疾病的诊断已经不那么重要了。但是,在临床实践中,高新技术并不能完全解决临床问题。例如,临床门诊时常遇到手背破溃性结节的患者(图1),最常见的原因是孢子丝菌感染或者非结核分枝杆菌感染[2-3]。这两种疾病在组织病理切片中常难以鉴别[4-5](图2),而病原体特殊染色及培养也时有阴性结果。近年来基于聚合酶链式反应(PCR)等基因扩增技术的应用,对此类疾病的病原体检查很有帮助,但有时也有假阳性及假阴性结果。一旦遇到这种情况,临床医师的后续处置将非常困难。而此时有关病史的追问,可能会对诊断起到重要的补充作用。如果患者经常接触土壤和植物,则高度怀疑孢子丝菌感染;而接触动物及鱼或肉类者则高度怀疑非结核分枝杆菌感染[2-3]。接诊医师可以根据有关病史,采用诊断性治疗的方法,帮助部分病原学阴性的患者获得很好的治疗效果。
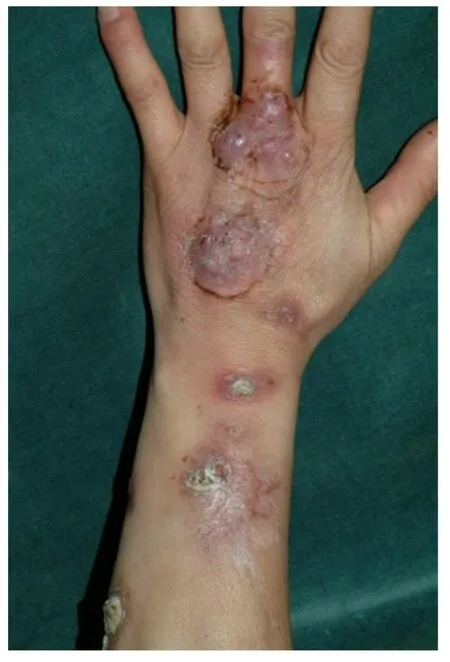
图1 手背破溃性结节,沿淋巴管向前臂播散Figure 1 A ruptured nodule on the dorsum of the hand,spreading along the lymphatics to the forearm

图2 真皮内弥漫性炎症,主要是组织细胞、淋巴细胞、嗜中性粒细胞、嗜酸性粒细胞和浆细胞等浸润Figure 2 Diffuse inflammation in dermis is mainly infiltration of histiocytes,lymphocytes,neutrophils,eosinophils and plasma cells
3 基于疾病基本特征的逻辑选择
每种皮肤病都有各自的临床特征,但最基本的特点往往是最重要的。不过一些疾病的基本特征可能要在临床实践中反复体会才能全面把握。例如,2 位患者都是面部黑色丘疹就医,这种情况绝大多数是色素痣(图3)或者脂溢性角化症(图4),这是人类最常见的两种皮肤肿瘤[2-4]。但是,在一些医院的皮肤科,这两种疾病仍然有较高的误诊率[1,6],即部分色素痣被误诊为脂溢性角化症,而同样部分脂溢性角化症被误诊为色素痣。出现这种结果的原因很多,其中一个是,医生对这两种疾病的概念不清楚。色素痣是一种黑素细胞的发育畸形,发育畸形一定是在幼年或者青少年发病[1,3-4];而脂溢性角化症是一种皮肤老化的疾病,多数在中老年以后出现[1,4-5,7]。皮疹早年出现的,就考虑色素痣;而成年以后出现的则考虑脂溢性角化症。问诊患者黑色皮疹出现的时间可以很简单地提高这两种疾病诊断的正确性,降低误诊率。

图3 色素痣Figure 3 Melanocytic nevus

图4 脂溢性角化症Figure 4 Seborrheic keratosis
4 对称与非对称原理的鉴别诊断价值
对称与非对称是自然科学中的基本原理。美籍华裔物理学家杨振宁和李政道证明了在弱相互作用下宇称不守恒的原理,获得了诺贝尔物理学奖。而在皮肤科,这一原理也有着重要的实用价值。
手湿疹与手癣是皮肤科常见病[4,7],但是两者在鉴别时常遇到困难,两者相互间有相当多的误诊[6-7],即便是借助真菌镜检等实验室检查手段也不一定能完全解决鉴别诊断的问题。这两者间临床主要区别有:手癣是手接触环境中的真菌而被感染的疾病,所以在发病初期或者长期表现为右手(左撇子可以是左手)的皮疹[1-3](图5);而湿疹是机体内部自身免疫紊乱造成的炎症性皮肤病,初发时或者长期表现为双手对称发病[1,4,7](图6)。因此,根据对称与否的原理,有助于鉴别这两种疾病,并且可延伸到对内源性疾病和环境造成疾病的大领域的鉴别诊断中。

图5 手癣,右手红斑,角化,脱屑Figure 5 Tinea manus,erythema of right hand,keratosis,desquamation

图6 手部湿疹,双侧手掌角化,脱屑Figure 6 Eczema of hand,bilateral palmar keratosis,desquamation
5 临床病理分析(clinical pathology correlation,CPC)是皮疹鉴别的基础之一
皮肤病重要的诊断依据是皮疹。而对于皮疹的特征把握需要结合临床病理分析的结果。也就是说,皮肤科皮疹的特点是以病理损害为基础的[3-5]。对皮肤病理有正确和全面的理解,可以帮助理解皮疹特征。例如,皮肤科有一类称为肉芽肿的疾病,皮疹表现为结节、斑块等[3-4],有时令皮肤科医师不知从何下手。尽管此类疾病常需要做活检,但是活检前的基本判断对后续的检查和结果分析是很重要的。例如,两位均表现为面部结节性皮疹的患者就医,在活检病理前就有一个基本的判断,对疾病的诊治非常重要。皮肤科的肉芽肿基本分为两大类,感染性及非感染性[1,5,7]。在组织病理学上,感染性肉芽肿组织内常有化脓及坏死区[3-4],皮疹表面有破溃,质地较软[1,6-7](图7);而在非感染性肉芽肿组织学上,为组织细胞及淋巴细胞致密浸润,没有坏死[4-5],因而皮疹表面光滑,质地硬韧[1,6-7](图8)。因此,如果在活检前判断出感染性肉芽肿,活检时除了做H&E 常规的病理检查外,还需要做组织的真菌或细菌培养、病理特殊染色等病原微生物检查[3-4];而非感染性肉芽肿则需要同时做免疫组化染色检查[5-6]。但在实际诊疗中,一些皮肤科医师不太了解这种方法,造成病理结果怀疑是感染性疾病时,没有在活检时及时取材做组织真菌或者细菌培养,以至让患者再次活检取材,不仅给患者增添了麻烦,也延误了诊断时间。
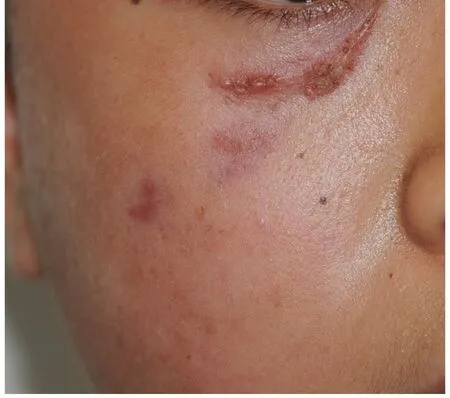
图7 感染性肉芽肿,有面部结节,表面破溃,结痂,质地软Figure 7 Infective granuloma with facial nodules,surface rupture,scab,soft texture
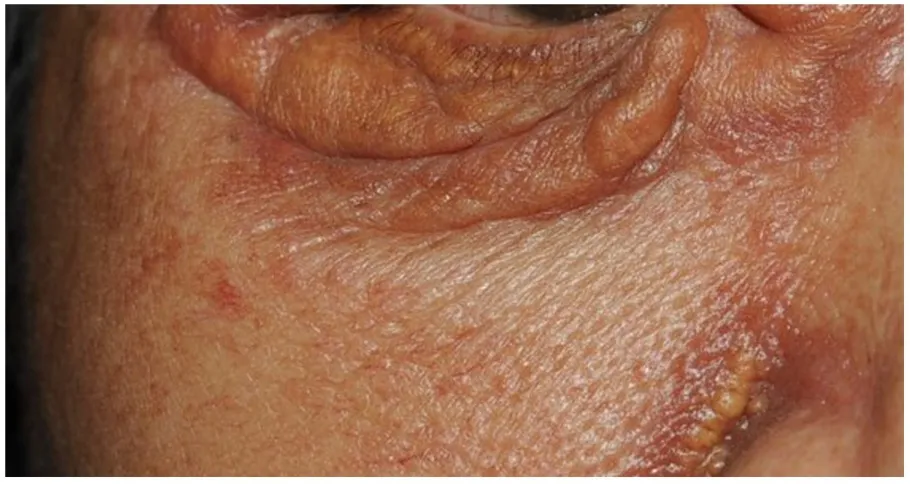
图8 非感染性肉芽肿,表面光滑,无破溃,质地硬Figure 8 Noninfectious granuloma,smooth surface,no breakage,hard texture
6 需要关注病程的临床意义
形态和功能一直是生物学,也是临床医学永恒的话题。在疾病表现方面,常规思维认为病理诊断是金标准[3-4,6],而疾病的发生发展过程在临床诊治中的作用不一定被所有临床医生关注。例如,皮肤科有一种疾病称为蕈样肉芽肿(图9),是一种原发于皮肤的恶性T 细胞淋巴瘤,其皮疹表现为暗红色斑片,与银屑病、玫瑰糠疹、慢性湿疹等相似,所以容易被长期误诊[3,6-7]。翻阅全球文献[2]显示,此病从出现到确诊平均需要6.2年,说明早期被误诊是普遍现象。为什么不早期做活检,实际情况是此病早期的病理表现常缺乏特异性,也难以确诊[4-5]。是否还有其他办法帮助诊断此病,此时皮疹的病程会很有帮助。皮疹的病程是指某一个单一皮疹出现以后的发展过程。蕈样肉芽肿作为皮肤T 淋巴细胞的恶性肿瘤,皮疹是恶性肿瘤细胞增生造成的,而恶性肿瘤细胞的生物学特征是不断快速增生[3-4],因此皮疹的病程特点是随着时间的推移,呈现逐渐发展扩大或者增厚,但是不会消退[1-3];而像银屑病、湿疹等炎症性皮肤病,皮疹中的炎症细胞会随机性浸润和消退,即某个单一皮疹会在数周或数月内缩小或者消退[1,3]。所以,在临床诊疗中认真了解皮疹的病程,可以有效地帮助区别炎症和恶性肿瘤。

图9 蕈样肉芽肿,暗红色斑块,长期不消退Figure 9 Mycosis fungoides,dark red plaque,persistent for a long time
7 皮疹表现和实验室检查结果不一致时如何取舍
皮肤科经常遇到皮疹表现与实验室结果不一致的情况,此时相信肉眼看到的皮疹还是相信实验室检查结果,会令一些医师犹豫不决。有些人认为实验室检查结果是细胞、分子甚至是基因水平的检查,诊断等级远远高于肉眼观察到的皮疹。例如,一位青年女性,上臂外侧可见红色肿块,部分有萎缩1年。临床经验丰富的皮肤科医师可以诊断出是皮肤红斑狼疮,但是这种类型的患者有关血清抗体常为阴性[1,7-8]。于是会遇到有些医师否定红斑狼疮的诊断,他们的理由是血清抗体阴性就不能诊断红斑狼疮。而在皮肤科的诊断逻辑中,皮疹是客观存在的事实,而血清有关抗体的阳性率一般不是百分之百的,再者红斑狼疮的早期血清抗体也可以呈阴性。另一个例子,皮肌炎是自身免疫性疾病中常见的一种。部分患者会被长期误诊为过敏性皮炎,究其原因,主要是典型的皮肌炎除了皮疹外,还有肌肉乏力和疼痛,并且血清肌酶CK、LDH 等指标会升高。但是有部分患者,在疾病过程中,始终没有肌肉乏力和疼痛表现,血清有关肌酶检查也没有异常[1,3,6-7],所以没有确诊皮肌炎。而眼睑、项部、肩背部等长期存在的暗红斑是皮肌炎重要的临床诊断指标,因此在无肌病性皮肌炎的诊断中有重要价值[1,7]。所以,在临床中实验室检查结果和皮疹都非常重要,应根据具体情况进行不同指标的权重分析。
8 正确评价实验室检查结果
在有皮疹的情况下,实验室检查结果之间出现矛盾时,如何综合分析给出正确诊断也是时常遇到的问题[6-7]。例如,一位73 岁的男性患者,阴囊右侧红色斑片3年(图10),逐渐发展,不消退。皮疹活检病理结果为非特异性皮炎,没有发现肿瘤表现。根据皮疹长期不消退的特点,主诊医生不排除乳房外Paget 病,再次活检,仍然没有发现肿瘤表现。此时主诊医师仍建议患者再次活检,被患者拒绝。直到首次就诊后的第3年,医生终于说服了这位患者,进行了第3 次活检,病理检查终于发现了Paget 细胞。历时3年的3次病理才得以确诊,回顾此病例的诊断过程,如果没有主诊医生执着的坚持多次活检病理检查,就很可能导致患者失去及时确诊的机会,而支持主诊医生的坚持就是他对皮疹特点的把握,他认为这种皮疹特点不符合炎症,而必须考虑肿瘤性疾病。因此,这再次说明皮疹的特点在皮肤病诊断中的重要作用。

图10 右阴囊Paget 病,常误诊为湿疹Figure 10 Paget’s disease of the right scrotum,often misdiagnosed as eczema
皮肤科的临床思维内容丰富,渗透到临床诊断和治疗的各个环节。临床思维不是孤立的,而依赖于临床信息的可靠性、全面性[9-10],并且对有关疾病特征有很好的理解和把握的基础上,再分析和逻辑推理才能够得出正确的结论[1,11]。
尽管上述只对皮肤科临床思维的部分环节进行了点到为止的探讨,但是,已经显示出正确的临床思维在皮肤科诊断和鉴别分析中发挥着重要作用。所以,关于皮肤科正确的临床思维方法的研究和总结推广是皮肤科教学研究的重要内容之一。我们希望以此文抛砖引玉,皮肤病学界进行有关的学术研究和交流,促进我国皮肤科医生诊疗水平的不断提高,为患者提供更好的医疗服务。
