腹腔镜下逐级导管乳头扩张术治疗胆总管结石的临床应用研究
2020-10-29陈安平陈先林严朝成曾乾桃周华波
罗 聪,陈安平,陈先林,严朝成,曾乾桃,周华波
(1.遵义医科大学研究生院,贵州 遵义,563000;2.成都市第二人民医院肝胆胰外科)
胆总管结石在我国是临床常见病、多发病[1],根据患者病情,治疗胆总管结石的手段多种且各有利弊,其中比较具有代表性的术式有胆总管一期缝合术、T管引流术及内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)。 近年,越来越多的学者认为在适当前提下行胆总管一期缝合相较T管引流、ERCP更具优势,与T管引流相比,一期缝合无长期放置引流管所致的并发症,以及给患者身心带来的困扰[2-7];与ERCP相比,一期缝合保护了十二指肠乳头括约肌的正常生理功能与结构,且胆道出血、术后胰腺炎等并发症明显减少[8-10]。但传统胆总管一期缝合术后并发症并不少见,为进一步保证胆总管一期缝合的安全性,加快患者术后康复,我们于腹腔镜下应用逐级导管乳头扩张术治疗胆总管结石,取得了较好效果,现将体会报道如下。
1 资料与方法
1.1 临床资料 回顾分析2015年4月至2019年4月我中心收治的58例胆总管结石患者,其中男25例,女33例;19~79岁,平均(51.17±15.45)岁;30例于腹腔镜胆总管探查术中逐级导管乳头扩张后行胆总管一期缝合术(观察组),28例直接行腹腔镜胆总管一期缝合术(对照组)。诊断依据B超、腹部CT、腹部磁共振成像(MRI及MRCP)。两组患者性别、年龄、胆总管直径、术前ALT、AST、DBIL差异均无统计学意义(P>0.05),具有可比性,见表1。纳入标准:(1)胆总管直径0.8~2.0 cm;(2)术前经腹部彩超、CT、MRI及 MRCP等检查明确诊断为胆总管结石;(3)术中结石取净,无肝内外胆管结石残余。排除标准:(1)合并急性化脓性梗阻性胆管炎、急性胰腺炎;(2)术前检查、术中探查胆道有明显狭窄及解剖变异;(3)有腹腔镜手术禁忌,合并严重心肺功能不全、肝肾功能不全及控制较差的糖尿病、高血压等。
表1 两组患者临床资料的比较( ±s)
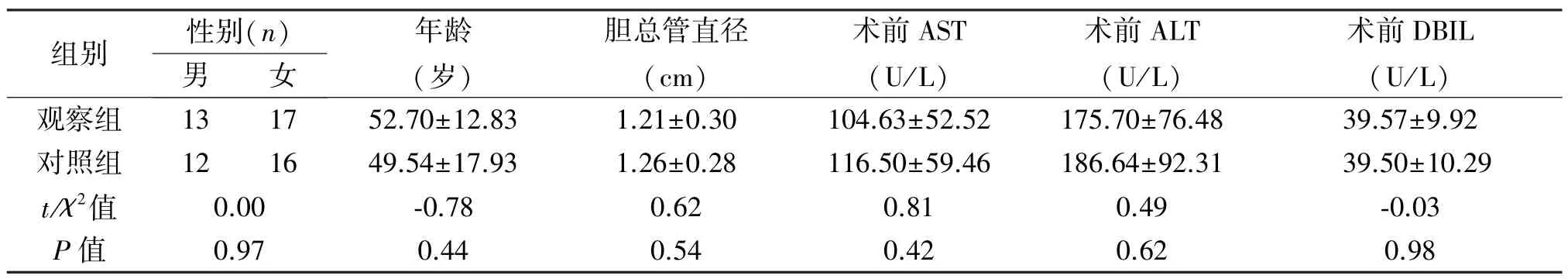
表1 两组患者临床资料的比较( ±s)
组别 性别(n)男 女年龄(岁)胆总管直径(cm)术前AST(U/L)术前ALT(U/L)术前DBIL(U/L)观察组 13 17 52.70±12.83 1.21±0.30 104.63±52.52 175.70±76.48 39.57±9.92对照组 12 16 49.54±17.93 1.26±0.28 116.50±59.46 186.64±92.31 39.50±10.29 t/χ2值 0.00 -0.78 0.62 0.81 0.49 -0.03 P值 0.97 0.44 0.54 0.42 0.62 0.98
1.2 逐级导管术的器械 斑马导丝,4F输尿管导管,胆管逐级扩张导管(9.5Fr、11.5Fr、13.5Fr经皮肝穿刺套件)。
1.3 手术方法 传统四孔法入腹,如合并胆囊结石,则按照常规方法切除胆囊。切开胆总管前壁1~2 cm,胆道镜直视下应用取石篮、冲洗、钳夹、碎石等手段取净结石,反复检查肝内外胆管结石已取净。对照组:术中胆道镜探查胆总管下端无明显绝对狭窄,十二指肠乳头舒缩功能可,直接用4-0可吸收线一期缝合胆总管前壁切口。观察组:术中胆道镜探查见十二指肠乳头舒缩功能较差,4r输尿管导管试探通过十二指肠乳头进入肠腔困难,预计术后胆汁可能引流不畅,则先行逐级导管乳头扩张术后再用4-0可吸收线缝合胆总管前壁切口,逐级导管乳头扩张术具体操作过程[10]:(1)胆总管直径较粗(>1.2 cm)时,主刀通过剑突下穿刺孔将提前安装好的带有斑马导丝的逐级导管插入胆总管内,先反复推拉抖动斑马导丝(直径约0.89 mm),向下通过十二指肠乳头进入肠腔约50 cm以上,然后持钳将9.5Fr内导管(直径约3.2 mm)沿斑马导丝螺旋缓慢加力通过十二指肠乳头进入肠腔约5 cm,最后持钳再将13.5Fr外导管(直径约4.5 mm)沿内导管螺旋缓慢加力推过十二指肠乳头进入肠腔约2.0 cm(常有突破感),助手保持斑马导丝及内导管不后退,主刀持钳将外导管退出后反复再扩张2~3次。(2)胆总管直径较细(0.8~1.2 cm)或斑马导丝通过困难时,胆道镜经剑突下穿刺孔进入胆总管下端,在胆道镜直视下,先经胆道镜钳道将剪断头端的4F输尿管导管插至十二指肠乳头内口附近,再将斑马导丝头端经4F输尿管导管尾腔内插入,斑马导丝在胆道镜直视下寻找合适位置及角度通过乳头进入肠腔约50 cm以上,持钳再将4F输尿管导管沿斑马导丝螺旋缓慢加力插过乳头进入肠腔约5 cm,退出胆道镜,助手注意退出时用弯钳抓住并保持输尿管导管、斑马导丝不后退,主刀最后沿斑马导丝尾端再插入11.5Fr外导管(直径约3.8 mm),持钳将外导管沿4F输尿管导管缓慢螺旋加力推过十二指肠乳头进入肠腔约2.0 cm,外导管反复扩张2~3次(图1)。两种方式均扩张至外导管通过乳头无明显阻力即可,值得注意的是扩张时切忌暴力,并应时刻注意斑马导丝及输尿管导管的插入深度,确保在外导管反复扩张的过程中无后退。常规温氏孔放置腹腔引流管。
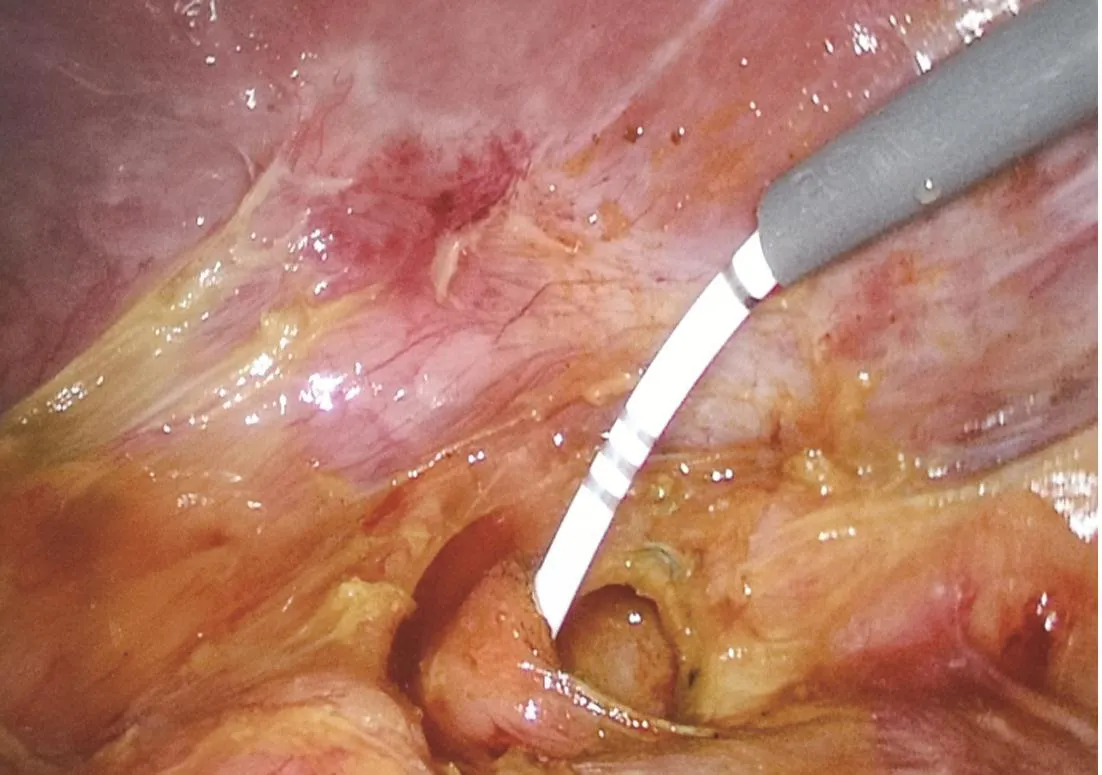
图1 行外导管为11.5Fr的逐级导管扩张术
1.4 术中、术后观察指标及随访 (1)手术时间、术中出血量;(2)术后3 d AST、ALT、DBIL,术后并发胰腺炎、胆漏情况及术后住院时间;(3)分别于出院后1个月、3个月、6个月门诊随访。
1.5 统计学处理 采用SPSS 22.0软件进行数据分析,计量资料均呈正态分布,以均数±标准差(±s)表示,采用t检验;计数资料采用χ2检验或Fisher确切概率法,P<0.05为差异有统计学意义。
2 结 果
2.1 围手术期指标的比较 两组均顺利完成手术,围手术期无死亡病例或其他严重并发症发生。与术前相比,术后3 d两组患者 AST、ALT、DBIL差异有统计学意义(P<0.05);观察组手术前后差值更大,下降更快。两组术后住院时间差异有统计学意义(P<0.05);两组手术时间、术中出血量差异无统计学意义(P>0.05)。见表2。观察组术后出现轻度急性胰腺炎症状1例,经保守治疗9 d后胰腺炎症状消失,患者治愈出院;对照组术后发生胆漏2例,均经延长留置腹腔引流管时间等保守治疗后治愈,患者于术后第11天、第13天出院。两组并发症发生率差异无统计学意义(P=0.23)。
表2 两组患者手术相关指标的比较(±s)
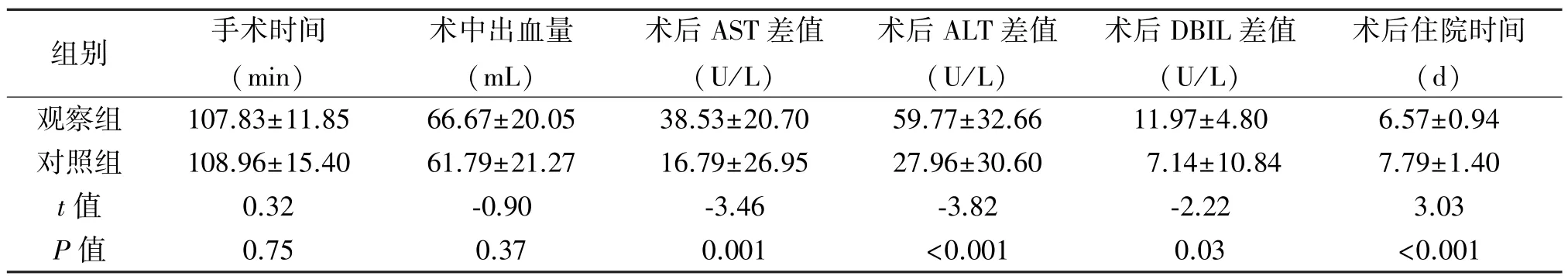
表2 两组患者手术相关指标的比较(±s)
组别 手术时间(min)术中出血量(mL)术后AST差值(U/L)术后ALT差值(U/L)术后DBIL差值(U/L)术后住院时间(d)观察组 107.83±11.85 66.67±20.05 38.53±20.70 59.77±32.66 11.97±4.80 6.57±0.94对照组 108.96±15.40 61.79±21.27 16.79±26.95 27.96±30.60 7.14±10.84 7.79±1.40 t值 0.32 -0.90 -3.46 -3.82 -2.22 3.03 P值 0.75 0.37 0.001 <0.001 0.03 <0.001
2.2 随访情况 术后常规行腹部彩超,必要时行MRCP检查,1个月时,复查54例(93.1%);3个月时,复查 45例(77.6%);6个月时,复查 39例(67.2%)。两组患者均无明显胆道狭窄征象,对照组发现胆总管结石复发1例,住院行ERCP治愈。
3 讨 论
近年,随着微创外科的进一步发展,腹腔镜、胆道镜、内镜技术更加成熟,胆总管结石的治疗术式丰富且各具优缺点,但许多术式仍难以避免放置胆道引流或十二指肠乳头损伤带来的一系列并发症[2-10]。越来越多的学者认为在结石取净、胆总管直径较粗(>0.8 cm)、胆总管下端通畅无明显狭窄或狭窄已处理的前提下[11-14]行腹腔镜胆总管一期缝合术优于T管引流及ERCP等,但行腹腔镜胆总管一期缝合时胆总管下端是否通畅常由术者根据经验判断,国内外无统一标准,具有一定的主观性;而且术中难以发现嵌顿于乳头部的细小结石,容易忽视十二指肠乳头部的相对狭窄,从而导致术后胆汁引流不充分;因此腹腔镜下直接行胆总管一期缝合术的术后胆漏、黄疸、肝功能损害、结石复发等并发症并不少见[15-17]。
逐级导管乳头扩张术使用的是由经皮肝穿刺逐级扩张导管、输尿管导管及斑马导丝三种材料形成的、有两种扩张直径、经腹利用渐进式扩张的三级扩张导管,术者可根据胆总管直径、斑马导丝通过乳头部的难易程度灵活选择扩张直径,术中通过预放置柔软的斑马导丝引导后续内外导管的扩张,术中应时刻注意斑马导丝及内导管(或输尿管导管)的放置深度不后退。行内外导管扩张时采用螺旋式逐渐加力,注意切忌使用暴力操作,因胆总管在十二指肠乳头部由左向右倾斜约135°进入肠腔[18],因此应注意控制导管插入的角度,如此便能最大程度上避免胆道或肠道穿通伤,其安全性得到一定保证。逐级导管乳头扩张术不同于ERCP术中的扩张术是由肠道至胆道的逆行操作,它是由相对清洁的胆总管到相对污染的肠道,胆总管相对胃肠道固定,无肠内容物阻挡视野,操作难度较内镜下操作更加容易,且避免了ERCP术中行十二指肠乳头括约肌切开,保护了十二指肠乳头或Oddi括约肌解剖的完整及生理功能,从而减少了术后肠液反流造成的胰腺炎、胆道感染、胆道出血等并发症,逐级导管乳头扩张术后一期缝合也避免了行胆道外引流,如T管引流、鼻胆管引流等造成的引流管道非计划脱落、引流管口感染疼痛、水电解质紊乱、胃肠道症状等并发症。
本研究中,观察组术后住院时间短于对照组,术后3 d转氨酶、直接胆红素下降速度快于对照组,且对照组术后发生胆漏2例。表明观察组可有效解决十二指肠乳头部相对粗大胆总管内径的狭窄,扩大了胆汁由胆总管至肠道的流出道,清除了嵌顿于乳头部的细小结石,术后胆汁流出较T管引流更加充分,更有效减小了术后胆道内压力,使术后胆漏的风险降低,肝功能的恢复及黄疸的消退更快,加快了术后康复,缩短了术后住院时间。随访发现,对照组发生胆总管结石复发1例,观察组无结石复发,原因可能是对照组术中未能及时发现并清除嵌顿于乳头部的细小结石,且胆汁在粗大胆总管内流经相对狭窄的乳头内口部容易形成湍流,从而使乳头内口处细小结石或絮状物等沉积造成结石复发;观察组能否减少结石复发的风险尚需进一步论证。观察组术后出现急性胰腺炎症状1例,结合此例患者临床资料,分析可能与手术时间较长、行逐级导管扩张术困难反复操作、损伤十二指肠乳头部造成水肿、使胆汁胰液引流障碍有关,这提示我们在逐级导管插管较困难时不可盲目反复操作,可灵活选用其他术式以保证手术安全。
综上所述,行逐级导管乳头扩张术既保护了十二指肠乳头的正常生理功能,又解决了乳头部的嵌顿细小结石及十二指肠乳头部的相对狭窄,扩大了胆总管下端流出道,使胆汁能真正意义上充分引流入肠腔。腹腔镜下逐级导管乳头扩张+胆总管一期缝合术不增加手术时间、术中出血量,手术操作简单,容易被初学者掌握,且经皮肝穿刺逐级导管、斑马导丝、输尿管导管材料便宜易得,具有一定的推广价值。
