腹腔镜胆道造影与术前影像检查在胆管结石诊断中的对比分析
2020-10-29朱长康周良弼吴定泉
黄 龙,罗 云,朱长康,周良弼,吴定泉
(广州中医药大学附属北碚中医院外一科,重庆,400711)
胆石症是外科常见病之一,手术是最有效的治疗手段。近年,随着腔镜技术的进一步发展,以腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)、腹腔镜胆总管切开探查T管引流术为代表的腹腔镜胆道手术已成为胆石症外科治疗的金标准[1]。随着腹部电子计算机断层扫描(computed tomography,CT)、磁共振胰胆管造影(magnetic resonance cholangiopancreatography,MRCP)、内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)及胆道镜的广泛应用,术中胆道造影(intraoperative cholangiography,IOC)在胆石症外科的应用逐渐减少。临床中腹部彩超作为胆囊结石、胆总管结石的首选检查方式,由于肠道气体的干扰存在较高的漏诊率,对胆总管下端显示的准确率仅为64.8%[2]。CT对胆道结石的诊断具有较高价值,准确率高达85%~95%[3],但对胆总管下端细小或低密度、等密度结石容易漏诊。MRCP能较为清晰地显示胆管的解剖特征,是相对准确、无创的胆道结石诊断方法,诊断敏感性为81%~100%,特异性为92%~100%,但MRCP仍可能漏掉直径<5 mm的小结石[4]。ERCP是诊治胆管结石的有效方法,但ERCP为有创性检查,容易引起胰腺炎、十二指肠穿孔等并发症,不适合常规的胆道结石术前检查[5]。因此CT、MRCP、ERCP等术前影像学检查无法完全代替术中IOC。遇胆总管相对探查指征、术中是否行胆道探查难以决定时,避免胆总管误探与漏探是术中需解决的重要问题,为比较术中IOC与术前影像学检查的差异,分析其对胆石症的诊断,讨论腹腔镜IOC术中应用的必要性。本文回顾分析2016年1月至2019年12月我院完成的164例腹腔镜经胆囊管IOC患者的临床资料。
1 资料与方法
1.1 临床资料 164例患者中男59例,女 105例;21~84岁,平均(58.0±9.6)岁,术前有胆绞痛病史79例,胰腺炎病史14例,黄疸69例,伴转氨酶升高64例,胆红素升高83例;164例患者入院彩超检查均证实胆囊结石,66例行术前腹部CT检查,83例行MRCP检查,术前合并胆总管结石16例(其中泥沙样结石12例),伴胆总管扩张76例(影像学检查发现胆总管直径>8 mm)。
1.2 腹腔镜IOC适应证 将患者有无黄疸,胰腺炎病史、肝功转氨酶、胆红素水平,影像学报告胆总管直径,术中发现情况等作为指标。行IOC的指征:(1)病史:有黄疸、急慢性胰腺炎史;(2)体征:术前有胆绞痛、一过性黄疸;(3)检验:术前肝功能转氨酶或胆红素升高,以直接胆红素升高为主,急性胆囊炎发作伴有血尿淀粉酶明显升高;(4)影像学检查:术前彩超、CT、MRCP等提示胆总管扩张,疑似结石;(5)术中发现:胆管明显增粗,处理胆囊管结石时怀疑结石掉入胆总管;术中胆管解剖不清或胆道有变异,怀疑胆道损伤。
1.3 腹腔镜IOC方法 经胆囊管造影是腹腔镜IOC最常用的方法,基本步骤:常规三孔法入腹,解剖胆囊Calot三角区,充分游离胆囊管、胆囊动脉,先用生物夹夹闭离断胆囊动脉,胆囊管远端用钛夹夹闭,靠近钛夹处剪开胆囊管前壁约1/2周,如胆囊管有结石嵌顿,用分离钳挤出胆囊管结石,见胆汁外溢后,用专用穿刺锥鞘于右肋缘下两穿刺点间穿刺入腹,置入6-0号输尿管导管,通过胆囊管置入胆总管,置入深度2~3 cm,胆囊管近端用钛夹固定,抽吸胆汁证实造影管位于胆总管内,推注生理盐水,确定不漏水后,排除气腹,再注入25%~30%复方泛影葡胺20~40 mL。行造影检查,如无结石等异常情况,则拔出导管,完成LC。如胆总管有结石或胆漏等,则改行腹腔镜胆总管切开探查T管引流术。
1.4 统计学处理 采用Excel 2016软件录入整理数据,应用SPSS 21.0软件进行数据分析,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 腹腔镜IOC结果 腹腔镜下经胆囊管行IOC,发现胆总管结石28例,术中联合胆道镜探查证实为结石28例,其中25例行腹腔镜胆总管探查取石T管引流术,3例行开腹胆总管探查取石T管引流术,1例IOC时发现胆总管损伤,行胆总管修补T管引流术。IOC未发现胆道异常的患者,继续完成LC。术后均无并发症发生,患者恢复良好,治愈出院。IOC检查结果显示,患者有无胆总管结石在性别、年龄、胆绞痛、胰腺炎病史方面差异无统计学意义(P>0.05),在黄疸、转氨酶、谷氨酰转肽酶、碱性磷酸酶、胆红素及胆总管直径方面差异有统计学意义(P<0.05),术前存在黄疸、转氨酶、谷氨酰转肽酶、碱性磷酸酶或胆红素升高,胆总管扩张(直径>8 mm)的患者,IOC诊断胆总管结石的概率更高,见表1。
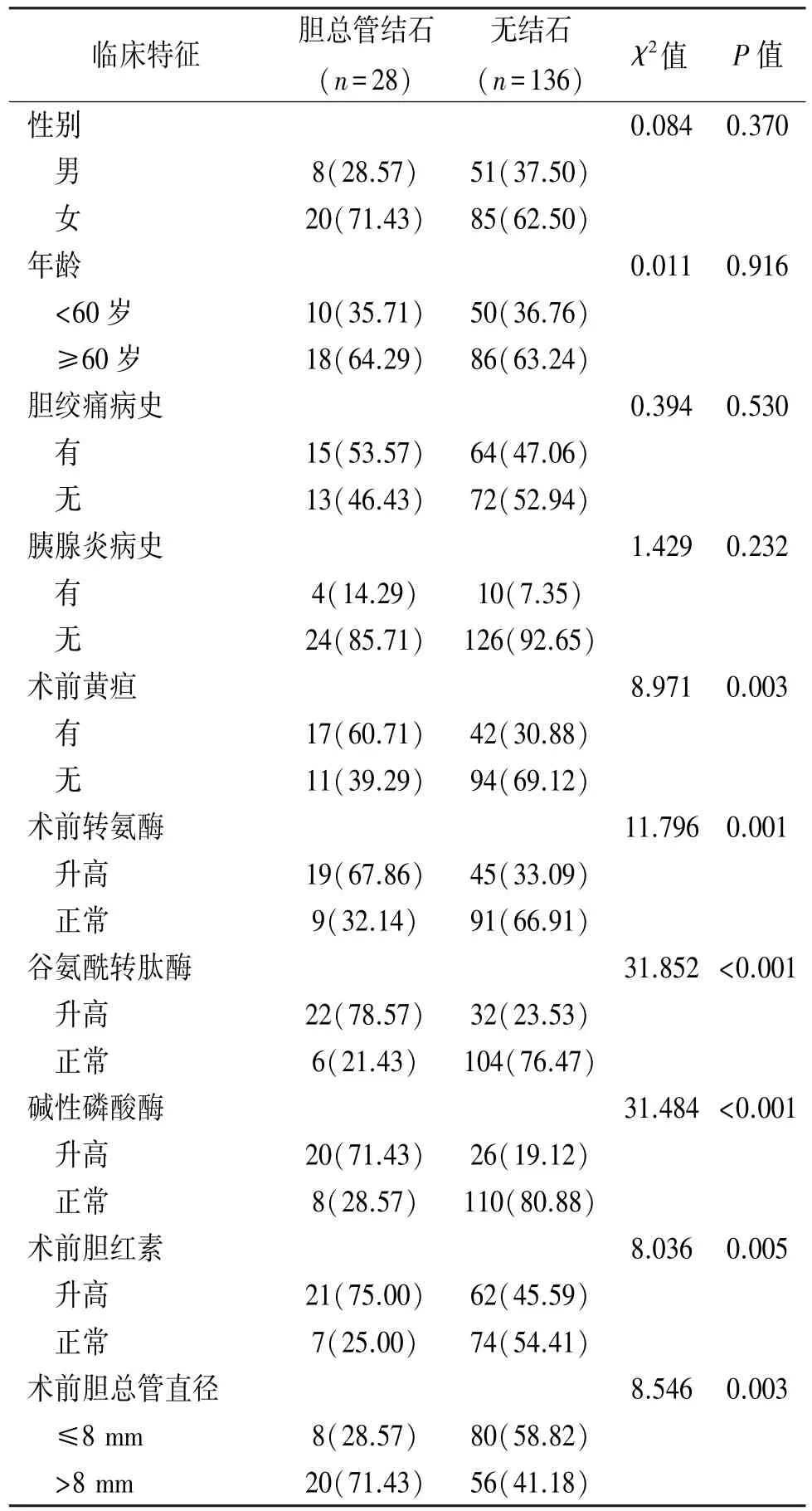
表1 不同因素对IOC检查结果的影响[n(%)]
2.2 IOC与术前影像学结果的比较 IOC结果与术前彩超、CT及MRCP进行比较,术前彩超与IOC在胆总管结石的诊断方面差异有统计学意义(P<0.05),CT、MRCP与IOC在胆总管结石诊断方面差异无统计学意义(P>0.05)。对胆管解剖异常的诊断,术前彩超无法辨别胆管解剖异常,CT明显差于术中IOC(P<0.05),MRCP与IOC相比差异无统计学意义(P>0.05),仅50.61%(83/164)的患者进行了术前MRCP检查,见表2。
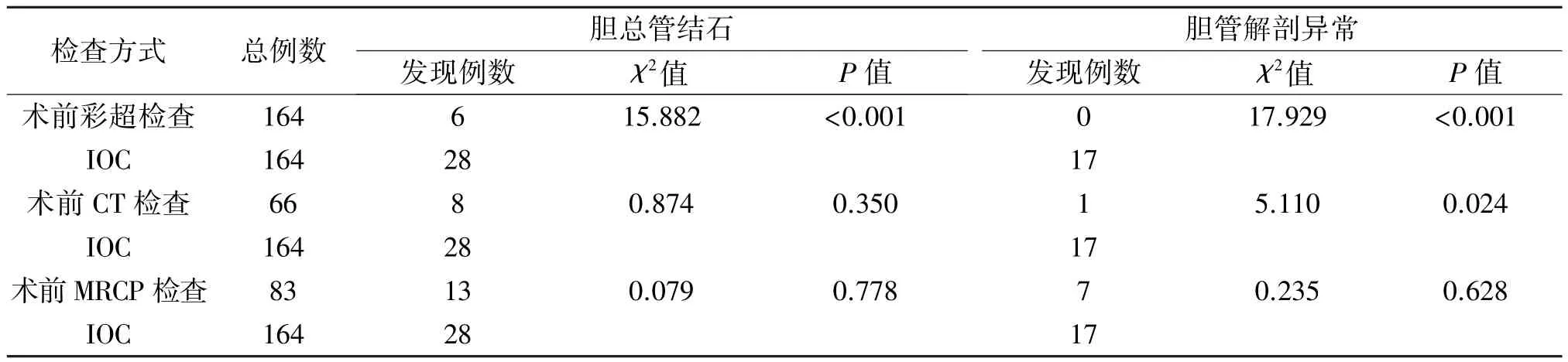
表2 术前影像学与腹腔镜经胆囊管IOC的结果比较[n(%)]
3 讨 论
3.1 IOC的应用 IOC于1931年由阿根廷外科医生Mirizzi首先提出,现已应用于国内外临床数十年,并得到很好的验证。IOC有助于发现术前影像学检查未发现的胆总管小结石、阴性结石、胆道解剖变异等,避免不必要的胆总管漏探或误查,而且IOC操作简单、易行、安全,价格便宜,适于基层医院[6]。
由于医疗资源限制、IOC的阅片水平、X射线暴露的风险、手术时间的延长、医疗费用等因素[7-11],国内外主张选择性地使用IOC,基于个体化治疗原则,并无一个通用的指南或标准确定是否需行IOC。术中选择性IOC是用来明确可疑胆石症的诊断及分清复杂的胆道解剖变异,有效帮助术者识别胆道结石及解剖结构,以避免胆道结石的漏诊及胆管损伤[1]。当然,面对IOC的缺陷,操作中医务人员应做好防护,尽量减少X射线暴露的风险;此外,随着技术的发展,文献报道使用荧光胆管造影术[12]、吲哚菁绿近红外线荧光成像技术[13],可避免X射线暴露。腹腔镜下熟练施行IOC,提高IOC的成功率,可缩短手术时间。
3.2 IOC对胆总管结石的诊断意义 胆囊结石合并胆管结石的发生率为15%~18%[14],胆道残余结石是术后常见问题之一。IOC可避免不必要的胆总管探查,减少胆管残留结石的发生。尽管术后胆总管残留结石可通过ERCP治疗,但IOC损伤更小,操作简便易行,费用更低[15]。彩超是胆囊结石的首选诊断方法,诊断正确率达95%[16],但对胆总管结石的诊断受气体等诸多因素的干扰,诊断准确率仅为50.4%[6]。腹部CT检查对胆道结石的诊断有很高的准确率,但受结石密度及大小、扫描层厚、呼吸动度等因素影响,CT的敏感性存在差异。虽然MRCP对诊断胆道结石准确率非常高,但对直径在2~5 mm的胆总管泥沙样结石的诊断有一定困难[17],且价格昂贵,在基层医院难以普及。即使术前我们完善全面的影像学检查,未发现胆总管结石,但术前急性排石期,胆囊细小结石可能在影像检查后再排入胆总管,也可能在术中麻醉或操作中进入胆总管[18]。此外,LC术中缺乏开腹手术用手触摸胆总管的感觉,这可能使部分患者术后发生胆总管残留小结石或阴性结石[5]。此外,IOC可使胆管内压力骤增,使胆总管内小结石或泥沙结石冲向远侧肠道内[19],利于细小结石的排出,避免胆总管的阴性探查。
鉴于以上诸多因素,如果无IOC,则可能胆管结石残留,这在临床工作中是有过经验教训的。本文通过对164例腹腔镜IOC分析,结果显示IOC对胆总管结石的诊断明显优于术前彩超(P<0.05),术前不能明确可疑胆总管结石时,术前存在黄疸、转氨酶、谷氨酰转肽酶、碱性磷酸酶或胆红素升高,胆总管扩张(直径>8 mm)患者诊断胆总管结石的概率更高。对于此类患者,术中应常规行IOC,避免以上术前影像检查的不足,更有效地发现隐藏的胆总管结石,避免胆总管漏探,降低手术风险。
3.3 MRCP、ERCP与IOC的优缺点 MRCP、ERCP可明确术前胆道有无结石,节约手术时间;MRCP为无创检查,三甲医院普及程度高,但检查设备昂贵,基层医院难以应用。ERCP为有创性检查,损伤Oddi括约肌,影响了胆道的正常开闭功能,患者操作中、操作后痛苦较大,可能发生十二指肠穿孔、胆漏、胆道出血与损伤、医源性损伤诱发胰腺炎等严重并发症。
IOC是在全身麻醉下进行胆道检查,无痛苦、操作简单、并发症少、费用较低,为术者提供术中真实可靠、直观的胆道影像。缺点是延长了手术时间,对IOC操作不熟练者可能造影无法一次性成功,可能出现胆囊管撕裂伤、肝外胆管损伤等,此外IOC可使医务人员处于X射线暴露的风险中。
3.4 胆道造影对发现胆管解剖异常的意义 胆囊区的解剖变异可达50%,胆管损伤是LC最严重的并发症之一[20]。国外数据显示胆管损伤发生率为0.15%~0.6%[21]。文献报道[22],IOC的常规应用可了解胆道解剖变异情况,明确胆管解剖走向,避免或及时发现医源性胆道损伤,在最佳时期,早期处理胆管损伤可使损伤最小化,减少再次手术的几率[23-24]。本研究中IOC对胆管解剖异常的诊断明显优于CT(P<0.05),虽然MRCP对胆道解剖变异也有很好的辨别,但由于设备条件及医疗费用等因素,并不是所有患者术前都进行MRCP检查,本研究仅50.61%的患者进行MRCP。而IOC能弥补术前影像检查的不足,且操作简单易行,能及时发现胆道解剖变异,大大降低了胆道损伤的风险[25]。
3.5 IOC注意事项 熟练掌握LC的术者,操作IOC的难度较小,但IOC操作过程中为避免胆道损伤、结石残留等风险,还必须注意以下几点:(1)出血:游离胆囊管时,注意细小血管,以防局部渗血过多,影响手术视野,造成插管困难。(2)胆囊管结石:怀疑胆囊管结石嵌顿,用无损伤钳尽量由近向胆囊方向推挤,防止插管时结石阻挡,造成插管困难。(3)造影剂:浓度一般为25%~30%,过高会影响对结石的观察,过低时结石不易显示。(4)气泡:注射造影剂前回抽部分胆汁,排尽空气,避免产生气泡而出现假阳性。(5)渗漏:插管成功后,钛夹夹闭近端造影管松紧适度,过紧会影响造影剂注入,过松可导致造影剂外溢,影响造影结果观察。(6)造影管深度:一般以2~3 cm为宜,过短,容易滑脱;过长,可进入胆总管下端,使造影剂快速流入十二指肠,胆管不能满意显影。(7)摄片:去除手术操作钳等金属器械,防止对造影产生影响,患者取头低足高位,并向右侧倾斜15°~20°,使肝内外胆管良好显影。
综上所述,IOC操作简便、安全、廉价、可行,费用较低,不仅能弥补术前影像学检查的不足,术中及时发现胆总管结石,减少胆总管结石残留,还可发现胆道解剖变异,及时避免或发现胆管损伤,降低手术并发症,对提高LC的质量具有重要作用。因此,对于术前有黄疸、转氨酶、谷氨酰转肽酶、碱性磷酸酶或胆红素升高,胆总管扩张(直径>8 mm)等可疑胆道结石患者,术中应行常规IOC,为胆道探查手术提供帮助,减少再次手术率,从而减轻患者的痛苦及医疗费用。
