耳内镜下不同分期外耳道胆脂瘤手术的疗效分析
2020-09-17刘婷高雄辉李鹏谢景华黄宾
刘婷 高雄辉 李鹏 谢景华 黄宾
外耳道是人体中唯一具有自净功能的腔隙,其环境一旦受到外界干扰,如:外伤、手术及感染,易形成外耳道胆脂瘤(external auditory canal cholesteatomas ,EACC)[1]。EACC依据病变范围的不同而有不同的分期,为手术术式选择提供参考,目前多采用Holt[2]1992年及Naim[3]2004年的分期标准。因本研究旨在探讨耳内镜手术在不同分期EACC的运用,故本研究采用Udayabhanu[4]2018年提出的分期标准,对广州市第一人民医院2016年1月至2019年1月26例确诊并经经典Holt分期的EACC患者重新分期,探讨耳内镜下不同分期EACC的手术方法及疗效。
1 资料与方法
1.1临床资料 26例患者经广州市人民医院确诊为EACC,均为单耳发病,其中男12例,女14例,年龄20~60岁,平均47.4岁,病程2个月~3年,平均18.8月。依据Holt分期,其中Ⅰ期4例,Ⅱ期外耳道骨质破坏但未侵及中耳者7例,Ⅳ期15例。Udayabhanu重新分期后Ⅰ期4例,Ⅱ期19例,ⅢA期3例。Ⅱ期患者中仅有外耳道骨质破坏者7例(外耳道前壁1例,后壁1例,环形破坏5例),另12例侵及中耳,其中仅侵及鼓膜者6例(5例穿孔,1例鼓膜表面肉芽增生),侵及鼓室并有听骨链破坏者6例。ⅢA期患者中侵及颞下颌关节者1例,侵及乳突腔2例(其中1例锥段面神经骨管破坏,神经裸露)。26例主要症状为耳漏16例,耳痒11例,耳鸣8例,耳胀痛19例,耳闭塞感11例,听力下降26例。26例患者中除3例为外院手术后复发、1例外伤及1例感染后引起EACC外,余均为不明原因的EACC。
1.2术前检查 所有患者术前检查500、1 000及2 000 Hz的平均纯音听阈(pure tone test,PTA)及气骨导差(air bone gap,ABG),完善中耳高分辨率 CT(high resolution CT,HRCT )检查。HRCT示2例患者(Ⅱ期1例、Ⅲ期1例)鼓室盾板破坏,9例患者(Ⅱ期6例、Ⅲ期3例)鼓室内软组织影填充;7例患者(Ⅱ期5例、Ⅲ期2例)听骨链有不同程度的破坏(图1);2例Ⅲ期患者部分乳突腔可见软组织影;1例Ⅲ期患者外耳道前壁及下壁部分骨质缺如。
1.3手术方法 病变局限于外耳道及鼓膜完整的患者于全身麻醉耳内镜下清除EACC。于外耳道壁12点、8点及4点作骨膜下注射1/500 000肾上腺素盐水,清除外耳道肉芽后肾上腺素小棉球止血,由中心开始先减压胆脂瘤,再将外侧囊袋清除,尽可能保留外耳道皮肤,避免骨质裸露,4例患者外耳道皮肤缺损较少,给予激素加抗生素纳吸绵填充外耳道,因该期患者均有不同程度鼓膜内陷,术后行咽鼓管吹张,恢复中耳含气腔。
仅有外耳道骨质破坏者,如上处理。病变仅累及鼓膜者,1例清除鼓膜表面肉芽后,查鼓膜纤维层完整,未行鼓膜成形术,余5例患者清除外耳道、鼓膜表面肉芽及胆脂瘤,鼓膜穿孔,其中1例可疑中鼓室侵犯,故掀起2点至5点(左耳)鼓环,清除残余胆脂瘤后查听骨链完整,取耳屏软骨-软骨膜复合物修补鼓膜穿孔;3例外耳道皮肤缺损面积较大,取耳后刃厚皮瓣覆盖于耳屏软骨-软骨膜移植物及裸露骨壁之上,衔接的移植皮瓣必须与耳屏软骨-软骨膜移植物有重合,激素加抗生素纳吸绵压实皮瓣后碘仿纱填塞外耳道。6例侵及鼓室的患者中,1例破坏盾板累及上鼓室、1例累及后鼓室病例,均有听骨链破坏,全麻耳内镜下清除外耳道胆脂瘤后掀起鼓环进入中鼓室,于3点方向(左耳)探查鼓索神经,沿神经向前找寻残余听骨,去除部分上鼓室外侧壁,砧骨长脚破坏者,将其连同锤骨一起取出,保留锤骨柄;锤砧骨均被破坏者,仔细探查镫骨肌腱,确定镫骨及面神经管后,彻底清除胆脂瘤;无镫骨上结构者,清除胆脂瘤时注意顺囊袋剥离或轻吸囊袋,保护好面神经管及镫骨底板,行部分或全部人工听骨重建听骨链(图2),耳屏软骨-软骨膜移植物重建鼓膜及上鼓室外侧壁,修复上鼓室软骨部分刚好嵌入外侧壁缺损处,软骨膜搭于周围骨壁上,外耳道填塞同上。
病变累及颞下颌关节但未侵入关节内的患者,外耳道前壁及下壁部分骨质缺如,患者术前无任何症状,故未行特殊处理,清理外耳道及中鼓室胆脂瘤后行鼓室成形,刃厚皮瓣覆盖裸露及缺损骨质。另2例侵及乳突者,乳突板障型,外耳道骨质环周型破坏,以上鼓室外侧壁及外耳道后壁骨质破坏为甚,磨除残留外侧壁,探查听骨链及开放上鼓室、鼓窦及乳突腔(图3),查1例患者面神经锥段裸露,取软骨膜覆盖保护,30°耳内镜再次检查术腔无胆脂瘤残留,取耳屏及耳甲腔软骨-软骨膜移植修复外耳道后壁、上鼓室外侧壁及鼓膜(图4),保留的外耳道皮瓣及移植的刃厚皮瓣压于移植物边缘之上,激素-抗生素纳吸绵压实后予碘仿纱条填塞外耳道。
所有患者术后14天去除耳内填塞物,术后第1、3、6月及每年复诊,对比术后6个月平均气导纯音听阈(PTA)及气骨导差(ABG)变化。所有患者随访9~32个月。
1.4统计学方法 采用 SPSS20.0统计学软件,配对t检验比较术前与术后听力差异,P<0.05为差异有统计学意义。
2 结果
术后仅有1例患者出现外耳道膜性闭锁,定期给予10%硝酸银溶液反复烧灼后再通,孔径约4 mm,加强耳道清洁,暂未行二次手术,仍在随访观察中。所有患者术后14天去除外耳道填塞物术腔无渗出,1个月完全干耳。所有患者随诊期间均无复发,植入听骨及自体软骨-软骨膜复合物修复的鼓膜形态良好(图5),耳漏、耳痒、耳鸣、耳胀痛、耳闭塞感等症状消失或明显减轻。26例患者手术前后平均气导听阈及气骨导差见表1,可见其术后听力均有不同程度的提高。
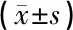
表1 Ⅰ、Ⅱ、ⅢA期外耳道胆脂瘤患者手术前后平均气导听阈及气骨导差
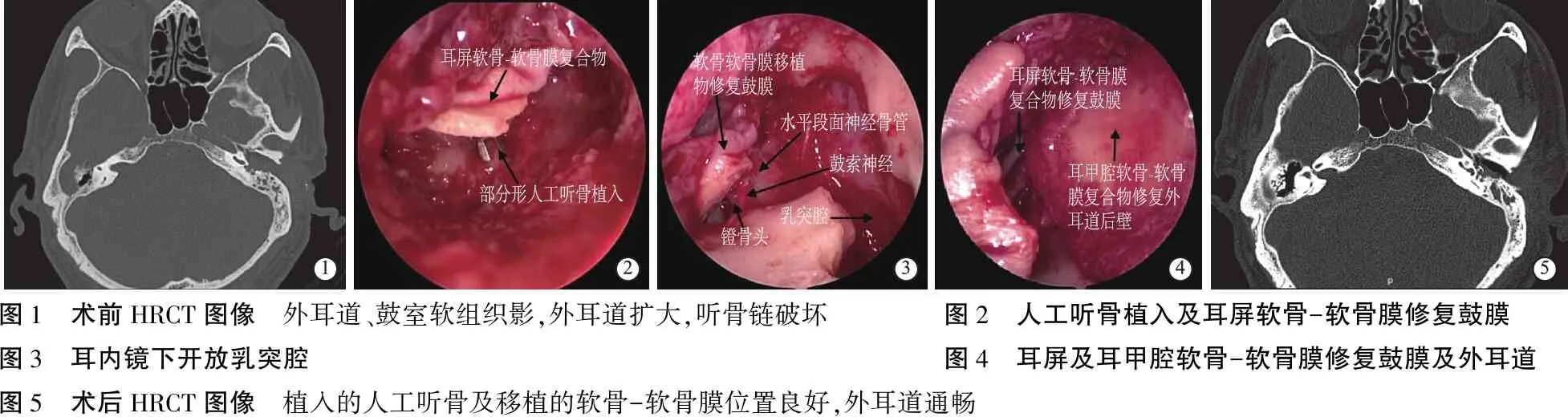
图1 术前HRCT图像 外耳道、鼓室软组织影,外耳道扩大,听骨链破坏 图2 人工听骨植入及耳屏软骨-软骨膜修复鼓膜图3 耳内镜下开放乳突腔 图4 耳屏及耳甲腔软骨-软骨膜修复鼓膜及外耳道图5 术后HRCT图像 植入的人工听骨及移植的软骨-软骨膜位置良好,外耳道通畅
3 讨论
3.1不同分期EACC的耳内镜术式选择 Udayabhanu提出的EACC分期标准为:Ⅰ期病变局限于外耳道并无骨质破坏,Ⅱ期为有骨质破坏伴或不伴中耳受累,但不累及邻近结构(包含颞下颌关节、乳突、颈静脉球、面神经骨管、硬脑膜等)者,ⅢA期为有骨质破坏并累及邻近结构,但无并发症者,ⅢB期为同时合并其它并发症者[4]。与经典Holt分期不同,其Ⅱ期包含了侵犯中鼓室、上鼓室的区域,而这些区域为耳内镜手术的优势区域,Holt分期的Ⅲ期相对较宽泛。Udayabhanu分期与Naim分期的区别较小,体现在Naim细分了Ⅰ期,而Udayabhanu细分了Ⅲ期,将累及邻近结构所引起的并发症也纳入分期;相较于Holt分期标准,Ⅱ期患者涵盖的范围更大(如上鼓室),对于目前耳内镜手术处理上鼓室胆脂瘤[5],Udayabhanu的Ⅱ期患者能完全解决,部分ⅢA期患者经综合评估后也可行耳内镜手术,但需掌握严格的适应症,做好及时更换耳后入路显微镜乳突开放术的准备。本研究中的3例ⅢA期患者,1例未侵入颞下颌关节,故手术同Ⅱ期患者;2例侵及乳突腔的患者需开放乳突,选择耳内镜下开放乳突,因这2例乳突为板障型,乳突气房仅有一小腔,不需要在狭小空间内磨除大量骨质,并且做好随时更换显微镜的准备。对于乳突气化良好且病变累及大部分乳突气房甚至乳突尖的患者,不建议耳内镜下开放乳突。目前文献报道中,多建议成人EACC在清除胆脂瘤后同期行外耳道成形[6],因为EACC患者清除胆脂瘤后外耳道多呈内大外小的“烧瓶状”,易引起术后外耳道狭窄及复发,本研究中26例患者处理胆脂瘤后外耳道无明显狭窄,故均未行外耳道成形术,术后加强耳道清洁,随诊过程中无一例复发,仅有一例出现膜性闭锁,反复硝酸银溶液灼烧后再通。
3.2耳内镜下处理不同分期EACC的手术要点
Ⅰ期患者在清除胆脂瘤时可由中间开始减张后再处理外周囊袋,注意保护压薄的外耳道皮肤。
Ⅱ期患者中病变仅在外耳道者,要注意辨认内陷的鼓膜和鼓室粘膜,勿损伤鼓膜,但肉芽需清除,避免术后长期渗出;保留的外耳道皮肤边缘与外耳道骨壁间易残留胆脂瘤,应用角度镜仔细检查;病变累及鼓室者,在彻底清除胆脂瘤及肉芽时,找到可辨认的重要结构,避免盲目钳夹损伤面神经及镫骨底板导致面瘫、全聋等严重并发症;未确定听骨链状态时开放上鼓室,注意先磨薄上鼓室外侧壁,再用刮匙向外上方刮除,减少对听骨链干扰及损伤;耳内镜单手操作,需要严格止血及控制体位性低血压,本研究采用术前外耳道环周作皮下注射1/500 000肾上腺素盐水止血,术中也可用肾上腺素小棉球收缩压迫止血。上鼓室外侧壁破坏者,用耳屏或耳甲腔软骨-软骨膜移植修复[7]。
ⅢA期患者应按上述标准严格控制适应症。EACC与中耳胆脂瘤不同:其一,病变以外耳道为中心,以骨性外耳道壁破坏为主,形成内大外小的烧瓶状外耳道;其二,病变组织呈膨胀性生长,骨质缺损处多较光滑,病变可经由中鼓室、上鼓室向鼓窦、乳突侵犯,也可经由破坏外耳道后壁直接侵犯乳突,广泛病变时造成乳突大片骨质缺损、面神经裸露和损伤以及硬脑膜、颅内损伤[8]。本研究中1例外耳道后壁未广泛破坏,仍由上鼓室开始,开放鼓窦及乳突,手术过程中注意用探针探查可磨除的范围,在确保能清除胆脂瘤的情况下,尽可能的保留了外耳道后壁骨质,为重建提供良好的支撑作用;另1例面神经锥段裸露,在开放乳突腔时应注意前下界限的处理,不应超过鼓索神经,也可以循着面神经水平段追踪锥段,避免损伤裸露的面神经。在修复缺损的外耳道后壁时,因面积较大,可采用耳甲腔软骨-软骨膜移植物修复,注意将软骨部分修剪至刚好嵌入缺损处,不占用外耳道空间,该移植物支撑性良好且不易吸收,术后恢复快且美观[9]。
3.3耳内镜下EACC手术的优势 对于Ⅰ期、Ⅱ期侵及外耳道骨质及鼓膜的EACC患者,耳内镜下手术为不二的选择,而随着耳内镜在中耳手术中的运用日趋广泛,相对于传统耳后或耳内切口的显微手术而言,它具有美观、术后恢复快、更小的视野盲区、更直接的手术进路等优点[10,11];耳内镜也可在Ⅱ期侵及鼓室的EACC患者中广泛运用,本研究中6例侵及鼓室患者术后14天去除耳道填塞物后均无明显渗出,术后1个月鼓膜及外耳道皮肤生长良好。对于ⅢA期侵及乳突的患者,耳后入路显微镜乳突根治开放后干耳约需3个月,听力无改善或下降[4],本研究中ⅢA期患者14天去除耳道填塞物后均无明显渗出,术后1个月鼓膜及外耳道皮肤生长良好,术后气导平均听力提高且气骨导差明显缩小。
综上所述,Ⅰ、Ⅱ期外耳道胆脂瘤患者耳内镜下术后恢复快、听力明显提高,气骨导差明显缩小或消失,而ⅢA期患者在严格评估适应症的条件下,亦可取得良好效果,但应准备好随时更换显微镜下手术。但本研究样本量较小,对耳内镜在Ⅲ期外耳道胆脂瘤患者中应用尚缺乏更全面认识,更大样本的分期治疗效果评估亟待开展。
