不同剂量维生素D联合钙剂治疗儿童初发及非频复发肾病综合征
2020-08-17肖洪英周太光
肖洪英,周太光
西南医科大学附属医院 儿科,四川泸州 646000
肾病综合征(nephrotic syndrome,NS)是由于肾小球滤过膜对血浆蛋白的通透性增高,大量血浆蛋白自尿中丢失而导致一系列病理生理改变的一种临床综合征,以大量蛋白尿、低白蛋白血症、高脂血症和水肿为主要临床特点,可分为原发性、继发性和先天性NS 3种类型,而原发性肾病综合征(primary nephrotic syndrome,PNS)约占小儿时期NS总数的90%,是儿童常见的肾小球疾病之一[1]。目前认为PNS的病因以自身免疫功能紊乱为主,是血液中的免疫复合物沉积于肾小球基底膜或系膜区并激活补体系统而产生的免疫炎症反应[2]。糖皮质激素(glucocorticoid,GC)具有良好的抑制免疫反应、抗炎及修复肾小球滤过膜等作用,自20世纪50年代以来口服GC一直是PNS公认的一线治疗方法[3]。但肾病综合征的病理生理改变及糖皮质激素的应用均可影响维生素D的代谢。目前对于长期接受GC治疗的NS患儿,我国尚无指南明确提出维生素D的补充剂量,同时国内外关于该方面的前瞻性研究较少。本文通过随机、对照的研究,探讨不同剂量维生素D联合钙剂治疗儿童初发及非频复发肾病综合征的疗效与安全性,以期得到维生素D补充治疗的适宜剂量。
对象与方法
1 研究对象 病例选取2018年1月- 2019年6月西南医科大学附属医院收治的符合纳入标准的初发及非频复发NS患儿64例,其中男45例,女19例,初发肾病综合征12例,非频复发肾病综合征52例。64例患儿被随机分为A、B两组各32例。本研究已获得西南医科大学附属医院伦理委员会批准,所有纳入研究的NS患儿的父母均已签署知情同意书。纳入标准:1 ~ 14岁,符合《儿科学》第9版NS诊断标准[1],同时满足初发或非频复发肾病综合征且未合并心脏、肺、肝等器官功能障碍,肾功能正常。排除标准:1)频复发、激素依赖型、激素耐药型、继发性、先天性NS;2)近1个月已经使用维生素D/钙剂治疗或已经使用某些影响维生素D/血清钙水平的药物(如苯妥英钠、苯巴比妥、氨甲蝶呤等);3)既往有佝偻病史、低钙惊厥或抽搐病史、骨折病史;4)小于1岁的婴儿不被纳入研究,因为该类人群易发生基因突变,进而增加激素耐药的风险[4]。
2 治疗方法 所有纳入的NS患儿均遵照我国中华医学会儿科分会肾脏学组颁布的儿童激素敏感、复发/依赖肾病综合征诊治循证指南(2016)[3]进行治疗。A组:患儿在常规激素治疗的基础上予以维生素D31 400 IU/d联合钙剂500 mg/d;B组:患儿在常规激素治疗的基础上予以维生素D31 000 IU/d联合钙剂500 mg/d[维生素D3选用维生素D滴剂(胶囊型):悦而,青岛双鲸药业有限公司,400 IU/粒;钙剂选用碳酸钙D3颗粒:朗迪,北京康远制药有限公司,钙500 mg/袋,维生素D3200 IU/袋]。
3 观察指标及时间 治疗前(基线)及治疗1个月、3个月:检测血清25-(OH)D、血清总钙、血浆甲状旁腺素(parathyroid hormone,PTH)水平,分别计算出各指标相对于基线的变化率[(测量值-基线值)/基线值)×100%];治疗前及治疗3个月:检测无感染患儿24 h尿蛋白定量(24 hour urinary protein quantity,24hUP)和血浆白蛋白(plasma albumin,ALB)的水平;观察用药期间药物的不良反应以及感染的发生情况。
4 统计学方法 采用SPSS17.0软件包进行统计分析。符合正态分布的计量资料以表示,组间比较采用独立样本t检验。符合正态分布、不满足方差齐性的计量资料的组间比较采用Mann-Whitney U检验。不符合正态分布的计量资料用Md(IQR)表示,组间比较采用Mann-Whitney U检验。对差值符合正态分布的计量资料的组内比较采用配对t检验;对差值不符合正态分布的计量资料的组内比较采用Wilcoxon符号秩和检验。计数资料以例(%)表示,组间比较采用χ2检验。所有检验均为双侧检验,P<0.05为差异有统计学意义。
结 果
1 两组患儿治疗前后临床资料对比 两组NS患儿的性别、年龄、初诊年龄、病程、身高、体质量、体质量指数(BMI)、临床表型、复发次数、血清25-(OH)D、血清总钙、血浆PTH比较,差异无统计学意义(P>0.05),具有可比性,结果见表1。治疗3个月后A、B两组患儿血清25-(OH)D、血清总钙提升率均较治疗1月高,差异有统计学意义(P<0.05)。治疗1个月及3个月时,A组患儿血清25-(OH)D提升率均高于同时间B组患儿血清25-(OH)D提升率,差异有统计学意义(P<0.05),而两组患儿血清总钙、血清PTH变化率比较,差异无统计学意义(P>0.05)。见表2。
2 治疗前后ALB及24hUP比较 排除研究过程中A、B两组中并发感染的患儿,A、B两组无感染患儿的年龄、初诊年龄、性别、病程、身高、体质量、BMI比较,差异无统计学意义(P>0.05),具有可比性,结果见表3。治疗前A、B两组患儿ALB、24hUP水平比较,差异无统计学意义(P>0.05),治疗3个月时两组患儿较治疗前24hUP均有显著下降,ALB均有提升,差异有统计学意义(P<0.05),且A组患儿24hUP比B组患儿更低,ALB比B组患儿更高,差异有统计学意义(P<0.05),见表4。

Indicator Group A (n=32) Group B (n=32) t/Z P 25-(OH)D (%)One month 61.78(48.94, 89.19) 42.29(35.84, 58.61) 3.115 0.002 Three months 179.54(131.33,265.20)a 125.48(101.41,176.28)a 2.625 0.009 Serum calcium (%)One month 3.02±3.39 2.56±3.08 0.565 0.574 Three months 5.79±5.58a 5.59±5.08a 0.151 0.881 PTH (%)One month -14.36±24.34 -1.97±45.02 1.370 0.176 Three months -20.22±28.61a -14.65±43.97a 0.601 0.550
aP<0.01,vsone month

表3 排除感染病例后A、B两组患儿治疗前临床资料的比较Tab. 3 Comparison of pretreatment clinical data between the two groups excluded infection cases

表4 排除感染病例后A、B两组患儿治疗前、治疗3个月24hUP及ALB的比较Tab. 4 Comparison of 24hUP and ALB between children in group A and group B before and at three months after treatment excluded infection cases
3 治疗3个月两组患儿发生感染的情况 观察至治疗3个月,A组32例患儿中无明确感染者28例(87.50%),有明确感染者4例(13.50%),其中上呼吸道感染3例,下呼吸道感染1例,共有4例次感染;B组32例患儿中无明确感染者25例(78.13%),有明确感染者7例(21.87%),其中上呼吸道感染感染5例,下呼吸道感染1例,泌尿道感染1例,共有9例次感染。两组感染率差异无统计学意义(χ2=0.988,P=0.320)。
4 药物不良反应 本研究中无患儿血清25-(OH)D超过224μg/L(560 nmol/L)或血清总钙水平超过2.70 mmol/L(10.8 mg/dl),同时均未出现烦渴、多尿、呕吐、食欲下降等不良反应。
讨 论
NS主要表现之一为大量蛋白尿,研究表明维生素D的缺乏与大量蛋白尿的丢失密切相关[5-6],同时长期大剂量GC的使用也可降低维生素D的水平,缩短维生素D的半衰期[2,7]。25-(OH)D是体内维生素D的主要储存与循环形式,且稳定性较好,易于测量,是目前公认的评估体内维生素D水平的有效指标。目前国际、国内多数机构及专家认为血清25-(OH)D<10μg/L(25 nmol/L)为维生素D严重缺乏,<20μg/L(50 nmol/L)为维生素D缺乏,20 ~ 30μg/L(50~75 nmol/L)为维生素D不足,>30μg/L(>75 nmol/L)为维生素D充足[8]。按照该标准,本研究纳入的64例肾病综合征患儿均处于维生素D缺乏状态,其中26例(42%)患儿血清25-(OH)D水平为维生素D严重缺乏,可见几乎所有肾病综合征患儿均存在维生素D缺乏,且维生素D严重缺乏者并非少数。
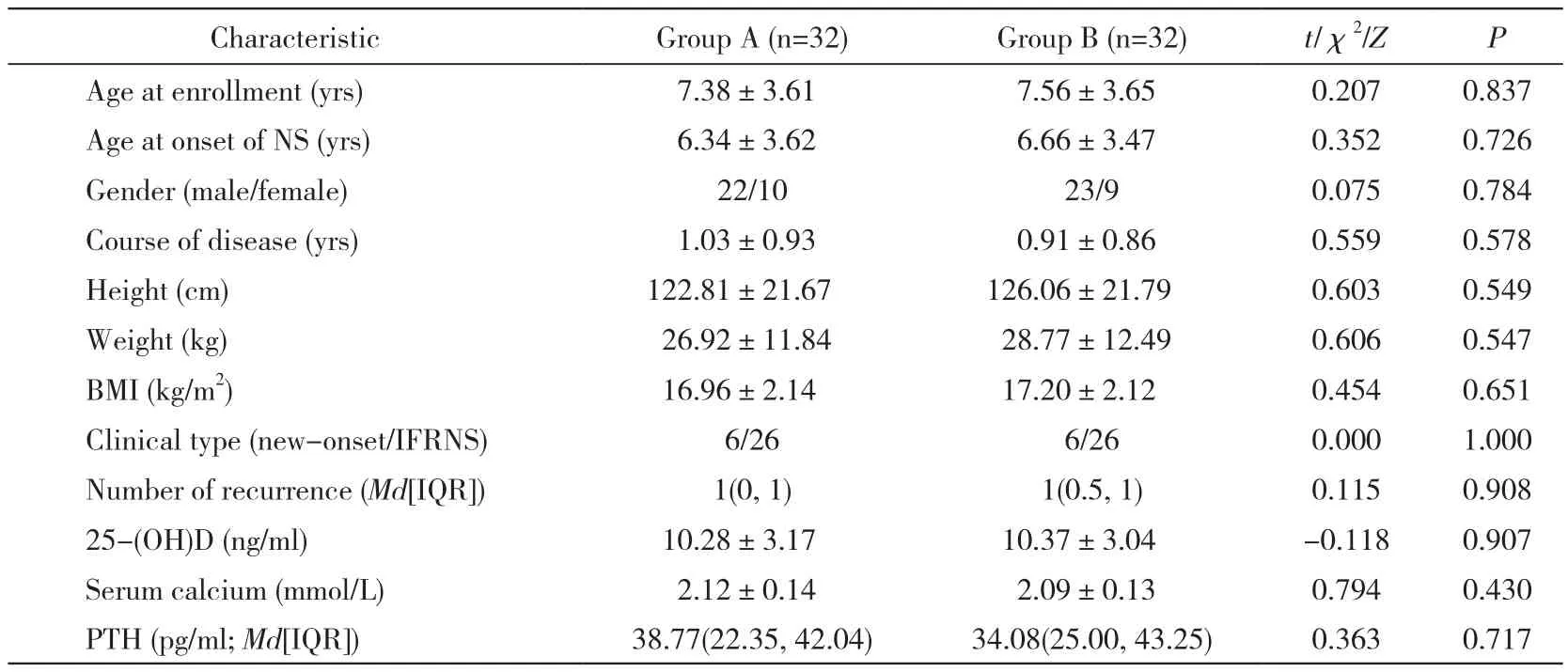
表1 A、B两组患儿治疗前临床资料的比较Tab. 1 Comparison of baseline data between the two groups
目前对于成人肾病综合征患者,已有研究明确推荐维生素D补充剂量为1 000 ~ 2 000 IU/d[9],但对于NS患儿我国尚无指南明确提出维生素D的补充剂量。有文献提出在NS儿童治疗期间,不伴骨密度降低的患儿应予以预防剂量维生素D31 000 ~ 2 000 IU/d[10],同时参考我国专家共识[8]提出的针对维生素D缺乏人群维生素D推荐补充的剂量范围,本研究选用1 000 IU/d及1 400 IU/d两种剂量的维生素D3进行疗效与安全性对比。有研究表明预防性联合使用钙剂和维生素D应贯穿GC治疗NS始终[11]。美国Lawson Wilkins儿科内分泌学会建议对体质量<10 kg服用GC患儿每日增补元素钙250 mg,>10 kg者增补500 mg,>40 kg者可达1 000 mg[12]。因此在维生素D治疗基础上,本研究选用500 mg/d的钙剂进行联合治疗。
本研究发现两种治疗方案使NS患儿血清25-(OH)D及血清总钙水平较治疗前均有所提升,且随着治疗时间的延长,效果愈加明显。但A、B两组对比而言,A组患儿血清25-(OH)D提升效果优于B组,PTH变化率及血清总钙提升率比较,两组无显著差异,可能与研究对象的范围或本研究中已予以钙剂联合治疗有关。近年来许多研究表明维生素D可通过减少Nephrin蛋白的丢失,减少足细胞的脱落等作用来减少尿蛋白的生成[13],同时还可通过抑制炎症细胞浸润、减少炎性因子分泌、下调肾素-血管紧张素系统(RAS)等机制来保护肾功能[2,14]。排除治疗过程中并发感染的病例,本研究发现两种治疗方案均能有效降低24hUP,提升ALB水平,但A组患儿24hUP水平下降更明显,ALB水平提高更多,证实了维生素D具有降低尿蛋白,保护肾的作用,并且维生素D剂量越高,其效果可能越显著。感染是NS常见的并发症之一,也可导致NS病情加重或复发。维生素D可调节免疫,预防炎症性疾病,增强宿主免疫功能并且降低感染风险[15],既往研究表明维生素D的活性形式1,25-(OH)2D3可通过诱导P21和转录因子C/EBPb增强单核-巨噬细胞的免疫功能,1,25-(OH)2D3的缺乏将导致外周血T淋巴细胞总数及T辅助细胞百分比下降,进而使CD4/CD8比值下降,导致细胞免疫功能降低,同时也使B细胞分化及成熟障碍[16]。刘妍等[17]提出PNS患者合理补充维生素D有利于提高身体抵抗力、减少感染发生。本研究发现治疗3个月时A、B两组患儿感染发生率无明显差异,可能与本研究中两组患儿均接受了维生素D的补充治疗有关,感染发生率与维生素D剂量的关系仍有待进一步研究。普通维生素D安全剂量范围广,少有因普通维生素D摄入过量导致中毒的报道,典型维生素D中毒通常表现为高血钙及其相关症状,如烦渴、多尿、呕吐、食欲下降、肾结石等,通常可监测血清25-(OH)D浓度判断是否存在维生素D中毒[25-(OH)D>224μg/L(560 nmol/L)][8],监测血清总钙水平可判断是否存在高钙血症[血清总钙>2.70 mmol/L(10.8 mg/dl)][18]。本研究尚未出现上述不良反应,两种治疗方案均具有一定的安全性。本研究发现相对于1 000 IU/d,维生素D31 400 IU/d联合钙剂500 mg/d在血清总钙、PTH变化率及感染发生率等方面并未彰显出明显优势,但在提升血清25-(OH)D、ALB水平以及降低24hUP水平方面明显优于1 000 IU/d。
综上所述,维生素D31 400 IU/d联合钙剂治疗儿童初发及非频复发肾病综合征的疗效优于维生素D31 000 IU/d,且具有良好的安全性,而维生素D3剂量大于1 400 IU/d是否疗效更佳则有待进一步研究。
