无创产前筛查技术的临床效能分析
2020-08-17卢彦平高志英谢潇潇游艳琴周红辉冯秀丽王秀娟张亚青姜淑芳解放军总医院第一医学中心妇产科北京0085北京市丰台区妇幼保健院北京00069北京航天总医院北京00076北京市门头沟区妇幼保健院北京000
马 莹,卢彦平,高志英,谢潇潇,游艳琴,周红辉,冯秀丽,王秀娟,张亚青,姜淑芳解放军总医院第一医学中心 妇产科,北京 0085;北京市丰台区妇幼保健院,北京 00069;北京航天总医院,北京 00076;北京市门头沟区妇幼保健院,北京 000
无创产前筛查(non-invasive prenatal test,NIPT)狭义上是指通过高通量基因测序技术对母体外周血内游离DNA测序,检测胎儿染色体非整倍[21-三体综合征(21 trisomy syndrome,T21)、18-三体综合征(18 trisomy syndrome,T18)、13-三体综合征(13 trisomy syndrome,T13)及性染色体数目异常等]异常。自NIPT应用于临床后,胎儿染色体非整倍体筛查模式发生了改变。从传统血清学筛查高风险者,高龄者(≥35岁)行产前诊断[1],到可以选择NIPT作为高龄孕产妇一线筛查也可作为传统血清学筛查高风险及临界风险值样本的二次筛查。2015年美国妇产科医师协会(American College of Obstetricians and Gynecologists,ACOG)和母胎医学 会 (Society for Maternal-Fetal Medicine,SMFM)推荐所有孕妇都可以选择NIPT筛查[2-3]。本文回顾性分析解放军总医院产前筛查实验室数据,按照年龄及筛查适应证等条件分组,分别对比阳性预测值、阴性预测值、敏感度、特异性等指标,评估NIPT在临床应用中的价值。
资料和方法
1 资料 收集2016年1月- 2018年6月于解放军总医院进行NIPT筛查的孕妇相关数据,共计8 410例,其中有电话随访结局或产前诊断结局的病例7 707例入组,652例失访及51例NIPT退费无报告数据未入组。7 707例数据按年龄≥35岁和<35岁分为两组,≥35岁组2 978例,<35岁组4 729例。7 707例数据按照筛查适应证进行分类:1)自愿选择NIPT筛查者4 586例;2)传统血清学筛查高风险或临界风险值者2 071例;3)超声软指标异常者106例;4)其他(IVF,双胎,不良孕产史)944例。
2 产前筛查方法 1)传统血清学筛查:将病人血清分离,采用PerkinElmer公司试剂盒及AUTODELFIA 1235免疫分析仪进行检测,检测后数据用Lift cycle4.0软件进行风险值评估。结果判读:T21 cut-off值为1∶270,风险值≥1∶270为高风险,临界风险值为1∶1 000≤风险值<1∶270。T18 cut-off值为1∶350,风险值≥1∶350为高风险,临界风险值为1∶1 000≤风险值<1∶350。神经管畸形高风险为AFP MOM值≥2.5。2)NIPT检测:采集孕妇外周血5 ml用EDTA抗凝管保存,样本两次低温离心后,在冰盒上将所得血浆转入新的2.0 ml离心管内,经过DNA提取、测序文库制备、测序反应、富集、上机等流程后,数据分析得到Z值。结果判读:初次检测结果Z值≥4判断为高风险,需进行产前诊断。Z值≤1.96为低风险,4>Z>1.96为临界风险值需进行重复检测,重复检测结果Z值≥3为高风险,Z值<3为低风险,进入常规孕检流程。检测后血浆-80℃储存2年。
3 产前诊断方法 1)羊水细胞培养及染色体核型分析:将20 ml羊水离心,弃上清,加入羊水培养基混匀后接种,经培养、换液、收获、低渗、固定、老化、胰酶消化处理、吉姆萨染色后显微镜下观察细胞克隆及染色体形态,进行核型分析。结果判读:计数10 ~ 15个克隆的染色体数目,分析3个染色体核型,并保存图像。2)荧光染色体原位杂交检测(fluorescence in situ hybridization,FISH):将约10 ml羊水样本进行离心、低渗、反复固定后根据细胞量加入适量固定液,混匀后滴片经过烤片、探针杂交、细胞膜片洗涤复染等处理,荧光显微镜下阅片计数。结果判读:荧光信号点数代表相应染色体数目,以≥90%的细胞显示正常荧光信号点数作为未见异常的判断标准,≥60%异常荧光信号点数作为异常的判断标准。
4 分析指标 以阳性预测值(positive predictive value,PPV)、阴性预测值 (negative predictive value,NPV)、敏感度(sensitivity)、特异性(specificity)、假阳性率(false positive rate,FPR)、假阴性率(false negative rate,FNR)等指标评估各组NIPT数据。
5 统计分析 采用统计学软件SPSS25.0进行统计学分析。研究资料主要为计数资料,组间比较用χ2或Fisher精确检验。P<0.05为差异有统计学意义。
结 果
1 NIPT高风险筛查在不同年龄组间比较 有随访结局或产前诊断结局总例数为7 707例,总高风险76例,见表1。<35岁组:4 729例,总高风险48例,高风险率为1.02%(48/4 729)。产前诊断确诊阳性28例,阳性预测值60.87%,阴性预测值99.96%,敏感度93.33%,特异性99.62%,假阳性率0.383%,假阴性率6.67%。≥35岁组:2 978例,总高风险28例,高风险率为0.94%(28/2 978),产前诊断确诊阳性21例,阳性预测值为75%,阴性预测值100%,敏感度100%,特异性99.76%,假阳性率0.237%,假阴性率0。阳性预测值、阴性预测值,敏感度、特异性在年龄组间大致相近。见表2。
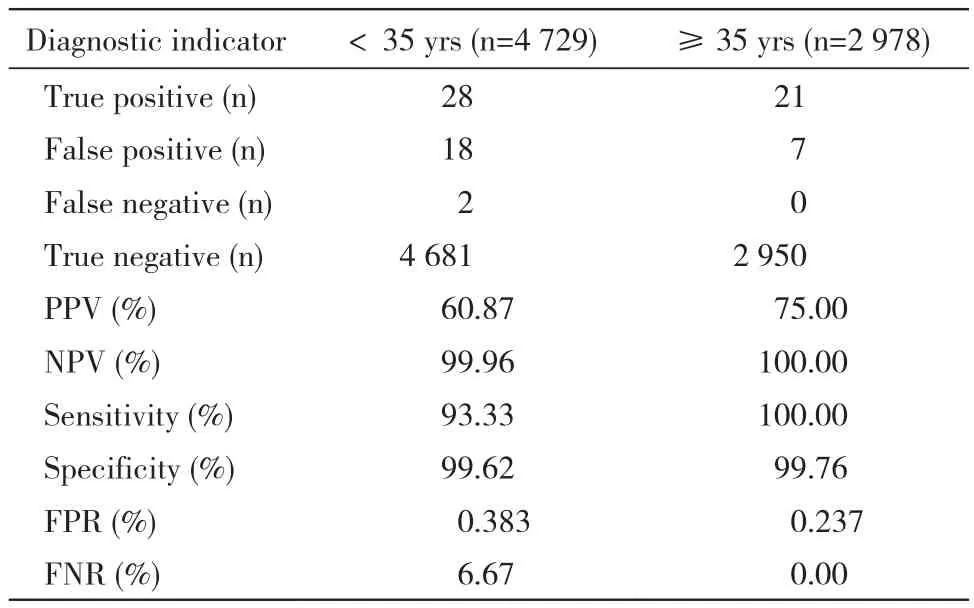
表2 两年龄组NIPT结果比较Tab. 2 Comparison of NIPT results between the two groups
2 NIPT筛查不同适应证组各指标比较 不同NIPT筛查适应证组间各指标比较,超声软指标组各项数据最佳,而自愿选择组及其他原因选择NIPT筛查组各出现1例NIPT假阴性结果。见表3。
3 NIPT作为传统血清学筛查的二次筛查结果2 071例传统血清学筛查数据中高风险591例,临界风险值样本1 480例,选NIPT二次筛查后15例(传统血清学筛查高风险样本5例,临界风险值样本10例)高风险样本进行产前诊断。其中10例为真阳性(传统血清学高风险样本5例,临界值样本5例),5例为假阳性。见表4。
讨 论
T21的发病率为1/800 ~ 1/600,是导致新生儿出生缺陷和死亡的主要疾病[4-6]。因其患儿出生后智力低下且多数生存期较长给家庭及社会带来沉重负担,因此T21筛查成为产前筛查的重点对象[7]。本研究中7 707例NIPT筛查样本中T21高风险26例病例,其中25例为真阳性,1例假阳性,其阳性预测值、阴性预测值、敏感度、特异性高达96.15%、100%、100%、99.99%,假阳性率仅0.013%,假阴性率为0,提示NIPT是目前T21筛查方法中敏感度、特异性最高及假阳性率、假阴性率最低的筛查方法[8]。
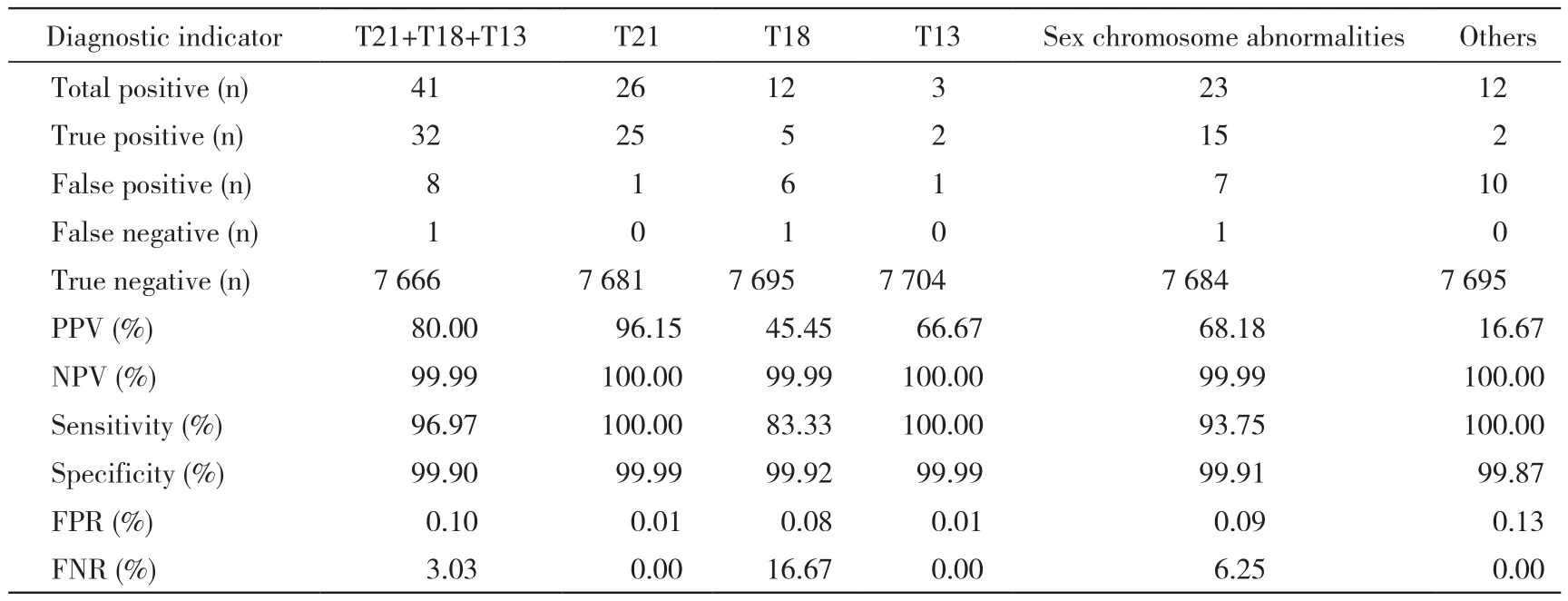
表1 7 707例孕妇NIPT诊断结果及诊断性能评价Tab. 1 NIPT results in 7 707 pregnant women and its diagnosis performance

表3 不同筛查适应证检测效能比较Tab. 3 Comparison of diagnositic performance of NIPT by different screen indication
我国《孕妇外周血胎儿游离DNA产前筛查与诊断技术规范》提出了实验室二代测序技术质量控制标准:T21、T18、T13的敏感度应分别达到95%、85%、70%。3种目标疾病的复合阳性预测值应不低于50%,复合假阳性率不超过0.5%[9]。本研究中,T21及T13的敏感度都为100%。而3种目标检测疾病的复合阳性预测值为80%,复合假阳性率为0.104%,达到规范要求。且除了T18敏感度外,对T21、T13筛查均有较高敏感度,与其他文献相符[3,8]。本研究中T18敏感度为83.33%,是因有1例T18假阴性病例,对其后续检测(羊水细胞培养及染色体核型分析,FISH,引产后胎盘、胎儿皮肤组织行高通量基因测序检测)证实此病例为胎盘嵌合导致T18假阴性。见表1。
PPV反映筛查检测结果为高风险者患目标疾病的可能性。NIPT筛查检测的PPV与非整倍体发生的流行病学相关,且随年龄增长而增加[7]。本研究中NIPT筛查结果≥35岁年龄组的PPV和敏感度分别为75%、100%,<35岁年龄组为60.87%、93.33%,两年龄组大致相近,见表2。然而有文献报道40岁年龄组NIPT筛查唐氏综合征的PPV为87%,而在25岁年龄组为33%[2],有必要进一步扩大分析样本量继续观察。
NPV表示检测结果低风险患者中真正未患病的比例。NPV随流行病学改变,但超过99%的NPV与年龄无关[6,10]。因2例假阴性结果(1例T18,1例胎停流产组织验证为XXX异常)导致本研究分析结果中<35岁年龄组NPV低于≥35岁年龄组,见表2。文献报道NIPT存在技术局限性[11-13],母体恶性肿瘤、双胎之一消失或胎盘嵌合等原因可引起假阳性或假阴性结果,胎盘嵌合导致假阴性或假阳性结果较为多见。这是技术方法的局限性,筛查咨询时应充分告知病人。
NIPT应用于胎儿染色体非整倍体检测较传统血清学检测具有较大优势,适应证范围广,双胎、高龄、IVF等均可使用[14-16],也可应用于传统血清学筛查后的二次筛查[7]。本研究中传统血清学筛查高风险及风险值在临界值的样本共计2 071例,其中血清学筛查高风险591例,而临界风险值样本为1 480例,用NIPT二次筛查后,需进行羊膜腔穿刺例数从591例降至15例(传统血清学筛查高风险5例,临界风险值10例),穿刺人数明显减少,极大程度减轻临床产前诊断科室的压力和孕妇不必要的痛苦和紧张。15例羊膜腔穿刺中,确诊真阳性结果为10例(传统血清学筛查高风险样本5例,临界风险值样本5例)见表4,所以可以认为NIPT二次筛查即可以有效降低高风险人群羊膜腔穿刺数,又可以避免传统血清学筛查临界风险值人群假阴性结果出现。但Norton等[17]的研究表明,传统血清学筛查高风险结果经产前诊断确诊阳性病例中约83.1%染色体异常NIPT能检测出来,而约16.9%的染色体异常NIPT检测不出来,主要为嵌合或稀有染色体异常等。是否可通过增加测序深度和改进算法等技术解决此类问题有待于进一步的研究观察。
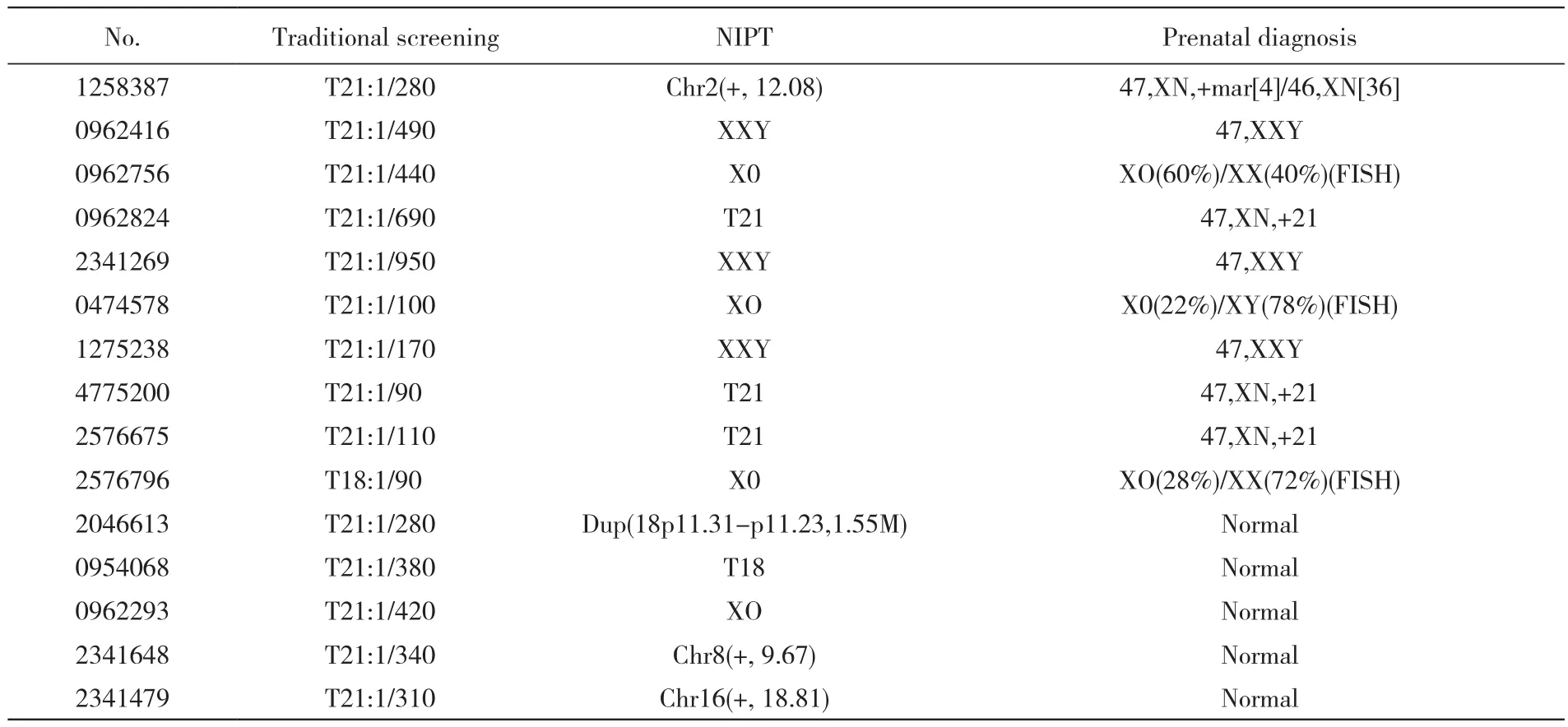
表4 二次NIPT筛查结果阳性的15例病人的检测结果比较Tab. 4 Agreement between NIPT and prenatal diagnosis in 15 cases with positive results of repeating NIPT screening
超声软指标异常主要包括NT增厚、脉络丛囊肿、心内强回声等。刘利娜等[18]指出NT增厚特异性较大,而脉络丛囊肿、心内强回声等软指标单独存在时无明显特异性。孕早期时检测NT值,可与早孕期传统血清学筛查结合使用来提高非整倍体检出率。NIPT用于临床后,因其检测项目不能覆盖所有非整倍体异常,所以超声辅助检查仍然很重要。临床上,将二者有机结合,也可进一步提高产前筛查效率。本研究数据超声软指标异常的106例样本选择NIPT筛查后检出6例真阳性,其PPV、NPV、敏感度、特异性均达到100%,假阳性率和假阴性率为0(表3),说明超声软指标异常者可以选择NIPT检测,有助于提高非整倍体异常筛查的敏感度,预防漏诊,且产前筛查是需要多种技术检测结果综合评估的。
2016年颁布的《国家卫生计生委办公厅关于规范有序开展孕妇外周血胎儿游离DNA产前筛查及诊断工作的通知》中对NIPT检测失败的要求为<5%[19]。本研究总数8 410例NIPT筛查结果中初次筛查因临界风险值、GC点偏离、无下机数据、胎儿浓度低等原因未发报告者406例,占总数的4.83%(406/8 410),符合要求。但是,在临床工作中,为了降低假阳性率,避免假阴性,对失败样本进行重复检测或重采样检测,成功发报告者355例;因多次检测无法发报告,或者孕妇孕周大没有进行二次检测直接退费者51例,实际最终检测失败率为0.61%(51/8 410),有随访结局41例均未见异常。虽然临床实验室中对于二次重复检测存在一定争议,但从本研究数据来看,重复检测是有必要的。
综上所述,NIPT是现有胎儿染色体非整倍体筛查技术的最佳选择,但要求各项指标均达到国家规定质控要求,需要临床医生严格把控筛查适应证及禁忌证。尽管医务人员在各环节都有严格的质量控制,但NIPT结果仍然存在假阴性及假阳性结果,这是其技术的局限性,应充分告知患者,以避免医患矛盾。
