阴道后壁分离器在腹腔镜手术经阴道标本取出中的临床应用
2020-07-07牛菊敏刘志辉刘岩松史玉林
牛菊敏,刘志辉,刘岩松,史玉林
(沈阳市妇婴医院 妇科,辽宁 沈阳 110000)
随着妇科微创技术的进步及发展,越来越多的妇科手术可以在腹腔镜下完成。由于手术标本大小不一,且大多数情况下标本直径大于腹腔镜手术的套管针孔径,目前多使用旋切器将标本取出,但这种方式增加了标本残留、种植及恶性肿瘤播散的风险[1]。经阴道标本取出是一种简单、低成本的解决方案。一项关于子宫肌瘤标本取出的研究证实,经阴道标本取出相较于电动粉碎后经腹壁标本取出具有相似的有效性,且可最大程度地减少手术时间和潜在的术后疼痛[2]。但妇科医生似乎不愿意以组织提取为唯一目的而行阴道切开术[3],其中术中副损伤、术后感染、术后继发的性交困难及生育能力受损为临床担心的重点问题。针对以上矛盾,我们改进、设计了一种阴道后壁分离器。并通过与传统的利用纱布卷行阴道后壁切开标本取出进行比较,为临床提供了一种安全、有效的标本取出策略。
1 资料与方法
1.1 临床资料
回顾性分析2017年1月至2018年12月就诊于沈阳市妇婴医院因子宫肌瘤行腹腔镜下次全子宫切除术的患者64例,年龄38~52岁,体重指数20.77~30.01 kg/m2。64例患者中41例有经阴道分娩史,22例有剖宫产分娩史,1例无生育史。入组患者需符合以下纳入标准:所有患者均无急、慢性盆腔炎病史;经腹腔镜检查确认患者无深部浸润性子宫内膜异位症(deep infiltrating endometriosis, DIE);术前排除宫颈及子宫内膜恶性病变;患者无生殖道急性炎症。
根据行阴道后壁切开术的方式不同将患者分为两组,采用自制阴道壁分离器(图1)组33例;采用纱布卷(圆柱形,大小约4 cm×3 cm)组31例。所有患者均于全麻下行腹腔镜下次全子宫切除术,手术标本均经阴道后壁切开取出。所有手术由同一组医师完成。两组患者的基本资料比较,差异无统计学意义(P>0.05),见表1。本研究已经过本院伦理委员会批准。
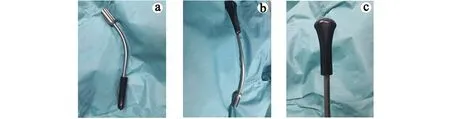
a:侧面;b:背面; c:顶端图1 阴道后壁分离器Fig 1 Vaginal posterior wall separator
表1 患者的基本临床资料比较
Tab 1 Comparison of the clinical data

临床资料阴道后壁分离器组(n=33)纱布卷组(n=31)P年龄(岁)42.56±6.1443.83±5.360.564体重指数(kg/m2)23.74±2.0624.03±1.980.512剖宫产史(次)1210子宫最大径线(cm)9.63±1.6410.38±1.220.475子宫重量(g)286.67±21.38265.33±37.120.167
1.2 手术方法
手术采取全身麻醉,膀胱截石位,头低足高30°,脐上缘10 mm纵向切口,建立气腹后置镜,分别于左右脐旁腹直肌外缘置入5 mm套管,暴露子宫直肠陷窝打开直肠附着部位的表面腹膜,轻柔下推直肠,充分暴露阴道后壁中段,同时助手在阴道内以阴道后壁分离器或纱布卷沿阴道纵轴方向,距离阴道口约4~5 cm处向前向上将阴道后壁中段顶起,镜下充分暴露后,于左右骶骨韧带内侧横行切开阴道后壁,如子宫最大径线>10 cm,必要时可横行切开向上倒T切口至宫颈下方以扩大通道,经阴道切口置入自制简易取物袋后,将离体标本全部置入取物袋中,取物袋顶端打结固定,防止标本脱出。取物袋另一端于外阴打开并固定,标本缩小体积(楔形逐步切除)后取出。腹腔镜下缝合子宫直肠陷窝处腹膜,经阴道缝合阴道粘膜,填塞纱布压迫,手术结束。
1.3 观察及比较指标
观察比较两组患者的以下指标:手术时间(min):以第一个皮肤鞘卡切开为开始,最后一个鞘卡切口缝合完毕为结束;阴道后壁分离时间(s):从打开直肠附着部位腹膜至取物袋置入盆腔内;标本取出时间(min):将切除标本置入取物袋打结开始至阴道壁缝合完毕;术中出血量(mL):吸引器吸出总量减去冲洗液使用量。阴道切口并发症:术中发生切口延裂、直肠等周围脏器损伤;住院天数:均从入院第一天算起,至完全治愈出院;阴道切口愈合情况:术后2个月,行阴道窥诊,切口甲期愈合判断为愈合良好,反之判定为切口愈合不良。
1.4 统计学方法
采用SPSS22.0软件进行统计学分析,计量数据用均数±标准差表示,组间比较采用t检验,计数资料用百分比表示,比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
64例患者均顺利完成手术。两组患者手术时间、标本取出时间、术中失血量、住院天数、术中切口并发症及术后切口愈合不良发生率比较,差异均无统计学意义(P>0.05)。但采用阴道后壁分离器组阴道壁分离时间少于对照组。见表2。术后2个月两组患者均返院行窥诊检查,切口均愈合良好(P>0.05)。
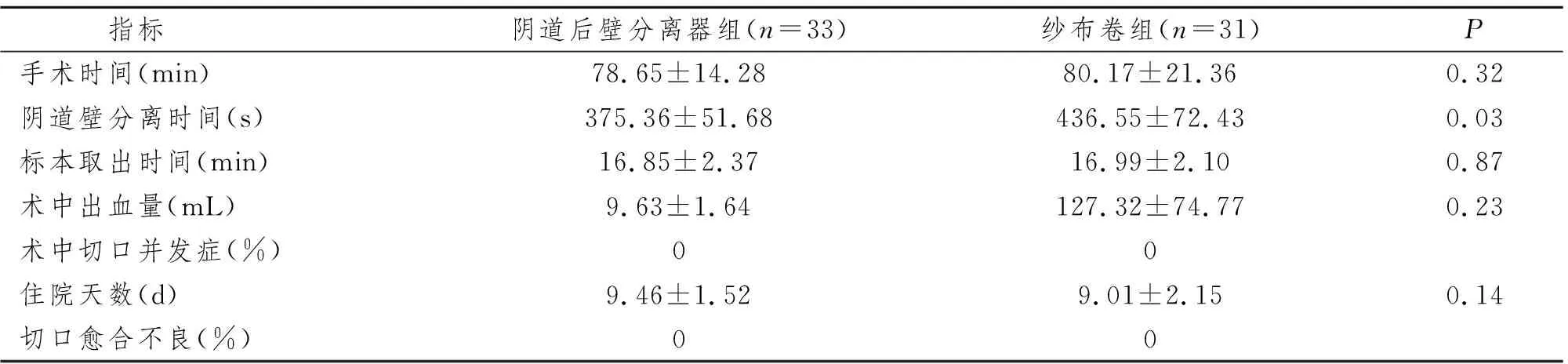
表2 两组患者术中及术后情况比较
3 讨 论
传统腹腔镜手术中,手术标本多采用“子宫粉碎术”或“肿瘤分碎术”的方法取出。 2014年,美国食品药品监督管理局(FDA)考虑到潜在子宫恶性肿瘤对患者预后的不良影响,发布关于肌瘤粉碎器的通告,首次提出在腹腔镜手术中不建议使用肌瘤粉碎器,此举在国际上引发热议[4]。肌瘤粉碎器作为妇科手术标本从腹腔取出的常用方法,可避免经阴道取出带来的阴道及周围脏器损伤,并可减少并发症的发生[5]。同时腹腔镜下手术标本的封闭袋内粉碎是一种新兴的选择,可最大限度地降低医源性组织播种的风险,但即使如此,亦有组织或液体泄漏的实例[6]。因此,探寻一种高效且安全性更高的微创手术标本取出方式,成为妇科医生关注的重点。
已有研究证实,经腹膜的阴道切开术是安全的,对性功能和生育能力没有明显的后遗症[7]。Ghezzi等[8]的研究对比了经阴道标本取出与强力粉碎的腹腔镜子宫肌瘤切除术患者术后情况,经阴道组患者对辅助镇痛的需求较低,切口美容效果更好。230名患者接受腹腔镜手术中经阴道标本取出术,手术标本包括附件 (190例)、子宫肌瘤 (36例)、肠管 (17例)和其他(16例),未发生与经阴道取出标本相关的术中和术后并发症,该研究表明,腹腔镜手术中经阴道取标本是一种安全、可行和适用的技术[7]。但是,以往经阴道标本取出时切口部位对选择阴道后穹窿,位置较高,暴露、切开与缝合难度较大,同时切口两侧骶韧带影响了较大子宫肌瘤的取出,扩大切口困难,发生直肠撕裂损伤几率增大。因此,我们通过临床实践积累了丰富的手术经验,并充分利用阴道这一自然腔道,最大限度发挥其延展性好的优势,选择经阴道后壁中段切口-ShenYang-Route[9]完成手术标本的取出。切口部位选择距离阴道外口约5 cm处的阴道后壁;对于直径>10 cm的子宫,可于阴道切口上缘中点处向宫颈方向纵行切开,使切口呈倒T形,因切口选择部位在阴道后壁中段,上延切口至少3 cm,该切口在取出径线较大的标本过程中,可避免阴道切口的撕裂及周围脏器的副损伤。本研究中,因阴道后壁中段切口接近阴道外口,可将标本的最小径线经切口送出后,直视下楔形切除缩小体积后取出。
经阴道内纱布卷顶起阴道后壁,存在一定缺陷,如纱布卷较软,形态不稳定,且部位不确切,颜色不易辨别等,需多次镜下确认位置及形态,这可能是导致阴道后壁切开时间较长原因之一。为了充分暴露阴道后壁中段,我们自制阴道后壁分离器,呈倒三角形状,长5 cm,宽4 cm,为硬塑胶质地,强度适中,阴道后壁分离器支撑杆按照阴道轴线走行,符合女性生理,使用方便,顶起阴道壁中段,直肠旁组织随分离器离开阴道后壁,切开部位确切,避免损伤肠管,缩短阴道后壁切开手术时间。本研究中阴道后壁分离器组阴道后壁切开时间明显短于纱布卷组,充分说明阴道后壁分离器在阴道后壁分离过程中顶起阴道后壁位置确切,形状固定,易于识别,且操作简易,即使未生育女性亦不影响操作。但整体手术时间差异不显著,考虑可能是因为使用纱布卷或是阴道后壁分离器切开阴道后壁均是子宫肌瘤切除术手术中的一小部分,且阴道后壁切开时间较短,不足总体手术时间的1/10,需进一步扩大样本量。
综上所述,经阴道后壁中段切口取出标本操作简单,易于掌握,是一种安全有效的标本取出方式;同时使用阴道后壁分离器便于操作,更加提高手术安全性,缩短阴道后壁切开手术时间,降低手术难度,使手术标本快速、安全地取出,值得临床推广。
