二胎孕妇产后出血的影响因素分析
2020-07-06黄月红吴雅丽黄定根张海清
黄月红 吴雅丽 黄定根 张海清
【摘 要】 目的:探讨二胎孕妇发生产后出血(PPH)的影响因素。方法:回顾性分析2016年6月至2019年5月在本院产科进行分娩的568例二胎产妇,观察PPH的发生率。建立Logistic回归分析模型以分析PPH的影响因素。结果:568例产妇中,发生PPH 72例,占12.68%。Logistic回归分析结果显示,年龄(>37岁)(OR=1.203)、剖宫产(OR=1.289)、宫缩乏力(OR=1.300)和胎盘早剥(OR=1.351)是PPH发生的独立影响因素(P<0.05)。结论:年龄(>37岁)、剖宫产、宫缩乏力和胎盘早剥是二胎产妇发生PPH的独立影响因素,临床上应该注重高危因素的筛查,从而减少PPH的发生。
【关键词】 二胎产妇;产后出血;影响因素
文章编号:WHR201908139
[Abstract] Objective:To explore the influencing factors of postpartum hemorrhage (PPH) in second puerpera. Methods: A retrospective analysis was made of 568 second puerpera who delivered in obstetrics department of our hospital between June 2016 and May 2019. The incidence of PPH was observed. Logistic regression analysis model was established to analyze the influencing factors of PPH. Results: Of 568 parturients, 72 (12.68%) had PPH. Logistic regression analysis showed that age (>37 years old) (OR=1.203), cesarean section (OR=1.289), uterine atony (OR=1.300) and placental abruption (OR=1.351) were independent influencing factors of PPH (P<0.05). Conclusion: Age (>37 years old), cesarean section, uterine inertia and placental abruption were independent influencing factors of PPH in second puerpera. Clinical screening of high risk factors should be emphasized to reduce the occurrence of PPH.
[Key words]Second puerpera; Postpartum hemorrhage; Influencing factors
产后出血(postpartum hemorrhage,PPH)是产科常见并发症,是孕产妇死亡的主要原因之一。据报道,PPH的发病率约为1%~10%,在2015年全球超过80000例产妇死于PPH[1]。随着我国二胎政策的实施,高龄产妇越来越多,PPH的发病率也有逐渐升高之势,严重威胁了产妇的生命安全[2]。因此,明确影响PPH的因素并进行早期干预尤为重要。本研究回顾性分析了本院568例二胎产妇的临床资料,建立Logistic回归模型分析了PPH的影响因素,旨在为早期预防二胎产妇PHH提供依据。
1 资料与方法
1.1 一般资料
回顾性分析2016年6月至2019年5月在本院产科进行分娩的568例二胎产妇,年龄26~48岁,平均(33.58±4.01)岁。纳入标准:1)二胎产妇;2)病历资料完整。排除标准:1)初产妇;2)先天性产道结构异常;3)产后出血量资料缺乏。本研究已经过本院伦理委员会批准。
1.2 PPH的诊断
PPH诊断标准为:剖宫产后24h内失血量超过1000mL或经阴道分娩后24h内失血量超过500mL[3]。
1.3 PPH出血量的测量方法
经阴道分娩:娩出胎儿后,将接血弯盘放于产妇臀下,直至产后2h取出,用量杯测量弯盘内的血量;软产道处伤口的出血量以浸湿纱布块称重,待产妇回病房后采用会阴垫集血法称重,PPH失血量(mL)=[湿垫/纱布质量(g)-干垫/纱布质量(g)]×1.05[4]。剖宫产分娩:吸干净羊水后,用负压瓶采集血液,用量杯测量出血量;术后用称重法测量出血量,方法同经阴道分娩。
1.4 病例资料采集
查阅产妇的门诊及病历资料,收集以下信息:年龄、胎数、分娩方式、流产史、剖宫产史、孕早期身体质量指数(body mass index,BMI)、產前宫底高度、产程异常、妊娠期高血压、妊娠期糖尿病、宫缩乏力、前置胎盘、胎盘粘连、胎盘早剥、软产道损伤和巨大儿等情况。
1.5 统计学方法
采用SPSS 23.0软件包进行统计学分析,组间比较用卡方检验(χ2),建立Logistic回归分析模型以分析影响二胎产妇发生PPH的因素。P<0.05为差异有统计学意义。
2 结果
2.1 二胎产妇PPH的发生率
本研究568例产妇中,发生PPH 72例,占12.68%。
2.2 二胎产妇发生PPH的单因素分析
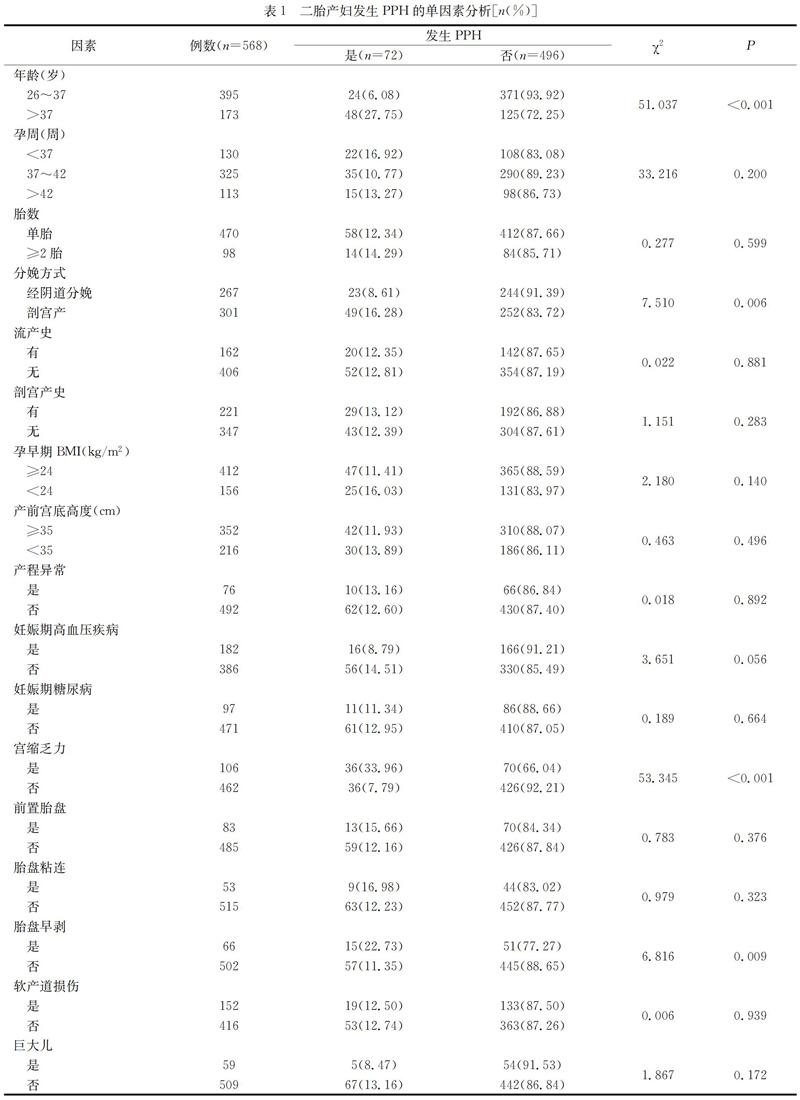
单因素分析结果显示,年龄(>37岁)、剖宫产、宫缩乏力和胎盘早剥是二胎产妇发生PPH的影响因素(P<0.05)。见表1。
2.3 二胎产妇发生PPH的Logistic回归分析
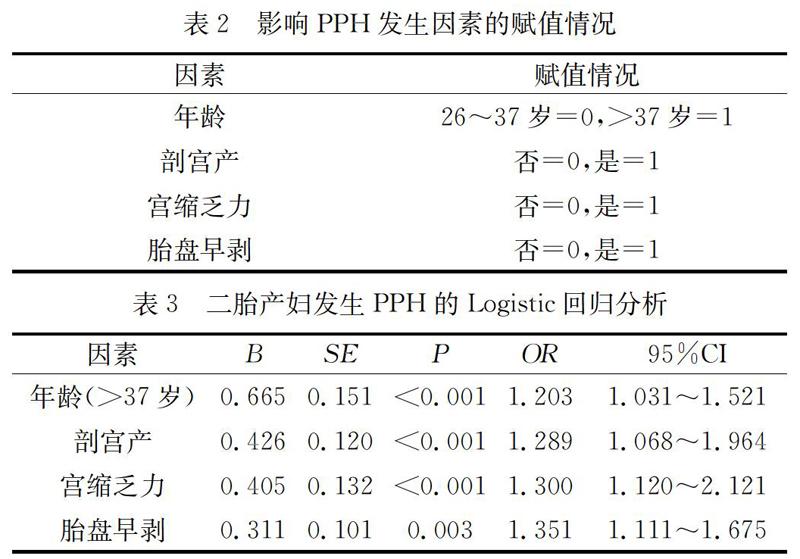
将年龄、剖宫产、宫缩乏力和胎盘早剥进行赋值。见表2。Logistic回归分析结果显示,年龄(>37岁)、剖宫产、宫缩乏力和胎盘早剥是PPH发生的独立影响因素(P<0.05)。见表3。
3 讨论
PPH是产科常见并发症。子宫收缩乏力、凝血功能障碍、软产道损伤和胎盘因素等是引起PPH的重要因素,这些因素相互联系、相互影响[5]。近年来,随着我国二胎政策的开放,二胎孕妇越来越多。二胎孕妇中30~40岁女性最为多见,而年龄是PPH发生的重要影响因素,因此二胎产妇PPH发生率也比较高[6]。本研究中,二胎产妇PPH的发生率为12.68%,明显高于冯月林[7]报道的初产妇PPH发生率(2.01%)。PPH的病情一般比较危急,可能会引起失血性休克、呼吸窘迫等,严重可致死。因此明确PPH发生的影响因素非常重要。既往相关研究已有不少,但是存在样本量低、观察因素较少等局限性。本研究发现,年龄(>37岁)、剖宫产、宫缩乏力和胎盘早剥是PPH发生的独立影响因素。
本组研究中,年龄>37岁产妇的PPH发生率为27.75%,明显高于年龄为26~37岁的产妇(6.08%)。Valdes等分析了2136例产妇的临床资料,发现年龄(OR=0.90)是PPH发生的危险因素[8],本研究结果与之一致。原因可能为:1)高龄产妇合并生殖道感染者居多,产道组织弹性较差,易发生裂伤;2)高龄产妇易合并抑郁焦虑等不良情绪,分娩时容易出现宫缩乏力[9];3)高龄产妇的子宫收缩和缩复功能较差[10]。刘娟等[2]发现,剖宫产是PPH发生的危险因素,经子宫下段剖宫产分娩PPH发生率为2.4%,明显高于经阴道分娩的0.6%。本研究同样发现,剖宫产是二胎产妇发生PPH的影响因素。然而,既往也有结论相反的报道,例如黄贞等[11]发现剖宫产是PPH的保护性因素。这可能是因为部分二胎产妇既往有剖宫产史,她们在二次分娩时大都会继续选择剖宫产,而二次剖宫产孕妇PPH风险低于初次剖宫产孕妇[12]。
既往研究已证实,宫缩乏力是PPH发生的主要原因[5]。本研究72例PPH产妇中宫缩乏力占50.00%。引起宫缩乏力的原因有不良情绪、产程过长、子宫肌纤维发育不良和合并妊高征等[13]。宫缩乏力使得子宫血窦不能正常关闭,因此有效治疗宫缩乏力是预防PPH的关键[14]。胎盘早剥也会增加PPH风险,重症胎盘早剥会引起PPH、羊水栓塞和急性肾功能衰竭等,严重威胁到母婴安全。本研究中胎盘早剥患者PPH发生率为22.73%,明显高于无胎盘早剥者(11.35%)。有研究显示,伴有阴道流血、持续腹痛的胎盘早剥患者发生PPH的风险较高,临床上对这类产妇应特别重视[15]。
综上所述,本研究发现,年龄(>37岁)、剖宫产、宫缩乏力和胎盘早剥是PPH发生的独立影响因素。临床上应该注重高危因素的筛查,从而减少PPH的发生。
参考文献
[1] Borovac-Pinheiro A,Pacagnella R C,Cecatti J G,et al.Postpartum hemorrhage:new insights for definition and diagnosis[J].Am J Obstet Gynecol,2018,219(02):162-168.
[2] 刘娟,董晋,张春莉,等.产后出血原因及高危因素临床研究[J].陕西医学杂志,2018,47(07):57-59.
[3] 吴雅娟,单委,蒋敏,等.产后出血的病因、诊断及治疗研究进展[J].中华妇幼临床医学杂志(电子版),2018,14(06):126-130.
[4] 薛志琴.产后出血的危险因素分析与防控策略探讨[J].基因组学与应用生物学,2018,36(02):513-518.
[5] Ngwenya S.Postpartum hemorrhage:incidence,risk factors,and outcomes in a low-resource setting[J].Int J Womens Health,2016,08(01):647-650.
[6] Lao T T,Sahota D S,Cheng Y K,et al.Advanced maternal age and postpartum hemorrhage-risk factor or red herring?[J].J Matern Fetal Neonatal Med,2014,27(03):243-246.
[7] 冯月林.产后出血的原因及相关危险因素探讨[J].中国基层医药,2018,25(16):2148-2150.
[8] Valdes V,Adongo P B,Nwameme A U,et al.Risk factors for self-reported postpartum hemorrhage in Ga East,Ghana[J].Int J Gynaecol Obstet,2018,142(02):201-206.
[9] Storksen H T,Eberhard-Gran M,Garthus-Niegel S,et al.Fear of childbirth;the relation to anxiety and depression[J].Acta Obstet Gynecol Scand,2012,91(02):237-242.
[10]Radon-Pokracka M,Adrianowicz B,Plonka M,et al.Evaluation of pregnancy outcomes at advanced maternal age[J].Open Access Maced J Med Sci,2019,07(12):1951-1956.
[11]黄贞,吴玉花.高龄孕妇剖宫产产后出血发生情况及危险因素分析[J].右江民族医学院学报,2015,24(05):703-704.
[12]Torabi S,Sheikh M,Fattahi Masrour F,et al.Uterine artery Doppler ultrasound in second pregnancy with previous elective cesarean section[J].J Matern Fetal Neonatal Med,2018,32(13):2221-2227.
[13]Breathnach F,Geary M.Uterine atony:definition,prevention,nonsurgical management,and uterine tamponade[J].Semin Perinatol,2009,33(02):82-87.
[14]Moleiro M L,Guedes-Martins L,Mendes A,et al.Modified pereira suture as an effective option to treat postpartum hemorrhage due to uterine atony[J].Rev Bras Ginecol Obstet,2018,40(02):92-95.
[15]周新娥,梅又文,程薇,等.胎盤早剥并发产后出血的危险因素及围产结局分析[J].中国计划生育和妇产科,2017,09(12):13-17.
