慢性颈内动脉闭塞血管再通失败原因分析
2020-07-03何子骏莫大鹏邓一鸣霍晓川马宁高峰缪中荣
何子骏 莫大鹏 邓一鸣 霍晓川 马宁 高峰 缪中荣
颈内动脉闭塞(ICAO)根据病因和发病时间分为急性颈内动脉闭塞(AICAO)和慢性颈内动脉闭塞(CICAO),后者临床表现差异较大,有些患者呈无症状性,有些患者则表现为同侧短暂性脑缺血发作(TIA)或缺血性卒中,此与同侧缺血性卒中发生风险密切相关[1⁃2]。《慢性颈内动脉闭塞再通治疗中国专家共识》[3]推荐,对于内科保守治疗效果欠佳的症状性慢性颈内动脉闭塞患者可考虑施行颅内外血管搭桥术、颈动脉内膜切除术(CEA)、血管再通治疗、复合手术等多种外科治疗方式。血管再通治疗因其微侵袭性和成功率较高等优势,目前业已成为颅内血管闭塞的主要治疗方法,但是该项手术技术难度较高,术中无路径图可循,主要依赖术者对血管解剖走行的理解和术中材料反馈的手感,每例患者的病变性质均可能不同,因此即使是具有丰富临床经验的神经介入专家也有可能无法成功达到血管再通之目的。在本研究中,我们拟对慢性颈内动脉闭塞血管再通失败患者的临床资料进行回顾,并分析再通失败原因,以为临床提高慢性颈内动脉闭塞血管再通成功率提供参考和经验。
对象与方法
一、研究对象
选择2012 年12 月至2019 年12 月在首都医科大学附属北京天坛医院神经介入中心首次施行血管再通治疗的103 例慢性颈内动脉闭塞患者作为研究对象,且均符合以下纳入标准:(1)经DSA 或CTA确诊为单侧颈内动脉闭塞。(2)临床症状与体征与责任血管相符。(3)既往1 年内存在与责任血管相关的缺血性脑血管病病史,且经规范化药物治疗后临床症状与体征无明显改善。(4)距最近一次缺血性卒中发作时间1 周以上。(5)经头部CT 或MRI 排除大面积脑梗死(梗死灶> 大脑中动脉供血区的1/3)。(6)排除存在以下疾病者:颈内动脉假性闭塞或次全闭塞;大动脉炎或发育异常等原因导致的颈内动脉闭塞;合并出血性脑血管病,如颅内动脉瘤、颅内动⁃静脉畸形,或计划行其他脑血管手术可能改变脑血流动力学或导致缺血性卒中;阿司匹林或氯吡格雷过敏或有相应禁忌证;对碘剂或对比剂过敏、血清肌酐>3 g/L 或有其他脑血管造影禁忌证;因身体其他原因而无法耐受手术。(7)所有患者及其家属对病情严重程度和手术风险知情并签署知情同意书。
二、研究方法
1. 血管再通治疗 (1)手术器械:Synchro 200或Transcend 200 微导丝(200 cm,0.014 in)购自美国Boston Scientific 公司,Pilot 50 或Pilot 150 微导丝为美国Abbott 公 司 产 品,Synchro 300 或Transcend 300微导丝(300 cm,0.014 in)由美国Stryker 公司提供;Ultrasoft 球 囊(直 径2、2.50 和3 mm)购 自 美 国Boston Scientific 公司;Apollo 支架购自微创医疗器械(上海)有限公司,Enterprise 自膨式支架为美国Johnson & Johnson Codman 公 司 产 品,Wingspan 自膨式支架和Wallstent 闭环式支架由美国Boston Scientific 公司提供。(2)操作步骤:患者平卧位,于局部麻醉或全身麻醉下以Seldinger 法经右侧股动脉穿刺,置入8F 动脉鞘,并全身肝素化,行全脑血管造影,明确闭塞近端残端形态、动脉晚期经其他血管向闭塞远端反流的最远位置和患侧代偿情况。然后,将8F 导引导管置入颈内动脉起始部盲端,于路径图引导下,Synchro 200 或Transcend 200 微导丝配合微导管,尝试旋转通过闭塞段血管,通过微导丝反馈的手感,耐心寻找闭塞段真腔,小心将微导丝通过闭塞段进入真腔,如果反复尝试仍无法将微导丝通过闭塞段,则更换为头端更硬的Pilot 50 或Pilot 150 微导丝;如果微导丝进入动脉夹层内,则采用平行导丝技术将其保留在动脉夹层内,再重新置入微导丝探寻闭塞段真腔;如果术中微导丝进入动脉夹层或刺破血管,应即刻终止手术。通常尝试的微导丝数量不超过3 根,每根微导丝操作时间不超过30 min,若反复操作仍无法将微导丝通过闭塞段,则为血管再通失败。微导丝进入闭塞段真腔后,经微导管造影确认微导管远端位于正常血管腔内,于路径图引导下更换为Synchro 300 或Transcend 300微导丝用于系统支撑,微导丝超选择性进入大脑中动脉M2 段,撤出微导管,自闭塞段远端由远及近依次以直径2、2.50 和3 mm Ultrasoft 球囊扩张血管至颈内动脉起始部,每次扩张后复查造影以评估前向血流情况和动脉夹层等并发症。如果发生动脉夹层或局部重度狭窄(狭窄率≥70%),则应改行支架植入术,通常颅内段选择Apollo 支架、Enterprise 自膨式支架或Wingspan 自膨式支架,C1 段选择Wallstent 闭环式支架。植入支架后复查造影显示支架释放良好且远端血流通畅,结束手术。术后不中和肝素,留置动脉鞘至活化部分凝血活酶时间(APTT)恢复至正常值范围(35 ~45 s)。
2. 围手术期处理 术前均常规服用阿司匹林100 mg/d 和氯吡格雷75 mg/d,至少连续治疗3 d。术后即刻复查头部CT 以观察是否存在颅内出血,并根据术中监测数据制定标准血压参考值以决定术后血压控制范围,避免血压过高或过低引起脑高灌注综合征(CHS)或缺血性卒中。术后皮下注射低分子量肝素4000 U/12 h,连续治疗3 d 后改为阿司匹林100 mg/d 和氯吡格雷75 mg/d 双联抗血小板口服,服药6 个月后可以改为阿司匹林100 mg/d 长期维持治疗。
3.血管再通和围手术期并发症 (1)血管再通:术后即刻复查DSA 评估血管再通情况,以患侧颈内动脉恢复前向血流、改良脑梗死溶栓血流分级(mTICI)≥2b 级并维持≥24 h 定义为血管再通成功[4];否则为血管再通失败。(2)围手术期并发症:术后记录颅内出血、颈内动脉海绵窦瘘、颅内血管栓塞等围手术期并发症。
4.血管再通失败原因分析 采集血管再通失败患者的临床资料,分析再通失败原因,包括患者自身因素(如性别、年龄、基础疾病等)、闭塞至血管再通治疗时间、闭塞段形态(包括近端残端形态和远端反流位置)等。(1)性别:男性和女性。(2)年龄:<60 和≥60 岁。(3)闭塞侧别:左侧和右侧颈内动脉。(4)闭塞至血管再通治疗时间:以首次影像学检查显示的患侧颈内动脉闭塞时间为闭塞开始时间,若无影像学证据,则以最近一次患侧颈内动脉发生脑缺血事件(如短暂性脑缺血发作或缺血性卒中)发病时间为闭塞开始时间,截至血管再通治疗当天。闭塞至血管再通治疗时间为<60 和≥60 d。(5)闭塞近端残端形态:根据Hasan 等[5]对闭塞形态的分型,分为尖头型、钝头型和平头型,本研究将闭塞近端残端形态分为尖头型和非尖头型(包括钝头型和平头型)。(6)闭塞远端反流位置:闭塞远端反流包括患侧颈外动脉经眼动脉反流、对侧颈内动脉经前交通动脉反流、后循环经后交通动脉反流。根据术中DSA 确定闭塞远端反流位置,即对比剂反流至患侧颈内动脉最近端的位置。Gibo 等[6]将颈内动脉分为C1 ~C7 段,本研究将闭塞远端反流位置分为海绵窦段以下(C1 ~C3 段)以及海绵窦段以上(C4 ~C6 段)。
5.统计分析方法 采用SPSS 20.0 统计软件进行数据处理与分析。计数资料以相对数构成比(%)或率(%)表示,采用χ2检验或Fisher 确切概率法。呈非正态分布的计量资料以中位数和四分位数间距[M(P25,P75)]表示,采用Wilcoxon 秩和检验。慢性颈内动脉闭塞血管再通失败危险因素的筛查,采用单因素和多因素前进法Logistic 回归分析(α入=0.10,α出=0.05)。以P ≤0.05 为差异有统计学意义。
结 果
本组103 例行血管再通治疗的慢性颈内动脉闭塞患者,男性88 例,女性15 例;年龄40 ~75 岁,中位年 龄59(52,65)岁。 既 往 有 高 血 压 者71 例(68.93%)、冠心病11 例(10.68%)、糖尿病49 例(47.57%)、高脂血症38 例(36.89%),有不良嗜好者吸烟66 例(64.08%)、饮酒42 例(40.78%)。左颈内动脉闭塞45 例(43.69%),右颈内动脉闭塞58 例(56.31%);闭塞至血管再通治疗时间13 ~399 天,中位时间为60.00(38.50,87.50)天,其中<60 天51 例(49.51%)、≥60 天52 例(50.49%);闭塞近端残端形态呈尖头型66 例(64.08%)、非尖头型(包括钝头型和平头型)37 例(35.92%);闭塞远端反流位置位于海绵窦段以下(C1 ~C3 段)者44 例(42.72%)、海绵窦段以上(C4 ~C6 段)者59 例(57.28%)。经治疗后70 例(67.96%)血管再通成功,33 例(32.04%)血管再通失败;仅1 例(0.97%)术中发生蛛网膜下腔出血。临床资料比较,血管再通失败组闭塞近端残端形态呈非尖头型比例(P=0.024)和闭塞远端反流位置位于海绵窦段以上(C4 ~C6 段)比例(P=0.029)高于血管再通成功组,其余各项指标组间差异无统计学意义(均P>0.05,表1)。
对慢性颈内动脉闭塞血管再通失败的相关影响因素(性别、年龄、基础疾病、闭塞侧别、闭塞至血管再通治疗时间、闭塞近端残端形态和闭塞远端反流位置)进行单因素Logistic 回归分析显示,闭塞近端残端形态呈非尖头型(P=0.033)和闭塞远端反流位置位于海绵窦段以上(C4 ~C6 段,P=0.021)是慢性颈内动脉闭塞血管再通失败的危险因素(表2,3)。将上述因素代入多因素Logistic 回归方程,结果显示,闭塞近端残端形态呈非尖头型(OR=3.037,95%CI:1.245 ~7.406;P=0.015)以及闭塞远端反流位置位于海绵窦段以上(C4 ~C6 段;OR = 3.118,95%CI:1.206 ~8.061,P=0.019)是慢性颈内动脉闭塞血管再通失败的危险因素(表4)。
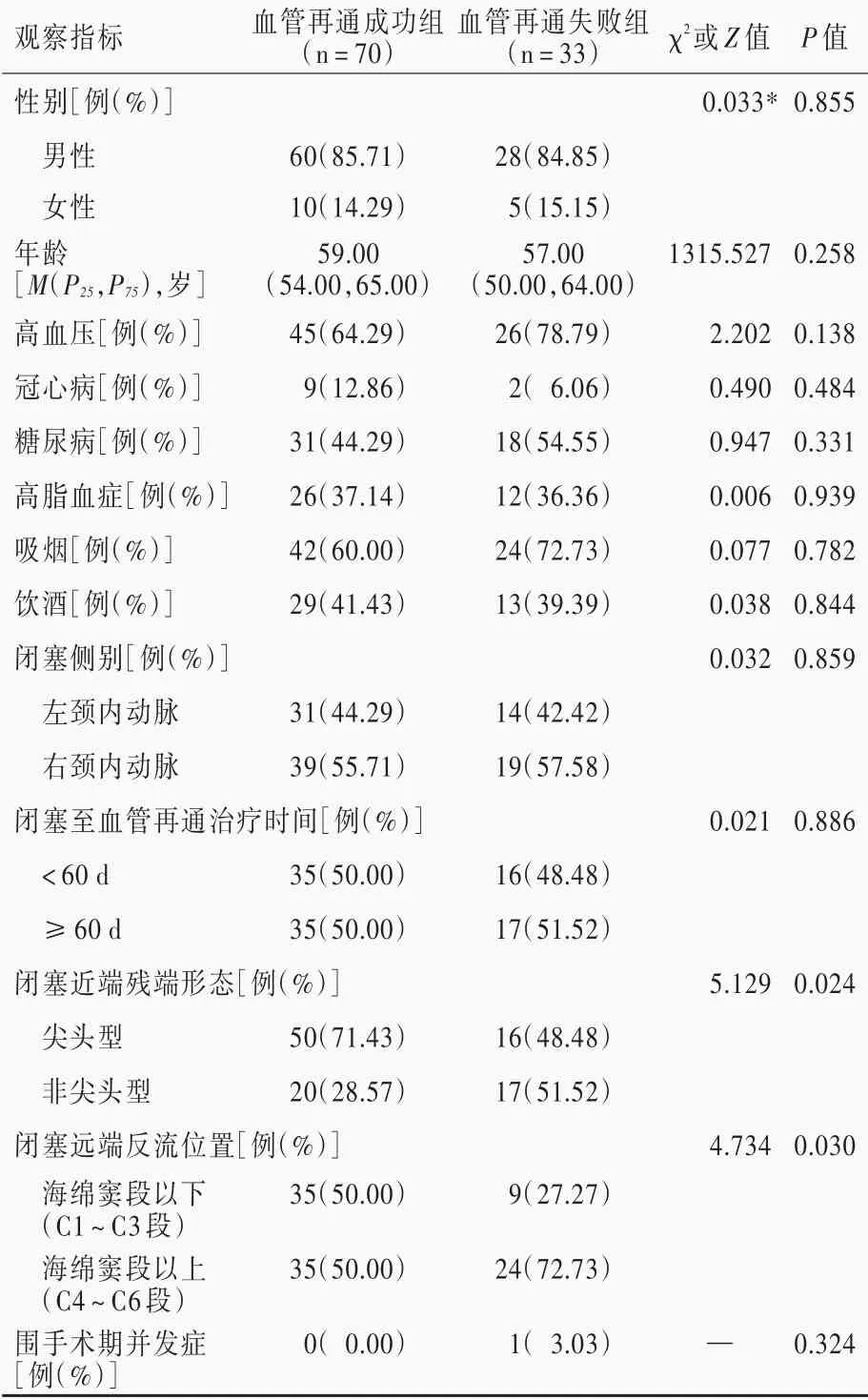
表1 血管再通成功组与血管再通失败组患者临床资料的比较Table 1. Comparison of clinical data between patients in successful and failed recanalization groups
本组33 例血管再通失败患者中,27 例(81.82%)术中反复尝试微导丝始终无法通过闭塞段,术者最终放弃并结束手术,其中无法通过C1 段11 例(33.33%)、C2 ~C3 段2 例(6.06%)、C4 ~C5 段14 例(42.42%);其余6 例(18.18%)术中发生动脉夹层,术者主动结束手术,C2 ~C3 段夹层1 例(3.03%)、C4 ~C5 段夹层5 例(15.15%)。这6 例患者中1 例术中出现明显头痛症状,复查CT 证实少量蛛网膜下腔出血,经保守治疗7 天后症状好转,未遗留明显的神经系统并发症;另5 例无明显临床症状,复查CT 亦未见异常。
讨 论
急性颈内动脉闭塞致缺血性卒中的治疗方法以及治疗必要性和紧迫性已获得共识,然而对于闭塞时间1 周以上的非急性颈内动脉闭塞,特别是症状性非急性颈内动脉闭塞的治疗,各国的临床指南尚未明确[7]。在临床实践中,慢性颈内动脉闭塞的治疗方法主要包括以双联抗血小板治疗联合他汀类药物调脂治疗为核心的药物治疗、以球囊扩张术和支架植入术为主的血管再通治疗、颈动脉内膜切除术、颅内外血管搭桥术和复合手术。药物治疗通常仅适用于闭塞后脑血流动力学稳定且侧支代偿较好的患者,就临床疗效而言,可降低脑卒中风险,但无法治愈;而脑血流动力学不稳定者,即使予以规范的药物治疗,患侧缺血性卒中年发病率仍达6%~22.7%[1,8⁃9]。单侧颈内动脉闭塞同时伴对侧狭窄的患者,短暂性脑缺血发作或缺血性卒中的风险更高,年发病率约为10%[10],针对此类患者的治疗一直是临床热点和难点。单纯颈动脉内膜切除术主要适用于慢性颈内动脉C1 段闭塞,术后血管再通率仅40.71%[11],围手术期并发症发生率极高[11⁃12],尤其是串联颅内段闭塞常无法开通颅内段。关于颅内外血管搭桥术的疗效,颈动脉闭塞外科研究(COSS)显示,症状性颈动脉闭塞患者无论采用颅内外血管搭桥术联合药物治疗还是单纯药物治疗,长期缺血性卒中风险无明显差异,但联合治疗围手术期缺血性卒中风险更高[13]。
随着血管内介入设备和材料,特别是各种栓子保护装置的出现,实现了血管再通治疗在技术上的可行性,并取得较好的临床疗效。慢性颈内动脉闭塞血管再通治疗具有手术创伤小、成功率高、围手术期并发症发生率低和手术安全性高等优势。据文献报道,血管内介入治疗的血管再通成功率为65%~73%,围手术期并发症发生率约为3%[14⁃16]。颈动脉内膜切除术联合血管再通治疗的复合手术是治疗慢性颈内动脉闭塞的新方法,但是由于复合手术室要求较高,目前国内仅有少数医疗中心具备开展该项手术技术的条件,尚在积累探索阶段。
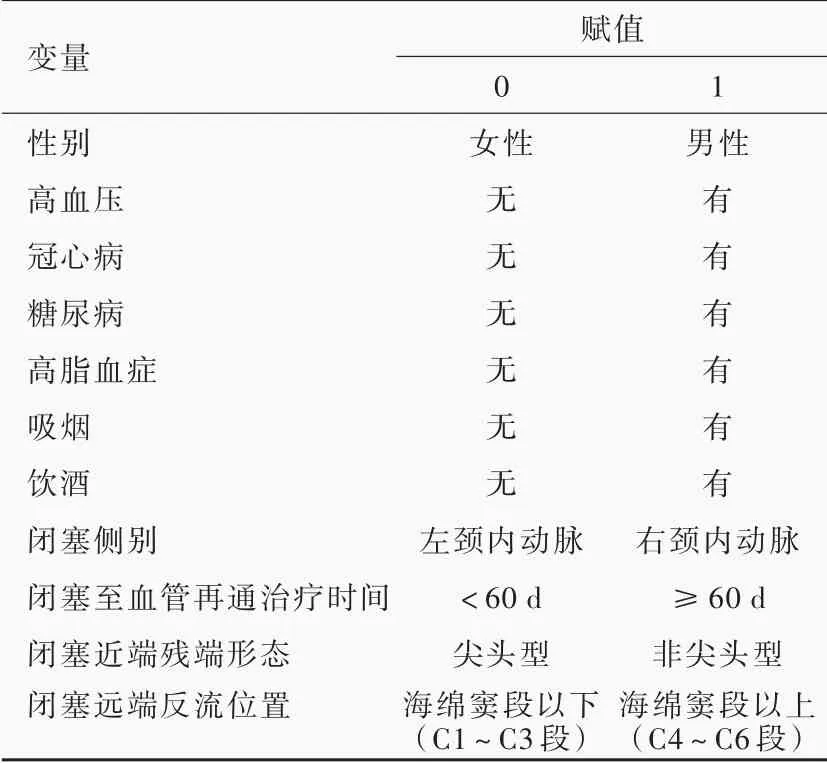
表2 慢性颈内动脉闭塞血管再通失败相关影响因素的变量赋值表Table 2. Variable assignment of influence factors related to failure of recanalization of CICAO
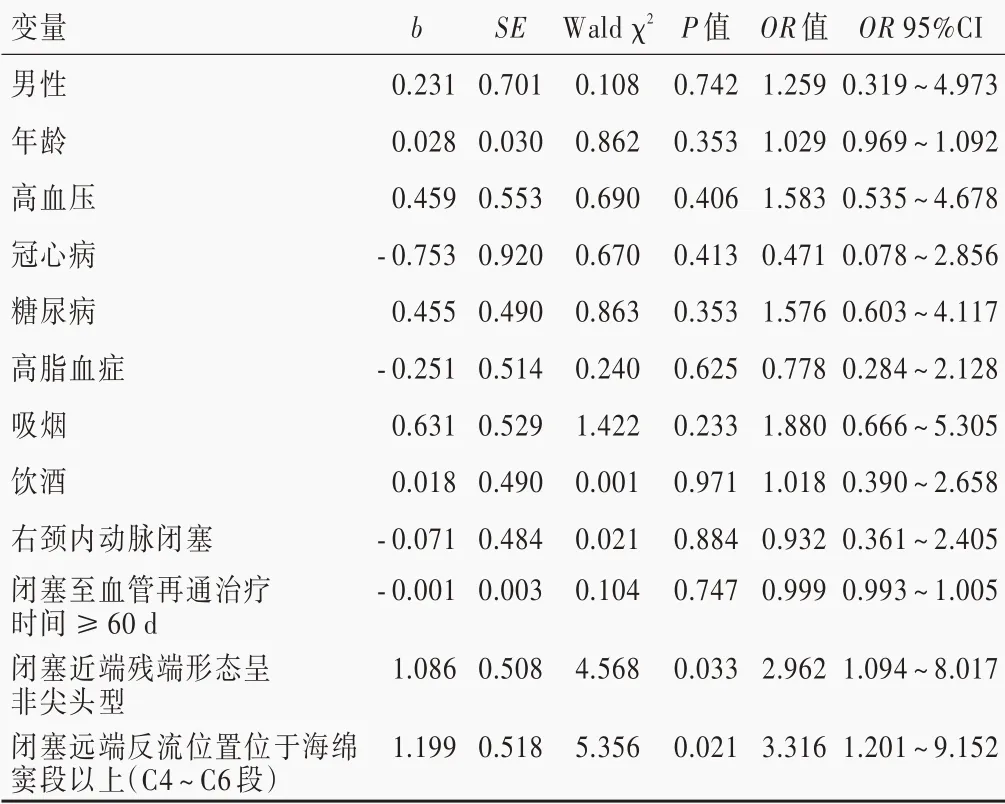
表3 慢性颈内动脉闭塞血管再通失败的单因素Logistic 回归分析Table 3. Univariate Logistic regression analysis of failure of recanalization of CICAO
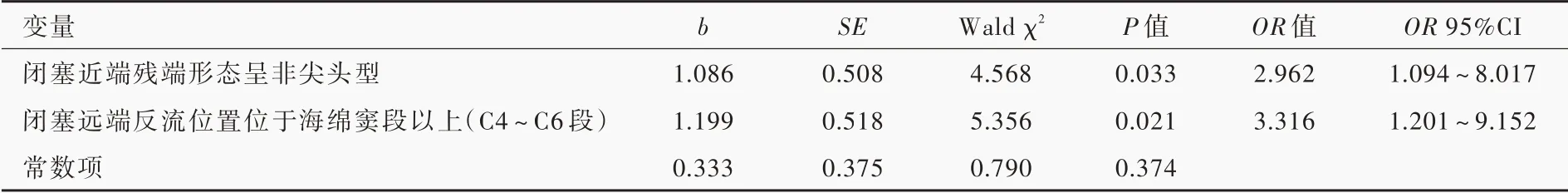
表4 慢性颈内动脉闭塞血管再通失败的多因素前进法Logistic 回归分析Table 4. Multivariate forward Logistic regression analysis of failure of recanalization of CICAO
慢性颈内动脉闭塞能否达到成功再通的目的,主要取决于闭塞至血管再通治疗的时间、闭塞近端残端形态、经患侧或对侧灌注的颈内动脉远端(眼动脉,前后交通动脉等)代偿及闭塞远端侧支代偿(颈外动脉经颌内动脉、咽升动脉等硬膜动脉分支对颅内动脉代偿)、闭塞原因、斑块类型(是否伴钙化)等[17⁃18]。Chen 等[15]对138 例 慢 性 长节段颈内动脉闭塞患者血管再通失败原因进行分析总结,发现症状性颈内动脉闭塞(OR=0.450,95%CI:0.220 ~0.960;P = 0.040)、闭塞近端残端形态呈非尖头型(OR=0.330,95%CI:0.130 ~0.820;P=0.010)和闭塞远端反流位置位于海绵窦段以上(C4 ~C6 段;OR=0.190,95%CI:0.080 ~0.440,P<0.001)是血管再通失败的重要危险因素。本研究所纳入的103 例患者均为症状性慢性颈内动脉闭塞患者且均存在反流,闭塞近端残端形态包括尖头型和非尖头型(钝头型和平头型)、闭塞远端反流位置分别位于海绵窦段以下(C1 ~C3 段)和海绵窦段以上(C4 ~C6 段),单因素和多因素Logistic 回归分析显示,闭塞近端残端形态呈非尖头型(钝头型和平头型)和闭塞远端反流位置位于海绵窦段以上(C4 ~C6 段)是血管再通失败的危险因素,与既往研究结果相一致。有文献报道,颈内动脉远端反流至岩骨段及以下、海绵窦段、床突上段、眼动脉段、交通段及以上的血管再通成功率分别为93%、80%、73%、33%和29%[15]。
慢性颈内动脉闭塞血管再通治疗的难点是微导丝如何通过海绵窦段,由于海绵窦段存在天然“S”形迂曲且迂曲角度较大,不同患者迂曲度不尽相同,术中亦无路径图可以参考,微导丝通过海绵窦段时,一方面,由于走行迂曲,术者不易操作,微导丝常无法通过此段;另一方面,海绵窦段动脉壁外围即是海绵窦,无实性结构借力支撑微导丝,术中遇到阻力时,推送微导丝的力量稍大,微导丝方向稍偏差即易刺破血管外侧,形成动脉夹层,甚至动脉穿孔。Park 等[19]提出“颈动脉S 形闭塞”的概念,用以描述长节段颈动脉闭塞,并认为此类闭塞血管再通治疗风险较大、围手术期并发症发生率较高。本组33 例血管再通失败患者的失败原因也证实这一点,海绵窦段再通失败者占57.58%(19/33);6 例术中发生动脉夹层的患者中5 例发生在海绵窦段,其中还有1 例术中发生蛛网膜下腔出血致严重头痛。由此可见,提高微导丝通过闭塞海绵窦段的成功率,可能是提高慢性颈内动脉闭塞血管再通成功率的关键。慢性颈内动脉闭塞血管再通治疗的另一难点是微导丝如何通过颈内动脉C1 段。本组33 例血管再通失败患者中27 例(81.82%)为术中微导丝无法通过闭塞段,除海绵窦段外,C1 段亦是微导丝难以通过的部位,尤其是平头型或钝头型患者的C1 段。某些平头型患者甚至可能反复尝试也找不到颈内动脉开口。此外,还有一些失败原因为颈内动脉残端血栓机化严重,微导丝反复尝试无法进入闭塞段真腔,最终放弃手术。笔者的临床经验是:微导丝通过C1 段时,选择头端稍硬的微导丝(Pilot 50 或Pilot 150),有助于尽快穿过闭塞段残端纤维帽进入真腔。
本研究为回顾性研究,且资料收集时间跨度较长,因此在病例采集、随访分析方面不可避免地存在一定的偏倚。慢性颈内动脉闭塞血管再通治疗并非常规手术治疗,手术技术和经验尚在摸索和总结中,本研究仅为初步结论,尚待大样本随机对照临床试验的验证。
利益冲突无