继发性甲状旁腺功能减退症并发颅内钙化一例
2020-07-03刘宇恒尹子晗刘小备陈旨娟王增光
刘宇恒 尹子晗 刘小备 陈旨娟 王增光
患者 女性,70 岁,因间断性肢体抽搐40 余年,喘息伴气急2 个月,于2018 年12 月7 日入院。患者40 余年前因“甲状腺肿大”在当地医院行甲状腺手术,术后1 月余家属诉其开始出现间断性肢体抽搐,伴双眼凝视、意识障碍,持续约10 分钟后意识转清,此后每年发作数次,不伴明显意识障碍,未系统就诊;2 月余前出现喘憋、气短症状,活动后加重,伴肢体抽动,当地医院考虑“心力衰竭”,予以解除气管痉挛、利尿、化痰等对症治疗(具体方案不祥),症状未见明显改善,住院期间完善脑电图提示广泛性不规则尖慢复合波(图1)。为求进一步诊断与治疗,至我院就诊。入院后体格检查:颈部正中可见约3 cm 的横行切口;神志清楚,语言欠流利,回答切题,运动迟缓,气喘,活动后加重,Chvostek 征和Trousseau 征阳性。实验室检查:血清钙1.63 mmol/L(2.15 ~2.55 mmol/L),血 清 磷1.69 mmol/L(0.80 ~1.45 mmol/L),血 清 镁 水 平 为0.91 mmol/L(0.65 ~1.05 mmol/L),促甲状腺激素(TSH)为5.71 μ U/ml(0.35 ~4.94 μ U/ml),甲状旁腺激素(PTH)水平<0.32 pmol/L(1.10 ~7.30 pmol/L),T31.52 nmol/L(1.29 ~ 2.68 nmol/L),T491.20 nmol/L(78.10 ~162.40 nmol/L),游离T(3FT3)和游离T(4FT4)于正常参考值范围。影像学检查:头部CT 显示,双侧基底节区和小脑半球对称性高密度影(图2)。MRI 显示,双侧基底节区和小脑齿状核对称性短T1、短T2信号影(图3)。临床诊断为继发性甲状旁腺功能减退症,症状性癫。遂予碳酸钙D(3钙尔奇D)2 mg/d和骨化三醇2.50 mg/次(3 次/d)口服对症治疗,未予抗癫药物治疗。患者住院7 天,嘱出院后定期复查电解质和甲状旁腺功能,出院后2 个月门诊随访,血清钙2.01 mmol/L、甲状旁腺激素0.93 pmol/L,继续当前药物剂量治疗。出院后6 个月随访,肢体颤动、抽搐症状完全消失,喘息伴气急症状明显缓解。
讨 论
甲状旁腺功能减退症是临床少见疾病,主要表现为肢体抽搐等低钙血症相关症状,影像学可见特征性双侧基底节区等部位对称性钙化。临床结合血清钙、血清磷和甲状旁腺激素测定,头部CT 检查,既往相关疾病史可以初步诊断。但是该病误诊率较高,因此应提高临床医师特别是神经科医师对疾病的认识。
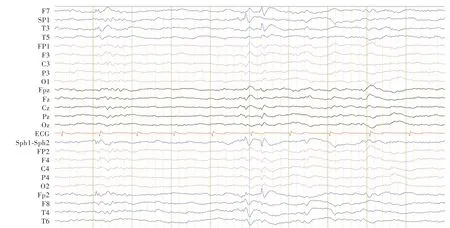
图1 脑电图显示广泛性不规则尖慢复合波Figure 1 The EEG from the outside hospital 2 month before admission showed generalised, irregular sharp⁃slow wave.
甲状腺作为人体重要内分泌器官,对生长发育和新陈代谢具有重要影响。甲状旁腺位于甲状腺侧叶的后方,血供丰富,分泌甲状旁腺激素,调节体内钙和磷代谢,骨骼和肾脏是其主要靶器官。甲状旁腺功能减退症患者甲状旁腺激素分泌减少,无法从骨骼中动员钙,导致低钙血症。此外,较低水平的甲状旁腺激素可以降低肾脏钙的再吸收和磷的排泄,同时减少25⁃羟维生素D3(25⁃OH⁃VitD3)羟基化,导致1,25⁃二羟维生素D3[1,25⁃(OH)2⁃VitD3]生成减少,后者又使肠道对钙的吸收减少,导致人体低钙、高磷状态[1]。
甲状旁腺功能减退症严重程度与血清钙密切相关。轻微症状包括四肢和口腔周围感觉异常,肌肉痉挛和疲劳感,严重者可出现肢体抽搐、精神异常、心律失常、充血性心力衰竭、支气管痉挛和喉痉挛等[2⁃3]。甲状旁腺功能减退症临床易误诊为癫(60%)和神经精神障碍(6.64%)[4]。因此,临床出现反复癫发作时,应注意查找病因,尤其是可纠正的病因,应考虑甲状旁腺功能减退症的可能。研究显示,对于原发病灶位于皮质下的继发性癫患者,脑电图异常率为60%,其中表现为样放电的比例约为20%[5]。甲状旁腺功能减退症并发颅内钙化而致继发性癫的患者,颅内钙化灶部位和数目与癫发作类型和程度无明显关联性[6]。国外研究显示,甲状旁腺功能减退症患者出现慢波(2 ~5 Hz)是最显著的脑电图异常,呈单发或多发,偶见尖峰,过度换气时波幅增高;静脉注射钙剂对脑电图无明显影响,但若血清钙恢复正常,则异常脑电图消失[7]。
甲状旁腺功能减退症根据不同的发病机制分为3 种类型。(1)继发性甲状旁腺功能减退症:又称为获得性甲状旁腺功能减退症,是由于颈部或甲状腺手术或药物化疗、周围肿瘤浸润等所致,其中,颈部或甲状腺手术时完全切除甲状旁腺或损伤血供是最常见病因。术后永久性甲状旁腺功能减退症的定义尚未达成一致性意见,目前普遍采用的是,术后6 个月仍不能维持正常的血清钙水平[8]。文献报道,有0.5%~6.6%的甲状腺全切除患者术后发生永久性甲状旁腺功能减退症[8],持续时间<6 个月的术后短暂性甲状旁腺功能减退症的发生率为25.4%~83.0%[9],且随着整体医疗水平的提高和对疾病认识的深入,术后甲状旁腺功能减退症的发生率有所减少。实验室检查提示低钙、高磷和低甲状旁腺激素。(2)原发性甲状旁腺功能减退症:亦称为特发性甲状旁腺功能减退症,目前较一致的诊断标准为,反复手足颤动病史,实验室检查低钙、高磷、血清甲状旁腺激素低于正常值范围,无颈部手术史或外伤史。根据有无颈部手术史和外伤史,可资与继发性甲状旁腺功能减退症相鉴别。(3)假性甲状旁腺功能减退症:实验室检查提示甲状旁腺激素高于正常参考值范围、低钙、高磷,影像学检查可见颅内异位钙化,但与原发性甲状旁腺功能减退症不同的是,假性甲状旁腺功能减退症患者可同时伴有多种激素抵抗,如甲状腺激素、肾上腺皮质激素、胰岛素等。该类型为罕见的常染色体显性遗传性疾病,主要是甲状旁腺激素受体缺陷或G 蛋白受体下游腺苷酸环化酶⁃cAMP 系统对甲状旁腺激素不反应,或者靶细胞对cAMP 无反应等致靶器官对甲状旁腺激素敏感性改变所致[10]。其中G 蛋白的缺陷多为其α亚单位改变所致,进一步的分子遗传学研究显示,G蛋白α亚单位的缺陷与GNAS1 基因突变相关,该类型是人类最早认识的激素不应症[11]。长期甲状旁腺功能减退症患者的影像学可见典型颅内钙化性病变。有文献报道,甲状旁腺功能减退症伴颅内多发钙化好发于双侧基底节区,发生率为50.0% ~89.4%,最常见受累部位为苍白球(68.8%)、壳核(55.9%)和尾状核(54.8%),其次为灰质白质交界区(39.8%)、小脑实质(32.3%)、丘脑(28.0%)和齿状核(23.7%)[12]。白丽娟和毕国荣[13]认为,颅内钙化好发于双侧基底节区与基底节区毛细血管丰富、细胞排列紧密、对钙盐亲和力较高有关。
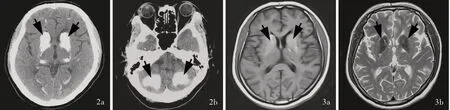
图2 头部CT 检查所见 2a 双侧基底节区对称性高密度影(箭头所示) 2b 双侧小脑半球对称性斑片状高密度影,提示钙化(箭头所示) 图3 头部MRI 检查所见 3a 横断面T1WI 显示,双侧基底节区高信号影(箭头所示) 3b 横断面T2WI 显示,双侧基底节区低信号影(箭头所示)Figure 2 Head CT findings Axial CT showed symmetrical high⁃density shadow of bilateral basal ganglia (arrows indicate, Panel 2a).Axial CT showed symmetric patchy calcification in bilateral cerebellar hemisphere (arrows indicate, Panel 2b). Figure 3 Head MRI findings Axial T1WI showed hyperintensity in bilateral basal ganglia (arrows indicate, Panel 3a). Axial T2WI showed hypointensity in bilateral basal ganglia (arrows indicate, Panel 3b).
甲状旁腺功能减退症伴颅内钙化还应与其他颅内钙化性病变相鉴别。(1)特发性基底节钙化(ICBG):亦称为Fahr 病,是一类以颅内钙化为主要特征的罕见病,其颅内钙化对称分布,呈典型“纺锤”形、倒“八”字形、正“八”字形排列[14]。临床表现复杂多样,以癫发作、锥体外系症状为主,以及智力障碍、神经衰弱、精神异常等其他表现[15]。通过既往有无相关手术史和血清电解质、激素水平,可资与甲状旁腺功能减退症相鉴别。(2)结节性硬化(TSC):为一种常染色体显性遗传性疾病,系TSC1和TSC2 基因突变所致,累及多种脏器,尤以脑、肾脏、皮肤常见,累及中枢神经系统时以室管膜下结节更为常见,结节钙化后行CT 检查可见位于侧脑室外缘的钙化灶。特征性临床表现如癫发作、智力障碍和皮脂腺瘤结合影像学检查提示肾脏错构瘤,有助于诊断[16]。(3)生理性钙化:临床较常见,可发生于松果体区、大脑镰、脉络膜等部位,通常无明显症状。颅内钙化还可见于其他疾病如颅内肿瘤、唐氏综合征、获得性免疫缺陷综合征(AIDS)、脑膜炎后脑炎、脑白质营养不良、肌肉病和脂蛋白病等。
无论是原发性还是继发性甲状旁腺功能减退症的治疗目的是将血清钙维持于正常参考值的下限。甲状旁腺激素缺失或无功能导致体内血清钙降低,但在临床治疗过程中过度提高血清钙水平可出现不同程度的高钙尿、肾结石,部分患者可能出现肾功能障碍[17]。因此,如何在治疗过程中掌握一个平衡点是临床医师面对的挑战:一方面是补充足够的钙剂而避免低钙血症的发生,另一方面是避免补充过量钙剂而增加高尿钙排泄率和肾钙质沉着的发生。经典治疗方案为钙剂联合维生素D 制剂维持血钙平衡,临床推荐最多的维生素D 制剂是骨化三醇,可以快速发挥药效,大多数患者需维持服药。然而,单纯应用钙剂和维生素D 衍生物无法对所有患者有效,因此,探寻难治性甲状旁腺功能减退症的新的治疗方法是目前亟待解决的问题。甲状旁腺功能减退症是激素缺乏的典型代表,该疾病和肾上腺素、甲状腺素等激素缺乏对症补充缺失的激素治疗不同,甲状旁腺激素尚未批准用于临床治疗[18]。甲状旁腺激素是由84 个氨基酸组成的单链多肽,临床应用的是经人工重组技术合成的甲状旁腺激素类似物rhPTH(1⁃34),即特立帕肽,该类似物仅包含甲状旁腺激素的前34 个氨基酸,无法显示内源性甲状旁腺激素的整体活性[19],临床作为一种合成代谢药物仅在骨质疏松症患者中应用。甲状旁腺激素的另一种人工重组合成类似物rhPTH(1⁃84)现仍处于临床试验阶段,业已证实可以安全降低甲状旁腺功能减退症患者的血清钙和维生素D 水平,上调骨代谢标志物的表达。长期观察研究显示,rhPTH(1⁃84)可能作为一种激素替代疗法,用于对常规治疗抵抗的慢性甲状旁腺功能减退症[20],尚待进一步验证其有效性和安全性。临床常用的抗癫药物如丙戊酸钠、卡马西平等可影响维生素D 的代谢并抑制肠道对钙的吸收[21]。抗癫药物并不能改善甲状旁腺减退症患儿的癫发作,因此,对于以癫发作为首发症状的甲状旁腺功能减退症患儿,无需抗癫治疗,应以治疗原发疾病为主[22]。
通过本文病例重新梳理甲状旁腺功能减退症的相关知识,并总结常见颅内钙化性病变的临床特点,以期为临床诊疗起到借鉴作用。临床实践中,对于首发症状是癫发作的患者,应注意血清电解质水平和既往史,警惕甲状旁腺功能减退症的可能,避免误诊误治。
利益冲突无