硬化性肺细胞瘤MSCT特征
2020-06-23崔灿王中秋崔文静陈馨陈帅张愉曾亮
崔灿, 王中秋, 崔文静, 陈馨, 陈帅, 张愉, 曾亮
硬化性血管瘤自1956年来被首次提出,2004 WHO肺肿瘤分类中属于杂类肿瘤,在免疫组织化学技术发展的基础上,认为该肿瘤来源于原始呼吸道上皮细胞[1],故2015WHO肺部肿瘤分类[2]更名为硬化性肺细胞瘤(sclerosing pneumocytoma,SP),并归属于“腺瘤”。SP是肺部少见的良性肿瘤,临床工作中容易误诊。本研究回顾性分析了83例经病理证实SP患者临床、影像学及病理资料,以提高对该病的认识。
材料与方法
1.研究对象
回顾性分析2010年1月-2018年12月83例SP患者的临床、影像学及病理资料(病例来源江苏省中医院、江苏省人民医院、南京市第一医院、无锡市中医院、南京市胸科医院、苏州大学附属第一医院、昆山市第二人民医院、盐城三院)。1例经病理穿刺证实,82例经手术证实。其中46例行肺段切除或瘤体剥除术,36例行肺叶切除术。22例患者实施了系统淋巴结清扫。83例均行术前胸部CT平扫,27例行双期胸部CT增强扫描;24例仅行单期增强扫描。
2.检查方法
CT检查采用Philips Brilliance 64排128层和GE Optima64排128层螺旋CT扫描仪。扫描参数:120 kV,150~200 mAs,层厚5 mm,矩阵512×512,采用纵隔窗标准重建,层厚2 mm,间距2 mm,矩阵512×512;肺窗高分辨重建,重建层厚1 mm,间距1 mm,矩阵768×768。CT动态增强扫描均采用非离子型对比剂碘普罗胺,碘浓度300 mg/mL,剂量3.9 mL/kg,注射流率2.5~3.0 mL/s,分别在注入对比剂30 s(动脉期)、60 s(静脉期)后行双期增强扫描或60 s单期增强检查。
3.图像分析
由2名具有资深胸部影像诊断经验的副主任医师分别对图像进行评阅;其中重建使用RadiAnt DICOM Viewer软件进行后处理重建,便于对血管及周围结构进行分析统计。记录内容包括:病灶部位(包括叶间裂状态)、病灶轴位最大截面最长径D(mm)、形态、边缘、分叶、密度、钙化、CT净强化值、血管贴边征、空气新月征、空气潴留征、晕征、鸟蛋鸟巢征、远侧支气管扩张。病灶CT值测量的感兴趣区(region of interest,ROI)选取标准:使用椭圆形测量工具,轴面图像上选取病灶最大截面,以尽可能大的包括瘤体而不超过瘤体边缘为佳。并规定CT净强化值=静脉期CT值-平扫CT值,CT净强化值≤20 HU为轻度强化,20 HU
4.病理及免疫组化
组织标本均使用10%中性福尔马林溶液固定,常规石蜡切片,HE 染色。免疫组织化学采用 EnVisonTM二步法,一抗CK7、TTF-1、Napsin A、EMA、CKpan、vimentin、SPB均购自北京中杉金桥生物有限公司。每批染色均设阴性和阳性对照,免疫组化结果以细胞质或细胞核出现棕黄色或棕色颗粒判定为阳性。
结 果
1.临床资料
83例患者男8例,女75例(男∶女=1∶9);年龄范围为20~74岁,平均年龄为(52±12)岁。其中47例因体检发现肺部占位而就诊;30例存在呼吸系统症状,包括16例咳嗽咳痰,8例咳嗽咳痰合并痰中带血,1例单纯咯血,5例胸痛胸闷。6例存在其他肿瘤病史,包括3例合并肺浸润性腺癌,2例合并食管癌,1例合并胸腺癌。39例患者已绝经。22例行淋巴结清扫的患者,均无淋巴结转移。
2.影像学特征
发生部位:83例SP中,病灶位于右肺上叶9例,右肺中叶15例,右肺下叶20例,左肺上叶14例、左肺下肺25例。37例同胸膜关系密切(表1)。

表1 病灶同胸膜关系
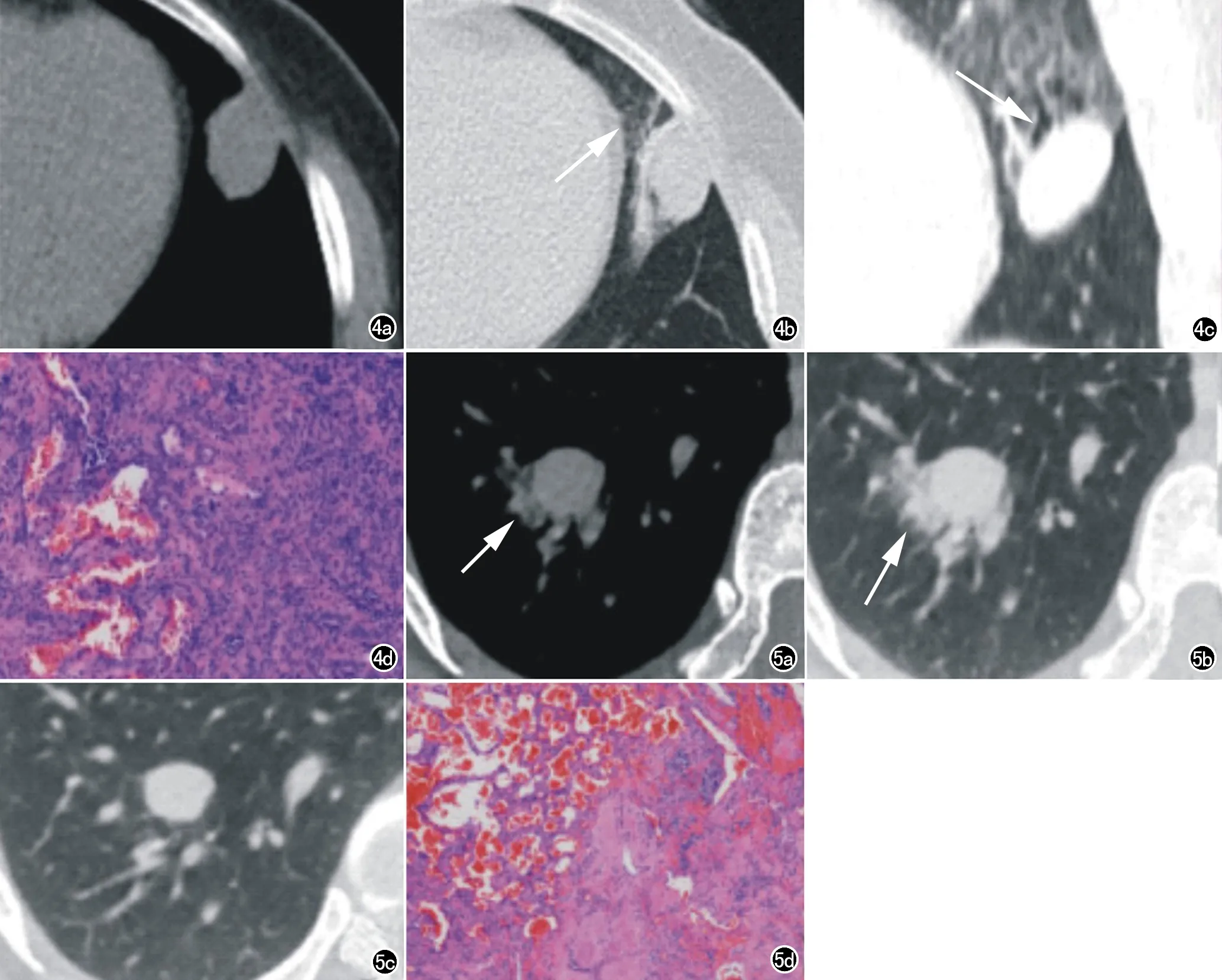
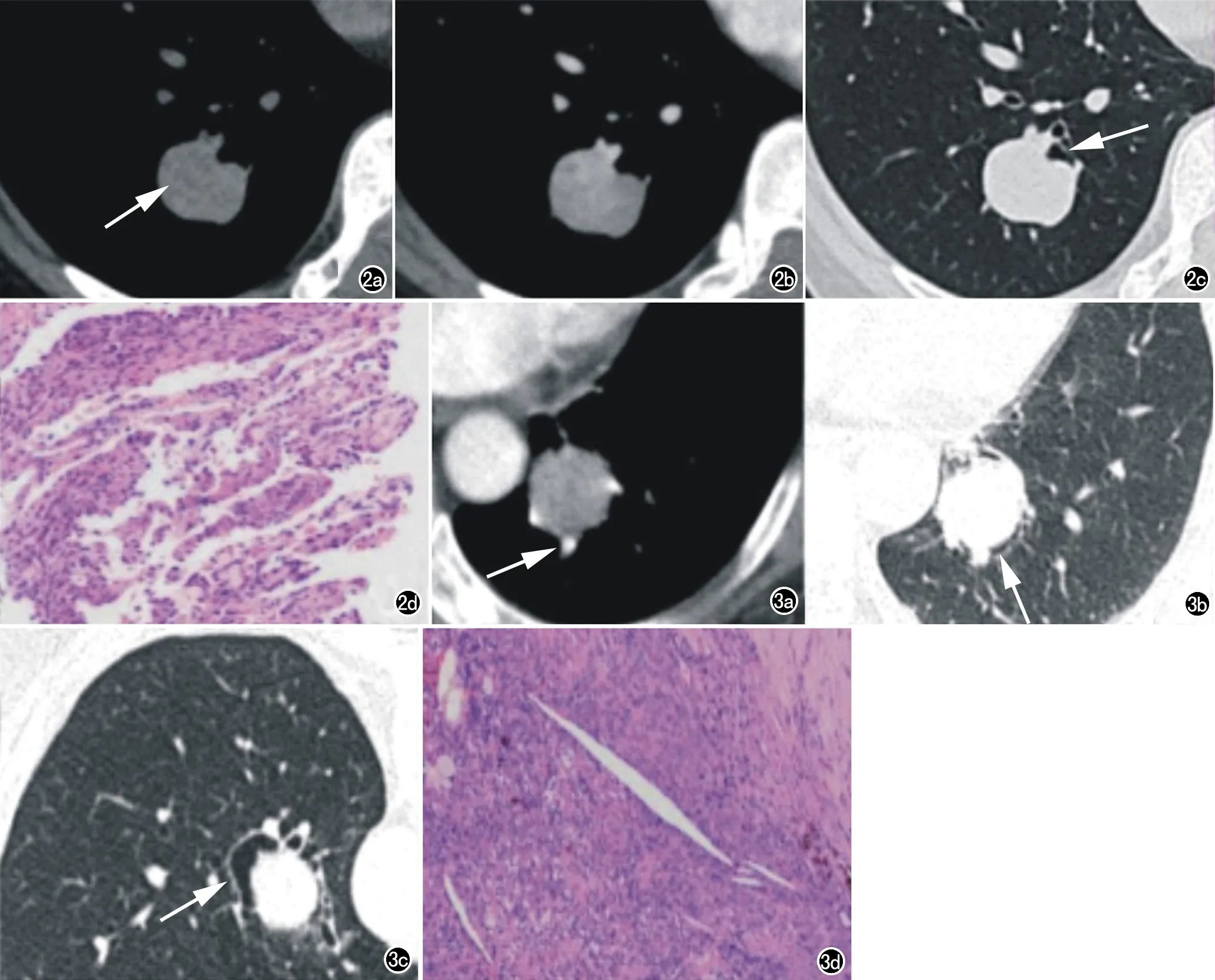
大小及形态:83例SP中,82例单发,1例多结节簇状融合。79例边缘光滑,4例边缘毛糙。22例存在分叶征,其中11例SP分叶处可见支气管压迹。病灶最大径(D)的范围为6.0~111.0 mm,最大径的25%、50%、75%四分位数分别为15.4 mm、21.0 mm、29.7 mm。其中小结节(D≤10 mm)、结节(10 mm 瘤体内部及增强表现:83例瘤体中,43例密度均匀,而40例内部密度不均匀,存在片状或类圆形稍低密度区(图2a)。15例表现为瘤体边缘小结节状钙化,3例表现为瘤体内部小结节状钙化;钙化CT值为(342±158)HU。83例平扫CT值为(38±11)HU;51例增强扫描中,轻度强化为8例,中度强化为38例,重度强化为5例。27例双期扫描,平扫CT值(38±12)HU;动脉期(54±17)HU;静脉期(70±16)HU(图1)。 瘤周表现:83例瘤体中,53例血管贴边征;3例空气新月征(图3b、3c);13例空气潴留征;24例晕征(图4b、4c),其中10例呈现鸟蛋鸟巢征;13例出现远侧的支气管扩张。除血管贴边征外,49例无其他瘤周表现。 图1 平扫和双期增强扫描,CT值柱状图及误差线图(均值±标准差)。 图2 女,51岁,右肺下叶硬化性肺细胞瘤。a)平扫示密度不均匀,内部见片状低密度区(箭),平扫病灶CT值37HU;b)静脉期瘤体呈不均匀强化,病灶CT值约83HU;c)病灶呈分叶状,分叶处见支气管压迹(箭);d)显微镜下肿瘤为乳头状结构,乳头表面被覆立方状表面细胞,间质内见少量圆形细胞(HE×200)。 图3 女,63岁,左肺下叶化性肺细胞瘤。a)动脉期见瘤周贴边血管征(箭);b)病灶周围气腔弧形透亮影(箭);c)患者俯卧位重新摄片见气腔位置由下到上发生变动,气腔体积增大(箭),提示可能为包膜下游离气体;d)显微镜下肿瘤部分区见圆形细胞呈小片状分布,纤维组织增生伴硬化,并见含铁血黄素沉着、胆固醇针状结晶及泡沫样组织细胞沉积(HE×100)。 动态变化:即随访过程中瘤体变化。在83例患者中,9例患者曾进行多次术前胸部CT检查(扫描间隔>1个月)。此过程中发现3例病灶较前增大。1例最大径经4个月从12.8 mm增长到19.0 mm;1例最大径经24个月从17.6 mm增长到25.4 mm,1例最大径经11年从61.0 mm增长到104.0 mm。2例缩小,即“融蜡征”(图5b、5c)。1例最大径经3个月从18.1 mm缩小到12.8 mm;1例最大径经4个月从33.0 mm缩小到29.0 mm。5例无明显变化。最大径平均值18.2±3.1mm,随访间隔平均7.2个月。 显微镜下SP主要形态特点包括2种类型细胞(立方状表面细胞及间质圆形细胞)和4种生长模式(乳头状、硬化、实性、血管瘤样)[1]。乳头状结构表面被覆立方状表面细胞;硬化区表现为致密的透明胶原灶;实性区为圆形细胞呈片状分布,实性区内裂隙表面或小管状结构被覆立方状表面细胞;血管瘤样区可见大的出血的腔隙,腔隙可被覆立方状表面细胞。免疫组化常表面细胞表达CKpan、EMA、CK7、TTF-1、Napsin A、SPB、Vimentin;而间质细胞多仅表达 TTF1、EMA、Vimentin,不表达或局灶弱表达CK7、CKpan、Napsin A、SPB。术中快速病理对SP诊断仍存在一定困难,尤其以实性区为主时,故术前影像学诊断具有重要意义[2,3]。SP常发生于亚洲中年女性,本研究中的男∶女=1∶9,同另一较大样本的研究结果[1](男∶女=1∶5)有所出入。笔者认为这可能跟研究人群构成不同有关,因为本次研究均为亚洲人种,而学者Shisheboran等[1]的研究构成人群复杂且部分人群种族资料不完整。此外极少数的个案报道提出SP患者中可出现淋巴结转移等传统意义上的恶性征象[4],但经过长期随访显示淋巴结转移并不影响患者的长期存活,文中22例行淋巴结清扫的患者均无淋巴结转移。笔者认为临床资料中性别对SP的鉴别诊断具有重要提示意义。 图4 女,48岁,左肺上叶下舌段硬化性肺细胞瘤。a)平扫示密度均匀,边缘光滑的类圆形结节;b)瘤体周围出现晕征(箭),见贴近瘤体边缘的扩张的支气管影;c)冠状面重建示瘤周晕征及支气管扩张(箭),病灶贴近左侧斜裂;d)显微镜下肿瘤由血管瘤样及实性区构成,血管瘤样区为多个充满血液的血管腔样结构构成,腔隙表面部分区被覆立方状表面细胞;实性区由圆形细胞呈片状分布。(HE×100)。 图5 女,36岁,右肺下叶硬化性肺细胞瘤。a)首次检查(纵隔窗)示病灶短径约18.1mm,瘤周见片状高密度影(箭);b)首次检查(肺窗)病灶周围斑片状磨玻璃密度影(箭);c)距首次检查3个月后检查,病灶短径约12.8mm(测量方法一致),并且瘤周周围磨玻璃成分减少即融蜡征;d)显微镜下肿瘤由血管瘤样及实性区构成,血管瘤样区为多个充满血液的血管腔样结构构成(HE×40)。 本文中37例SP病灶紧贴胸膜,其中31例同纵隔胸膜和(或)叶间裂胸膜关系密切,占比达到31/37,而较少贴近肋缘胸膜;这一现象机制尚不明确。SP病灶多为单发结节,有极少个案报道存在散在多发的情况,全球范围内不足20例[5],本文 1例为多结节簇状融合的表现。 40例SP密度不均匀,瘤体内出现片状稍低密度区,这可能同其病理上的不同构成有关[6]。增强扫描表现为中重度强化被认为是该肿瘤的特点之一[7],文中有8例瘤体呈轻度强化,了解该肿瘤复杂的强化特点,有助于临床工作中提高对SP的影像诊断信心。本研究示SP钙化具有一定的特征,15例为瘤体边缘的点状钙化,3例为瘤体内部斑点钙化,边缘钙化的发生率明显高于中央钙化(5∶1),这同姚红霞[8]研究结果不一致。79例SP边缘光滑,瘤肺界面光滑锐利,提示该肿瘤的良性生长过程。22例存在分叶征,其中11例分叶处为支气管压迹,这可能是由于肺内支气管血管束压迫瘤体,引起肿瘤局部生长受限,产生分叶[9]。肿瘤边缘光滑,多为富血供结节是SP的特点。 空气潴留征表现为远侧肺组织气体潴留,导致局部肺组织透亮度增加[10],本文仅13例,发生率较低。血管贴边征为瘤体同肺动脉分支血管紧贴,既往报道中发生率约43%~68%[8, 10-12],本文53例,与文献报道一致。空气新月征表现为瘤体边缘新月形透亮影,既往报道发生率差异较大,约11.0%~46.2%[8,11-13],这一征象尚存在争议,病理机制也不明确[10],气腔是否同支气管相通可能是导致这种差异的原因之一[10,14]。本研究所有病灶通过多平面重组观察,排除了气腔明显同支气管通的病灶,仍有3例空气新月征,且1例在体位变动后气腔位置发生变动,且气腔明显增大,这可能倾向于病灶包膜于病灶收缩不一致而形成游离气腔这一结论[14]。晕征表现为瘤体周围的磨玻璃密度影,既往报道发生率21.0%~46.2%[8,10,11],本文24例与既往报道基本一致。病理上可能同瘤周含铁血黄素沉着及反复的慢性炎症有关。鸟蛋鸟巢征10例,笔者认为这一征象只是晕征中的一种特殊表现形式,这同黎良山等[10]的观点一致。瘤周征象往往被认为是SP较为特异性的征象。本文归纳总结了6种瘤周征象的发生率,血管贴边征发生率最高,但缺乏特异性,肺错构瘤及类癌也可见到[15,16]。其他5种瘤周征象发生率均较低,49例SP无特征性的瘤周改变(不包括血管贴边征),仅表现为边缘光滑的类圆形占位,故对于无特征瘤周表现的SP,鉴别诊断存在一定困难。 文献少有对SP动态变化的相关研究,我们搜集到9例较长时间间隔随访的患者,有2例病灶有缩小,且其中1例病灶周围磨玻璃成分亦明显吸收。学者推测大小变化可能同瘤内出血有关[17],但这种变化的具体机制尚缺少大样本量的可靠研究。仅有2例病例报道这种大小变化[11,17],这类似于在蜡烛燃烧过程中蜡油融化并再消耗的过程,故称为融蜡征。 综上所述,SP属于肺内少见良性肿瘤,多见于中年女性,无明显临床症状。MSCT表现多为肺内轮廓光滑、富血供的孤立性类圆形结节或肿块,可有钙化,血管贴边征、晕征和空气新月征等多种瘤周表现具有重要的鉴别诊断价值;此外,融蜡征以及病灶同纵隔胸膜及叶间裂胸膜的密切关系,对SP的影像诊断具有一定意义,有利于提高SP影像诊断的准确性。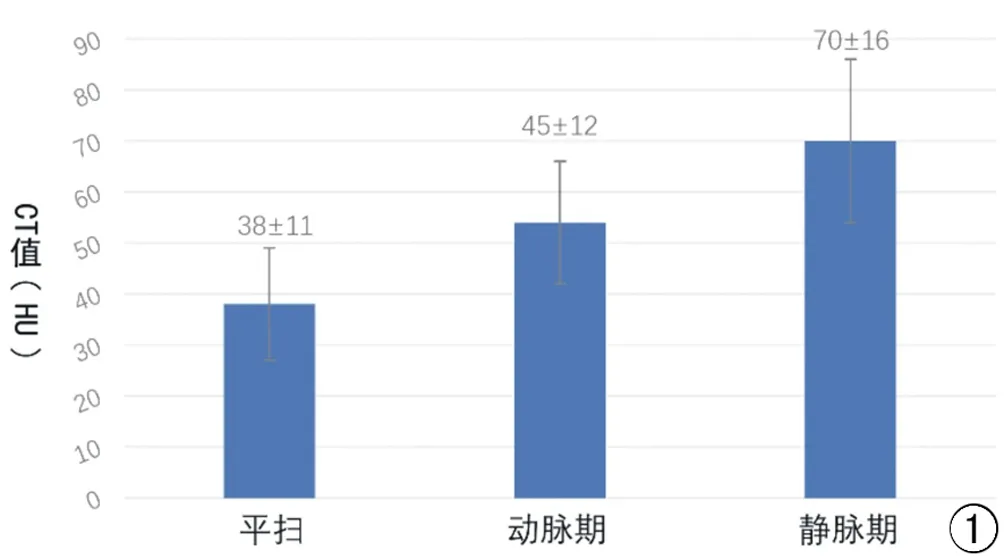
讨 论