新型冠状病毒肺炎(COVID-19)重症患者和需重点关注的传染者中西医结合诊治
2020-06-17陈杰勇苏义陈丽茹
陈杰勇,苏义,陈丽茹
新型冠状病毒肺炎(COVID-19)是由新型冠状病毒(SARS-CoV-2)感染引起的传染性肺炎[1-2]。衡水市第三人民医院作为衡水市新型冠状病毒肺炎的定点收治和隔离医院,收治的1例新型冠状病毒肺炎确诊患者及1例需重点关注的传染者,2者是夫妻关系,但发病状态和病程有很大不同,分析报道如下。
1 病例简介
1.1 例1.男,57岁,无武汉旅行居住史,其妻有明确武汉旅行居住史。患者于1月22日出现身体不适、体温升高就医。1月25日就诊于本市某三甲医院发热门诊,测体温39.5℃,查胸部CT示:双肺多叶磨玻璃影,左肺明显。血常规:WBC 3.83×109/L,N 0.736,L 0.191(0.73×109/L)。降钙素原(PCT) 0.22 ng/ml,C-反应蛋白(CRP) 48.7 mg/ml。新型冠状病毒核酸检测阴性,经衡水市专家组会诊考虑疑似“新型冠状病毒肺炎”,为进一步隔离、确诊,于1月26日2时收治我院。
入院体格检查:T 38.5℃,P 114次/min,R 20次/min,BP 136/90 mmHg,SpO288%(静息状态)。神清合作,步入病房,胸廓对称无畸形,双肺呼吸音粗,未闻及干湿性啰音,心律齐,各瓣膜听诊区未闻及病理性杂音。腹平软,无压痛、反跳痛及肌紧张,肠鸣音正常存在。神经系统检查无异常。既往高血压史3年,平素口服“硝苯地平缓释片、替米沙坦”,自述血压控制可,未正规监测。1月26日咽拭子新型冠状病毒核酸检测阳性。辅助检查:胸部CT显示两肺多发磨玻璃影,较1月25日病灶扩大增多(见图1)。血气分析:pH 7.52,PaCO226.4 mmHg,PaO253 mmHg, 氧合指数 182 mmHg。血常规:WBC 3.27×109/L,N 0.635,L 0.680(0.91×109/L)。CRP 59.91 mg/ml,PCT 0.10 ng/ml。血生化:ALT 19 U/L,AST 21 U/L,乳酸脱氢酶(LDH) 202 U/L,血肌酐(SCr) 81 μmol/L。1月27日咽拭子新型冠状病毒核酸初测阳性。经过河北省疾病预防控制中心复核阳性,根据《新型冠状病毒感染的肺炎诊疗方案(试行第三版)》[3],确诊为“新型冠状病毒肺炎”。
该患者入院后收入隔离病房观察治疗,给予对症治疗及护理。1月26日予奥司他韦75 mg每日2次口服(1月28日停用),连花清瘟胶囊1.4 g每日3次口服(2月4日停用),莫西沙星0.4 g每日1次静点(1月29日改为口服,2月4日停用)。1月27日予持续鼻导管吸氧2 L/min(2月8日停用),予洛匹那韦/利托那韦(克力芝)2粒每日2次口服(2月2日停用),干扰素α-2b 500万单位每日2次雾化吸入(2月10日停用),甲泼尼龙琥珀酸钠40 mg每日2次静点(1月30日改为每日1次,2月3日停用),痰热清30 ml每日1次静点(2月1日停用)。1月28日体温降至正常,血WBC恢复正常;1月30日肌肉关节酸痛症状消失;氧合指数在入院后逐渐上升,至2月1日达到300 mmHg以上,解除重症;2月8日淋巴细胞计数恢复正常,胸部CT病灶近乎吸收(见图1),症状基本消失。2月1日和2月7日2次咽拭子试验均为阴性,根据国家卫生健康委方案,2月10日准予出院。
中医辨证诊治经过:1月26日,根据患者四诊合参结果,辨证为邪热雍肺,予清热解毒,宣肺透邪法,麻杏石甘汤+银翘散加减口服。1月28日,患者精神紧张,饮食欠佳,间断发热,最高达38.8℃,伴有肌肉酸痛,轻度咳嗽,无明显咯痰,轻度胸闷,经专家会诊,改方剂为“清肺排毒汤”加减[4]。组方:麻黄9 g,炙甘草6 g,杏仁 9 g,生石膏30 g,桂枝9 g, 泽泻9 g, 藿香9 g, 白术9 g,茯苓15 g,柴胡16 g,黄芩6 g, 姜半夏9 g,生姜9 g, 紫苑9 g, 冬花9 g, 射干9 g,山药12 g,枳实6 g。1月30日,患者精神紧张,肌肉酸胀感,偶咳嗽,症状略减轻,双肺呼吸音粗,专家会诊,效不更方,继续应用“清肺排毒汤”。2月2日,患者咽部有异物感,余无不适,会诊后,对方药进行调整:白前10 g,前胡20 g,浙贝母15 g,紫菀10 g, 荆芥10 g,化橘红10 g,射干15 g, 蜜枇杷叶20 g, 细辛3 g, 干姜8 g,芦根15 g,甘草6 g,五味子10 g, 黄芩15 g,乌梅15 g。2月6日,患者无不适,如常人,会诊后,上方加苍术10 g,佩兰15 g,3天后出院。
1.2 例2.女,56岁,系例1之妻,有明确武汉旅行居住史15 d,与例1一同居住,例1发病后,女性患者单独进行隔离观察,既往无特殊病史。否认发热患者接触史。1月24日患者无明显诱因出现咽喉痒痛(追述),无发热,无吞咽困难,自认为“上火、感冒”,未在意,未予就医,于家中多饮水后症状无明显缓解,于1月25日陪其丈夫就诊于衡水市某三甲医院,同时查胸部CT示:双肺炎性渗出改变。血常规:WBC 4.61×109/L,L 1×109/L。因其近期有武汉旅居史,其丈夫考虑新型冠状病毒肺炎疑似病例,经衡水市专家组会诊后,对患者行咽拭子新冠病毒核酸检测阴性。综合考虑不除外新型冠状病毒肺炎,收入隔离病房。查体:T 35.6℃,P 54次/min,R 19次/min,BP 118/74 mmHg。胸廓对称无畸形。腹平软,无压痛、反跳痛及肌紧张。神经系统检查未见明显异常。入院后诊断:流行性感冒,支原体感染。患者体温一直正常,偶有轻微干咳,1月26日予奥司他韦75mg每日2次口服(1月31日停用),连花清瘟胶囊1.4g每日3次口服(2月6日停用),莫西沙星0.4 g每日1次口服(2月3日停用)。1月28日予阿比多尔胶囊每日3次口服(2月6日停用),住院期间给予健胃消食片、多潘立酮对症治疗上腹部不适。入院后肺部CT边缘可见少许磨玻璃影,见图2。1月26日行咽拭子核酸检测结果回报阴性。呼吸道病原体检测:EB病毒早期抗原(EB EA) 阳性,柯萨奇病毒(Cox A16) 阳性。呼吸道病原体:肺炎支原体(Mp) 弱阳性,流感病毒(IV) 弱阳性。1月28日、2月7日2次复查咽拭子核酸检测结果回报均阴性。EB EA阳性。2月14日复查咽拭子核酸检测结果回报阴性。
中医药诊治经过:1月26日,辨证为湿邪郁肺,给予麻杏薏甘汤加味口服,中药方剂如下:蜜麻黄6 g,杏仁12 g,薏苡仁15 g,生甘草10 g,牛蒡子12 g,玄参12 g,玉竹15 g,麦冬12 g,白术10 g。1月31日,患者精神可,睡眠好。少量咳嗽、有咽部及胃部不适。查体:T 35.4℃,P 68次/min,R 19次/min,SpO296%。中药方剂如下:蜜款冬花10 g,炒苦杏仁12 g,炙甘草10 g,牛蒡子12 g,北沙参12 g,麦冬20 g,天冬12 g,白术10 g,百部10 g,紫菀12 g,苍术12 g,陈皮12 g,厚朴10 g,党参30 g,生姜12 g,煎服,每日1付分2次服,早晚各1次,服3日。2月3日,患者精神可,睡眠好。胃部略有不适。查体:T 36.1℃,P 92次/min,R 19次/min,BP 112/75 mmHg,SpO298%。中药方剂如下:炙甘草10 g,牛蒡子12 g,北沙参12 g,焦山楂10 g,麦芽10 g,麦冬20 g, 天冬12 g,白术10 g,百部10 g,紫菀12 g,苍术12 g,陈皮12 g,厚朴10 g,党参20 g,生姜12 g,焦六神曲10 g,炒鸡内金15 g。2月10 日,患者食欲稍差,诉稍感胃部不适,进食后加重,无恶心、呕吐。查体:T 35.6℃,P 51次/分,R 19次/min,BP 108/70 mmHg,SpO298%。舌体胖大、水滑,苔薄黄。中药方剂如下:厚朴10 g,苍术15 g,姜半夏9 g,茯苓20 g,炒白术12 g,陈皮12 g,黄芩12 g,山药12g,桂枝12 g,炙甘草6 g。2月13日,患者无发热,稍有纳差,无咳嗽咳痰,饮食睡眠可,大小便正常。查体:T 36.2℃,P 55次/min,R 18次/min,BP 106/70 mmHg,SpO299%。舌体胖大,苔薄黄。继续应用中药,上方黄芩加至15g,2月18日停用。经专家会诊后,2月19日解除隔离,离院。
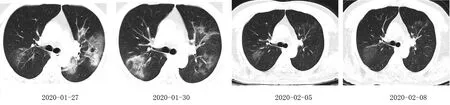
图1例1肺部CT演变情况
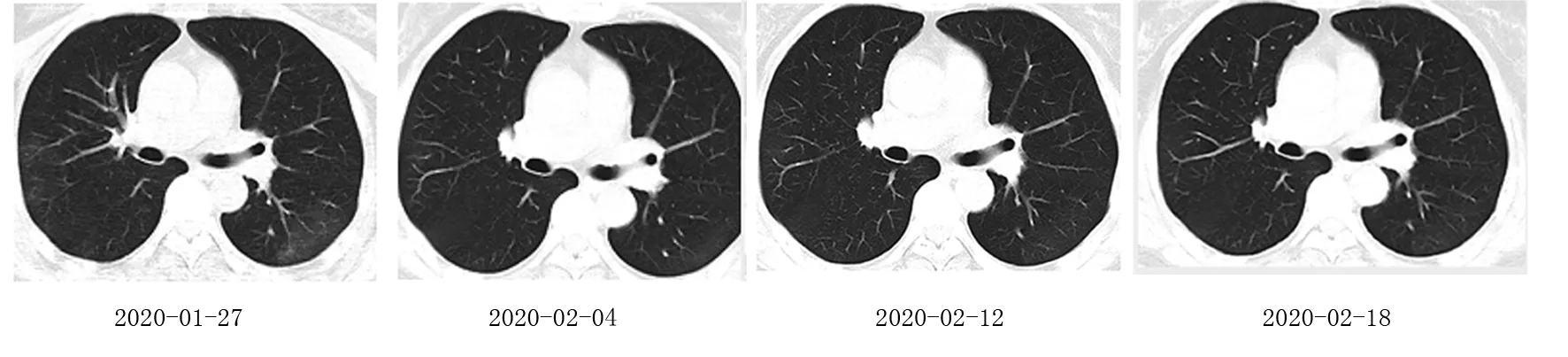
图2 例2肺部CT演变情况
2 讨 论
新型冠状病毒肺炎属于新发传染病,随着研究的深入对该病传染源的认识也在逐渐加深,第四版诊疗方案前认为传染源主要为新冠病毒感染的患者[5],自第五版诊疗方案后认为除了患者外无症状感染者也有可能成为传染源[6]。目前确诊需要新型冠状病毒核酸检测阳性支持,如果2次阴性(间隔1 d),可排除新型冠状病毒肺炎诊断。但是随着研究的深入对核酸检测是否有不确定因素引起假阳性或者假阴性成为今后需要重点关注的问题[7]。
例1丈夫按照就诊时诊疗方案确诊为重症新型冠状病毒肺炎,诊断明确,治疗得当,恢复较快。例2妻子按照就诊时诊疗方案2次核酸检测阴性排除新型冠状病毒肺炎诊断,但是丈夫流行病学上的传染源只能是妻子,那么妻子可以认为与新型冠状病毒肺炎有关,但是妻子核酸连续检测为阴性。妻子与丈夫同时采集咽拭子,同时送检,丈夫2次阳性,妻子2次阴性,所以采样、检测环节出现纰漏的可能性极小,妻子核酸检测属于假阴性的可能性极小,妻子是否能够认定为核酸阴性(或者隐形)感染者?隐性感染者如何认定?是今后需要研究解决的问题。
新型冠状病毒肺炎(COVID-19)属于中医疫病范畴[3]。《素问·刺法论》曰:“五疫之至,皆相染易,无问大小,病状相似。”至清代《温热论》的成书标志着温病学科的形成,清代温病四大家的出现使温病学的理论体系日趋完善。在2003年治疗传染性非典型性肺炎(SARS)中,中西医结合优势明显。新型冠状病毒肺炎与传染性非典型性肺炎致病原均为β冠状病毒属,流行的季节、发病的部位和患者的症状有相似之处,中医认识上有相通之处。
对于疾病的发病原因,中医有独特的观点,宋代陈无择在《三因极一病证方论》中认为:一是外感六淫(外因);二是内伤七情(内因);三是饮食劳倦所伤,也就是不内外因。现代病因学说认为疾病的外因是六淫和疠气。关于本次新型冠状病毒肺炎疫情的病因,病毒学家已经明确是新型冠状病毒感染所致,即中医的感受外邪,新型冠状病毒属于中医“疠气”,又称为“疫毒”。那么感受“疫毒”后为什么有的人没症状(潜伏期长或始终不发病)、有的人有症状?为什么有症状者又有轻症、重症、危重症之分?
《灵枢·五变第四十六》曰:“是谓因形而生病”,即使同样感染病毒,由于每个人的体质、免疫能力等不一样,所以发病与否,病情轻重不同。具体发不发病是正邪交争的结果,所谓“虚邪之风,与其身形,两虚想得,乃客其形”。正气充足,可以驱邪外出;《金匮要略》中也指出“四季脾旺不受邪”也是这个道理[8]。男性患者有高血压慢性病史,所以抵抗能力较弱,发病初期,男性患者的淋巴细胞计数低,因此发病较为迅速,且转为重症。
从发病和治疗过程中也能看到“三焦”和“卫气营血”辨证的应用。到目前为止,西医研究发现新型冠状病毒感染后主要破坏机体的呼吸系统,有的波及消化系统或者循环系统等,可多脏器功能受损,甚至多器官功能衰竭,导致死亡[6]。新型冠状病毒肺炎的中医病机,有学者认同是感受浊毒[9],由表入里化热,肺失宣降或兼逆传心包,或湿阻中焦,脾胃失司,或者传至下焦耗损肾精,甚者多脏器受累,不治致阴阳离绝。通过分析认为:(1)疾病早期侵犯的其实是上焦,主要表现在肺经,也就是侵犯的“卫分”和“气分”,大部分患者以发热、干咳和乏力为主,治上焦如羽,例1患者选吴鞠通银翘散加张仲景麻杏石甘汤合用增强祛邪能力,例2仅有“咽痒”用麻杏苡甘汤祛湿浊毒。(2)重症患者会“逆传心包”,也就是传入“营分”,主要表现为高热、咳嗽、眩晕、胸闷等,其中例1患者开始发病则迅速出现胸闷,咳嗽等,所以以清营分泻热为主,兼化痰理气;进一步发展传入“血分”,呈现危重症表现。(3)在新型冠状病毒肺炎的诊治中要注意,“五行生克制化”的原理,所谓“五脏六腑皆令人咳,非独肺也”,及“见肝之病,知肝传脾,当先实脾”的思想注意各脏腑之间的关联,此次新型冠状病毒肺炎发病中有患者食欲不振,恶心呕吐,大便不通或腹痛、腹泻等症状,在这收治的患者中皆有体现,所以要注重“培土生金”,固护脾胃。
随着对该病研究的深入,结合一线接诊和多年来从事传染病防治的经历,目前认为:(1)确诊患者的治疗是重点任务。(2)疑似患者的排查已经到关键时刻。(3)有流行病史、症状轻微、影像学改变,但核酸检测阴性人群,或可疑感染者或轻症感染者的存在成为可能,不容忽视,此类人群作为传染源的可能性必须引起足够的重视[10],对于当前疫情的控制尤为关键。
此外,也有一些建议供大家参考:(1)坚持“中西医并重”的卫生工作方针,新冠肺炎的防治工作也不能例外,大力倡导中西医有机结合[11],所有患者在应用西药时,第一时间要应用中医药治疗,依据辨证论治基本原则,尽量做到“一人一方”或者“一地一方”。(2)可适当延长密切接触者或者可疑人员的医学观察期,以防最长时间的发病者。(3)对于治疗,在内服中药的同时,要注重中医外治法的重要作用,如香薰、鼻部给药、穴位贴敷、灌肠疗法等。(4)一定要注意精神和运动调摄,“恬惔虚无,精神内守”,做到情志条畅,适当加强室内运动调养。(5)对已经治愈的患者要加强随诊,注意疾病之后的“瘥后防复”,另外注意经验总结和后遗症的防治,第六版诊疗方案对于出院后注意事项做出了更明确具体的要求[12]。
(河北省中医医院耿立梅教授指导患者救治,河北医科大学孔令玉博士在文献整理中提供帮助,特此致谢!)
利益冲突:所有作者声明无利益冲突
作者贡献声明
陈杰勇:设计研究方案,实施研究过程,中医理论阐述,论文撰写; 苏义:分析试验数据,论文核校;陈丽茹:参与研究过程,论文修改
