胰岛素泵连续皮下输注与常规小剂量静脉连续输注治疗糖尿病酮症酸中毒患者高血糖的临床效果分析
2019-12-11孙春莲
孙春莲


[摘要] 目的 探讨对糖尿病酮症酸中毒患者分别选择胰岛素泵连续皮下输注以及常规小剂量静脉连续输注方法完成治疗后对其高血糖产生的影响。 方法 选择该院2017年6月—2019年1月收治的140例糖尿病酮症酸中毒患者作为实验对象;数字奇偶法分组后探究每组治疗方案;比照组(70例):选择常规小剂量静脉连续输注方法展开;实验组(70例):选择胰岛素泵连续皮下输注方法展开;最终对比两组治疗效果。结果 实验组糖尿病酮症酸中毒患者胰岛素平均用量少于比照组明显,血酮体转阴时间、血糖达标时间以及尿酮体转阴时间均短于比照组明显,差异有统计学意义(P<0.05);治疗前后,实验组糖尿病酮症酸中毒患者空腹血糖水平同比照组比较差异无统计学意义(P>0.05);实验组糖尿病酮症酸中毒患者低血糖发生率(1.43%)低于比照组(14.29%)明显,差异有统计学意义(P<0.05)。 结论 糖尿病酮症酸中毒患者于临床完成胰岛素泵连续皮下输注治疗后,同常规小剂量静脉连续输注方法比较,对于胰岛素平均用量减少,血酮体转阴时间、血糖达标时间、尿酮体转阴时间缩短以及低血糖发生率的降低,效果显著,最终对于糖尿病酮症酸中毒患者康复进程的缩短,奠定基础。
[关键词] 胰岛素泵连续皮下输注;常规小剂量静脉连续输注;糖尿病酮症酸中毒;临床效果
[中图分类号] R587.1 [文献标识码] A [文章编号] 1672-4062(2019)10(a)-0178-02
糖尿病酮症酸中毒作为发病率具有显著特点的急性代谢紊乱并发症之一,于疾病出现以及病情变化两方面均呈现出快速性特点,并且在发病状态下,患者通常呈现出较重的病情,未经及时治疗后,患者会呈现出昏迷以及死亡的现象。临床针对酮症酸中毒患者在予以纠正期间,主要选择短效胰岛素展开常规小剂量静脉连续输注治疗,但是获得综合糖尿病酮症酸中毒治疗效果仍然有待提高[1]。该次研究2017年6月—2019年1月将针对70例糖尿病酮症酸中毒患者探究胰岛素泵连续皮下输注方法应用可行性,以对酮症酸中毒患者康复状态的全面提升,显著促进,报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的140例糖尿病酮症酸中毒患者作为实验对象;数字奇偶法分组后探究每组治疗方案;比照组(70例):男32例,女38例;年龄分布范围为40~85岁,平均年龄为(53.25±2.79)歲;糖尿病病程分布范围为2~10年,平均病程为(7.52±1.49)年;患者平均体重为(51.13±4.05)kg。实验组:(70例):男33例,女37例;年龄分布范围为42~89岁,平均年龄为(53.29±2.82)岁;糖尿病病程分布范围为3~12年,平均病程为(7.59±1.53)年;患者平均体重为(51.19±4.09)kg。纳入标准:①患者年龄分布范围为40~89岁;②均具有完整临床资料;③知情同意书签署;④伦理委员会批准。排除标准:①选择激素以及抗风湿等系列药物进行治疗;②表现出休克、肿瘤以及循环衰竭的现象;观察对比两组糖尿病酮症酸中毒患者的性别、年龄、病程,结果差异无统计学意义(P>0.05),具有可比性。
1.2 方法
收治的糖尿病酮症酸中毒患者经过分组并准备治疗期间,需要首先完成静脉通路建立,并且做好及时补液工作;比照组准备胰岛素药物展开治疗,用药形式为常规小剂量静脉连续输注,期间控制0.1U/(kg·h)速率。实验组:用药形式为胰岛素泵连续皮下输注治疗,期间控制0.5~1.0 U/(kg·h)速率[2]。通过对患者具体情况进行观察,合理进行泵入速度以及用量的调整。如果患者呈现出血钠升高、血钾量显著减少以及水电解紊乱等系列病症,则需要合理展开酸碱平衡、电解质失调纠正治疗。就两组患者生命体征进行持续观察,如果观察患者血糖水平<13.9 mmol/L,则选择葡糖糖液(5%)+胰岛素液对患者展开混合滴注治疗[3]。
1.3 观察指标
观察对比两组糖尿病酮症酸中毒患者的胰岛素平均用量、血酮体转阴时间、血糖达标时间、尿酮体转阴时间、空腹血糖水平、低血糖发生率。
1.4 统计方法
对于两组糖尿病酮症酸中毒患者治疗结果,采用SPSS 21.0统计学软件展开数据分析,计量资料(胰岛素平均用量、血酮体转阴时间、血糖达标时间、尿酮体转阴时间、空腹血糖水平)、计数资料(低血糖发生率)各以(x±s)、[n(%)]表示,各行t检验、χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 胰岛素平均用量、血酮体转阴时间、血糖达标时间、尿酮体转阴时间对比
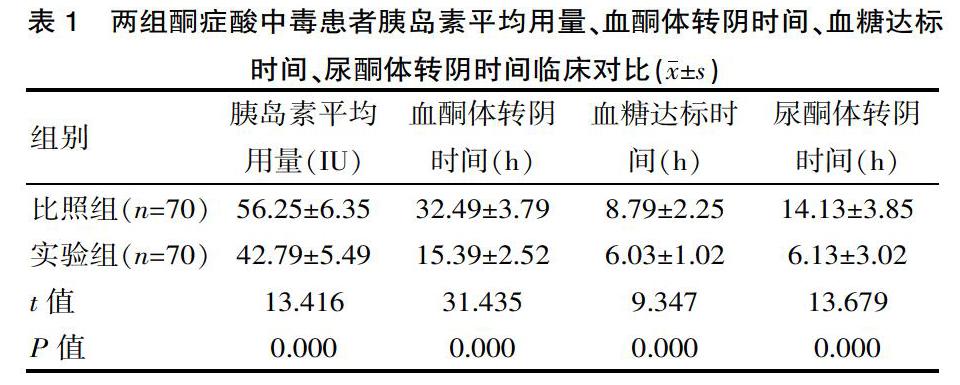
实验组糖尿病酮症酸中毒患者胰岛素平均用量少于比照组明显,血酮体转阴时间、血糖达标时间以及尿酮体转阴时间均短于比照组明显,差异有统计学意义(P<0.05),见表1。
2.2 空腹血糖水平对比
治疗前后,实验组糖尿病酮症酸中毒患者空腹血糖水平同比照组比较差异无统计学意义(P>0.05),见表2。
2.3 低血糖发生率对比
实验组糖尿病酮症酸中毒患者低血糖发生率(1.43%)低于比照组(14.29%)明显,差异有统计学意义(P<0.05),见表3。
3 讨论
糖尿病酮症酸中毒作为发病率具有显著特点的糖尿病急症之一,就其机制进行分析,患者体内胰岛素分泌量表现出一定程度缺乏现象后,使得细胞对葡萄糖进行利用以及分解的生物学功能呈现出显著降低,从而使得患者血糖表达水平呈现出一定程度的提升。因为患者表现出机体能量缺乏的现象,从而导致细胞分解速度呈现出显著加快,导致尿酮水平以及血酮水平均呈现出一定程度的提升,最终使得患者呈现出代谢性酸中毒的现象[4]。
