中心静脉血氧饱和度与剖宫产产后出血的相关性及辅助诊断价值
2019-08-24张慧明许慧廖文彦
张慧明,许慧,廖文彦△
2017 年美国妇产科医师学会(American College of Obstetricians and Gynecologists,ACOG)将产后出血(postpartum hemorrhage,PPH)重新定义为分娩后的24 h内累计出血量≥1 000 mL,或出血后伴有低血容量的临床表现[1],但对阴道分娩出血量>500 mL的患者仍然主张积极治疗。目前,国内外指南均以出血量作为诊断PPH的金标准和指导临床治疗的决策性指标[2-3],推荐的出血量评估方法有容积法、称重法等,但上述方法在实际临床工作中仍不尽人意。容积法可能存在羊水等的干扰,称重法实际工作中繁琐且不便于实时诊断。因此,寻找敏感的诊断指标对于PPH患者的及时处理干预仍有重要的临床意义。本研究拟以失血量为“金标准”,探讨中心静脉血氧饱和度(central venous oxygen saturation,ScvO2)与PPH 出血量的相关性及ScvO2对PPH 的辅助诊断价值。
1 对象与方法
1.1 研究对象 前瞻性纳入2017年1月1日—2017年12月31 日于南华大学附属第一医院产科择期行剖宫产手术的患者,经术前谈话告知后自愿参与本项研究并签署知情同意书。纳入标准:既往无心脏、肺部或其他严重基础疾病史;术前血红蛋白(Hb)>80 g/L。排除标准:有深静脉置管禁忌证患者;术前已开始输血并持续至术中的患者;拒绝参与本项研究的患者。最终纳入研究对象30例。患者年龄20~43岁,孕产次≥3次者28例;凶险性前置胎盘27例,高龄初产合并巨大儿1例,妊娠合并血小板减少2例;全麻2例,腰硬联合神经阻滞麻醉28 例;失血量≥1 000 mL 的PPH 患者12 例,<1 000 mL者18例。
1.2 方法
1.2.1 术前准备 所有患者均按剖宫产手术规范常规进行术前准备:(1)接心电监护常规监测心率、血压、经皮血氧饱和度(SpO2),留置尿管监测尿量。(2)所有患者均于术前经锁骨下静脉或颈内静脉留置中心静脉置管,备血、完善术前相关检查与准备。
1.2.2 观察指标 麻醉满意后,采集中心静脉血行血气分析,记录患者血细胞比容(HCT)、Hb、ScvO2值作为术前基线指标。术中出血以负压吸引器及无菌纱布收集,负压吸引器内血液以容积法计算出血量,无菌纱布内血液以称重法计算出血量,由专人实时追踪失血量并采集中心静脉血行血气分析。若患者术中未输血,记录关腹后HCT、Hb、ScvO2值及累计失血量作为失血后指标。若患者术中需输血,则记录输血前HCT、Hb、ScvO2值及输血前累计失血量作为失血后指标,以排除输血对相关指标的影响。根据患者术前基线指标与失血后指标分别计算患者失血前后HCT差值(ΔHCT=失血后HCT-失血前HCT)、Hb 差值(ΔHb=失血后Hb-失血前Hb)、ScvO2差值(ΔScvO2=失血后ScvO2-失血前ScvO2)。
1.3 统计学方法 采用SPSS 18.0 统计软件进行数据分析。计量数据以均数±标准差(±s)表示,连续变量使用配对t检验进行组内比较;变量相关性采用Pearson相关分析;以受试者工作特征(ROC)曲线分析ΔHCT、ΔHb、ΔScvO2对PPH的诊断价值及最佳诊断界值,以曲线下面积(AUC)及其95%可信区间(95%CI)表示,以P<0.05为差异有统计学意义。
2 结果
2.1 失血前后HCT、Hb、ScvO2指标的比较 失血前后患者Hb、HCT 比较差异无统计学意义(P>0.05)。失血后ScvO2较失血前降低(P<0.05)。见表1。
Tab.1 Comparison of HCT,Hb and ScvO2 in patients before and after hemorrhage表1 患者失血前后HCT、Hb、ScvO2比较 (n=30,±s)
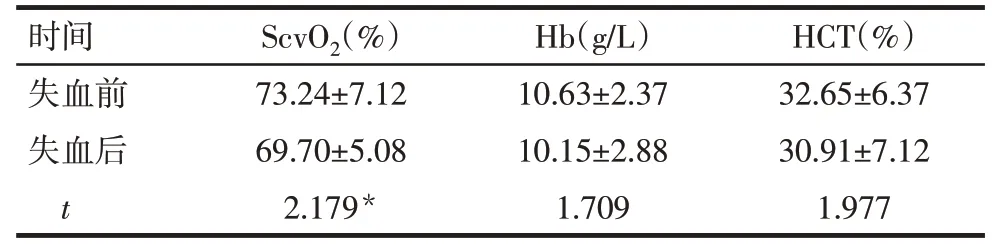
Tab.1 Comparison of HCT,Hb and ScvO2 in patients before and after hemorrhage表1 患者失血前后HCT、Hb、ScvO2比较 (n=30,±s)
*P<0.05
时间ScvO2(%)Hb(g/L)HCT(%)失血前失血后t 73.24±7.12 69.70±5.08 2.179*10.63±2.37 10.15±2.88 1.709 32.65±6.37 30.91±7.12 1.977
2.2 ΔHCT、ΔHb、ΔScvO2与失血量的相关性分析 ΔHCT、ΔHb 与失血量无线性相关性(r分别为-0.129 和-0.172,均P>0.05)。ΔScvO2与失血量呈负相关(r=-0.817,P<0.001)。
2.3 ΔHb、ΔHCT、ΔScvO2对PPH 的诊断价值 ROC曲线分析显示,ΔHb 和ΔHCT 对PPH 的诊断价值不高,ΔScvO2对PPH 的诊断价值有意义。以ΔScvO2为-6.90 为诊断界点时,其对PPH 的诊断效能最高,敏感度为66.7%,特异度为94.4%,见图1、表2。
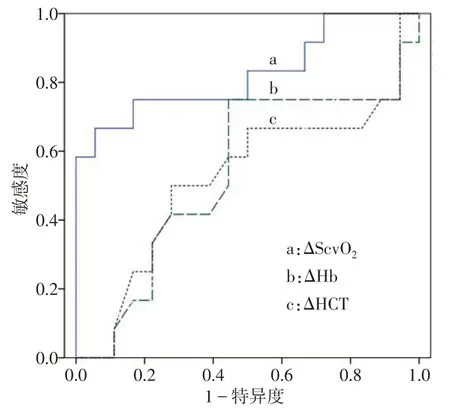
Fig.1 ROC curves of ΔHb,ΔHCT and ΔScvO2 in the diagnosis of PPH图1 ΔHb、ΔHCT、ΔScvO2诊断PPH的ROC曲线
3 讨论
3.1 ScvO2与PPH 的病理生理学联系 ScvO2是经中心静脉置管后取得的上腔静脉血氧饱和度,能及时、准确地反映机体氧供与氧耗之间的平衡状态,是反映机体组织氧代谢状态的敏感生理学指标,广泛应用于临床危重患者的监测。国外学者将ScvO2作为呼吸机辅助通气患者脱机的敏感预测指标[4]。更有学者推荐ScvO2作为失血性休克及神经重症患者启动输血的生理学指标[5-6]。从病理生理学角度,PPH 可导致与失血性休克类似的病理生理学改变,是因产后失血、红细胞丢失、组织有效灌注不足,造成组织氧输送不足而导致机体组织缺氧。因此,理论上监测机体氧代谢相关指标能更早发现PPH患者的病理生理紊乱。与HCT、Hb 相比,ScvO2更接近PPH的病理生理学本质。
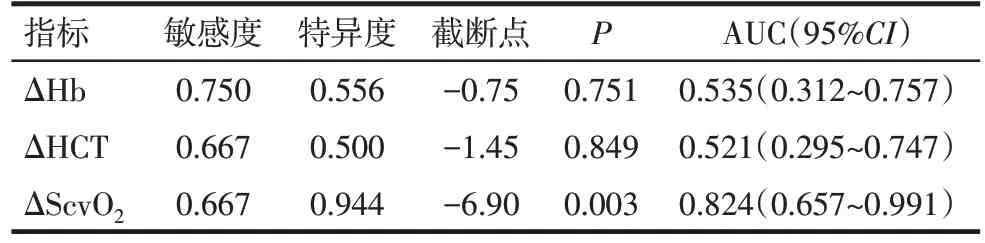
Tab.2 ROC curves ofΔHb,ΔHCT andΔScvO2 in the diagnosis of PPH表2 ΔHb、ΔHCT、ΔScvO2ROC曲线对PPH的诊断价值
3.2 ScvO2与PPH 失血量的相关性及辅助诊断价值 目前,国内外指南对PPH 患者的诊断均建议临床医师根据患者的估计失血量、生命体征变化、Hb水平三个方面综合分析来决定[2-3],但以上指标均存在局限性。估计失血量的常用方法有容积法和称重法,但临床工作中仍不尽人意。生命体征变化方面,国外早期研究发现,健康妇女在失血量达到30%时才会出现收缩压下降,在出血早期可以出现一个血流动力学稳定的假象[7]。也有研究表明,血压与失血量无相关性[8]。因此,对于休克患者,血压不是一个敏感的诊断指标,尤其是孕产期特殊的病理生理变化,通过生命体征来评估孕产妇失血量的变化或失血性休克更为复杂[9]。笔者前期研究也发现,心率、平均动脉压等生命体征的变化难以早期甄别PPH 患者[10]。就Hb 水平而言,国外学者发现,产后出血患者早期Hb 水平无明显下降,Hb 水平下降常常存在滞后性,可能是因为出血早期血液浓缩导致[11]。因此,在临床工作中对剖宫产产妇出血量的准确估算并不容易,尤其是根据失血量评估处于PPH 诊断临界点的患者,临床医师难以准确判断何时应该积极启动输血等干预措施,根据主观的临床经验或Hb 值来决定是否进行输血往往会导致部分患者临床输血启动延迟,而对另一部分患者来说又可能导致不必要的输血,浪费临床血液资源,增加输血风险[12]。因此,早期准确评估PPH 患者失血量对其早期诊断及后续处理有重要的临床意义。鉴于PPH导致机体氧代谢的改变,理论上ScvO2能较上述指标更及时准确地发现PPH 患者的病理生理学变化。
本研究中,患者ΔHb、ΔHCT 与失血量无线性相关性,与前期学者研究结果一致[11],表明Hb 与HCT不是PPH 失血的早期敏感预警指标,推测其可能与患者出血早期血液Hb下降延迟、血液浓缩等因素有关。ΔScvO2与失血量呈负相关,以ΔScvO2值-6.90为诊断界点时,其对PPH诊断的敏感度为66.7%,特异度为94.4%,提示ΔScvO2能及时、敏感地反映出PPH 失血量的变化,可以作为PPH 患者辅助诊断的敏感指标。
综上所述,ΔScvO2与PPH 患者失血量呈负相关,能敏感、准确地反映PPH 患者失血量的变化,可以作为PPH患者失血量评估及早期辅助诊断的敏感指标。临床工作中,对高危PPH 孕产妇进行深静脉置管创伤相对较小,操作方便,通过监测ScvO2的变化情况,可以及时、准确地早期辅助诊断PPH,指导对PPH患者进行及早干预。鉴于本研究中样本量偏小,其对PPH 患者的临床诊断价值仍有待于进一步大样本深入研究。
