腹腔镜下卵巢打孔术配合克罗米芬、人绒毛膜促性腺激素对多囊卵巢综合征所致不孕症的临床效果
2019-05-21贾小林
贾小林, 李 娜
(1. 陕西省府谷县中医医院 妇产科, 陕西 府谷, 719499;2. 延安大学附属医院 产科, 陕西 延安, 716000)
多囊卵巢综合征(PCOS)是内分泌失调所致的综合征,育龄期女性患病率为5%~10%, 该病在不孕女性中占21%, 在无排卵性不孕人群中占75%[1-2]。该病患者主要有多毛、痤疮、肥胖、闭经或月经稀发、不孕等表现,远期可出现血脂异常、肥胖、胰岛素抵抗等,导致患者发生子宫内膜癌、乳腺癌、心血管疾病、高血压、糖尿病的概率明显升高[3-4]。目前, PCOS所致不孕还无统一的治疗方法,多遵循综合化、个性化的治疗原则[5]。克罗米芬(CC)为治疗该病的常用药物,可促使患者排卵、妊娠,但单独应用该药的疗效还有待提高[6-7]。人绒毛膜促性腺激素(HCG)在辅助生殖技术中逐渐得到应用。腹腔镜下卵巢打孔术是PCOS所致不孕的二线治疗方案,可以改善患者预后[8]。近年来,本科对部分PCOS所致不孕症患者实施腹腔镜下卵巢打孔术联合CC、HCG的综合治疗方案,取得了明显效果,现报告如下。
1 资料与方法
1.1 一般资料
选取本科2014年8月—2017年8月收治的68例PCOS所致不孕症患者,均明确诊断[9], 且符合下述条件: ① 存在肥胖、多毛、闭经或月经稀发、不孕等表现; ② 黄体生成素与卵泡刺激素的比值为2及以上,同时有睾酮水平升高表现,或睾酮水平正常; ③ 经B超检查,单侧卵巢卵泡数量为10个及以上,卵泡直径均不超过8 mm, 在包膜下方呈车轮状排列; ④ 伴侣生殖能力正常。排除合并甲状腺疾病、垂体疾病、肾上腺疾病患者; 排除其他原因(如免疫因素、输卵管阻塞等)造成的不孕症患者。将患者按照随机数字表法分为2组,每组34例。对照组患者年龄22~39岁,平均(27.84±2.03)岁; 不孕时间2~11年,平均(3.45±1.28)年。观察组患者年龄22~38岁,平均(27.91±2.14)岁; 不孕时间2~13年,平均(3.50±1.31)年。2组基本资料比较无显著差异(P>0.05), 具有可比性。
1.2 方法
对照组行腹腔镜下卵巢打孔术与HCG治疗: 常规术前准备,行全身麻醉,协助患者采取仰卧位,在脐部做11 mm长的切口,以气腹针穿刺构建气腹。将10 mm Trocar置入脐部,送入腹腔镜,在下腹部两侧放置5 mm Trocar作手术操作孔,将肠管排开,促使盆腔器官充分暴露,对卵巢、输卵管、子宫情况逐一探查,经宫颈管将美蓝液灌注其中,查看双侧输卵管通畅与否。对囊泡型或硬化型卵巢患者,固定卵巢,以单极电凝于卵面囊泡突起处打孔,注意将卵巢门避开,确保卵巢获得充足血液供应。每侧卵巢各打孔4~6个,孔的直径与深度均为2~4 mm, 待流出黄色卵泡液之后,卵巢体积明显缩小,此时需将电凝时间缩短。术中注入生理盐水对卵巢冲洗,防止热损伤,采集少量卵巢组织送至病理室检查。若出血较多,采取3-0薇乔线行缝合止血。若患者有盆腔粘连输卵管远端梗阻,实施输卵管造口术和粘连分解术。在手术完成之前,以美蓝液测试输卵管是否通畅。手术后以生理盐水对盆腔冲洗。术后常规用抗生素,共3 d, 防止感染。术后以阴道B超、尿促黄体生成激素(LH)峰、基础体温等指标来对卵泡发育、排卵情况进行监测,共监测3个周期,在卵泡直径为20 mm及以上时,给予HCG(生产厂家: 丽珠集团丽珠制药厂; 批准文号: 国药准字H44020674) 5 000 IU肌肉注射,指导患者在围排卵期同房。
观察组行腹腔镜下卵巢打孔术配合CC、HCG治疗: 在对照组治疗基础上,于撤退性出血的第5天起,每日给予CC(生产厂家: 上海衡山药业有限公司; 批准文号: 国药准字H31021107) 100 mg, 口服, 1次/d, 连续用药5 d。
1.3 观察指标
比较2组患者治疗前后LH、卵泡雌激素(FSH)、雌二醇(E2)、睾酮(T)水平。比较治疗周期内2组患者排卵情况。随访1年,统计2组妊娠情况。观察2组药物不良反应发生情况。
1.4 统计学分析
2 结 果
治疗前, 2组LH、FSH、T、E2比较,差异无统计学意义(P>0.05); 治疗后,观察组LH、T、E2均显著优于对照组(P<0.05), 而2组FSH无显著差异(P>0.05)。见表1。治疗周期内,观察组排卵率显著高于对照组(P<0.05)。治疗后随访,观察组1年内妊娠率显著高于对照组(P<0.05), 见表2。对照组无不良反应发生。观察组发生1例胃痛, 1例小腹疼痛,不良反应发生率5.58%。2组不良反应发生率无显著差异(P>0.05)。观察组患者对不良反应均可耐受,均未中途停止治疗。
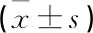
表1 2组治疗前后血清性激素水平比较
LH: 促黄体生成激素; FSH: 卵泡雌激素; E2: 雌二醇; T: 睾酮。与对照组比较, *P<0.05。

表2 2组排卵情况及妊娠情况比较[n(%)]
与对照组比较, *P<0.05。
3 讨 论
PCOS患者主要有功能性高雄激素血症表现,患者持续不排卵是导致不孕症的一个重要原因[10-11]。多数PCOS患者应用克罗米芬治疗时可取得理想效果,但部分患者的性腺调节轴功能存在异常, 15%PCOS所致不孕症患者在应用克罗米芬治疗后仍不能排卵[12], 治疗难度较大。近年来,手术与促排卵药物结合的治疗方法在PCOS所致不孕症患者中逐渐得到重视[13]。
既往PCOS所致不孕症的手术方式主要是经腹卵巢楔形切除术,通过将双侧卵巢组织以楔形方式各切除1/3, 进而促使机体雄激素水平降低,提高排卵率与妊娠率,但这一术式是开腹手术,会给机体造成较大创伤[14-15]。腹腔镜下卵巢打孔术是PCOS所致不孕症现阶段最常用的手术治疗方式,其可将形成雄激素的卵巢卵泡膜细胞破坏,对雄激素浓度较高的卵泡液发挥引流效果,促使血雄激素水平明显降低,一方面可促使机体外周组织内的雄激素芳香转变成雌酮的底物浓度降低,重建下丘脑、垂体反馈机制,促使各项激素逐渐恢复到正常水平; 另一方面,可将高雄激素状态给卵泡发育、卵巢颗粒细胞功能造成的抑制及局限作用解除[16], 促使卵泡正常发育,进而促使卵巢正常的排卵功能得以恢复。在PCOS所致不孕症治疗中,腹腔镜下卵巢打孔术具有损伤轻、粘连少、流产率低、疗效高、患者恢复快等优势,患者即使短期内有生育打算,也可采用这一方法进行治疗。
克罗米芬是PCOS所致不孕症的有效治疗药物,同时具有抗雌激素作用及雌激素作用,是诱发排卵的一线治疗药物,目前在月经不调、无排卵性不孕患者中均有应用。克罗米芬可对下丘脑-垂体-卵巢发挥作用,竞争性地结合雌激素受体,将内源性雌激素负反馈作用阻断,调节FSH与LH的关系,同时还可对卵巢直接发挥作用,合成黄体激素,促使FSH分泌增加,使卵泡逐渐发育成熟,提高促性腺激素释放量,从而促进排卵,促进卵巢甾体激素的合成。研究[17]显示, PCOS所致不孕症患者中, 63%~95%的患者经克罗米芬治疗后可排卵。虽然克罗米芬能够对PCOS所致不孕症发挥良好治疗效果,然而仍有一部分患者会对这一药物产生抵抗,因此我科在应用这一药物的同时,还尝试辅助应用其他药物。HCG是自孕妇尿液内提取获得的激素物质,其生物活性与LH类似,给予HCG一次注射,即可形成自然周期排卵之前LH峰值20倍的效果,故而其可发挥与LH类似的作用,促进机体排卵。将克罗米芬和HCG联合应用,能够预防过度黄体化,为卵泡破裂排卵创造良好条件,同时对于机体胰岛素抵抗、高雄激素状态有更优良的改善作用[18]。
内分泌紊乱是导致PCOS所致不孕症发病的重要原因,如FSH的持续低水平对卵巢小卵泡发育有促进作用,但无法刺激优势卵泡生成,长此以往还会造成卵巢多囊性改变。LH水平升高可对卵巢膜细胞、间质造成刺激,导致雄激素过度,对卵泡成熟有阻碍作用,引发障碍性排卵,造成不孕症。T为血液循环过程中的重要雄激素, PCOS患者游离睾酮、总睾酮水平比实验室的正常参考值要高,主要是游离T异常造成。高T水平可抑制FSH诱导下的芳香化酶活性,阻碍LH受体形成,抑制优势卵泡发育,造成卵泡选择障碍。雌二醇过高同样是引发不孕症的重要原因。
本研究结果显示,观察组LH、E2、T等指标均显著优于对照组(P<0.05), 表明观察组加用克罗米芬治疗能够促使患者性激素水平得到明显改善,而这是患者病情减轻的重要体现。观察组治疗期间排卵率91.18%, 1年内妊娠率58.82%, 分别显著高于对照组的58.82%、32.35%(P<0.05), 这对减轻患者心理压力有重要帮助。在用药安全性方面,对照组未见不良反应,观察组不良反应发生率5.58%, 2组不良反应发生率无显著差异(P>0.05),说明观察组所用药物安全性较高,不易引发不良反应,患者可按照计划完成治疗。
综上所述,腹腔镜下卵巢打孔术配合CC、HCG对PCOS所致不孕症有显著的治疗效果,可改善性激素水平,提高排卵率及妊娠率,用药安全可靠。
