肾旋位法后腹腔镜肾部分切除术治疗肾下极肿瘤
2019-05-09刘美平余志海
余 昆 刘美平 余志海 代 宏 汤 玮 王 胜 徐 勤
(重庆三峡中心医院 重庆医科大学附属三峡医院泌尿外科,重庆 404000)
肾癌是泌尿系常见肿瘤之一,对于T1期肾肿瘤行腹腔镜肾部分切除术(laparoscopic partial nephrectomy,LPN) 与腹腔镜根治性肾切除术(laparoscopic radical nephrectomy,LRN)具有相同的远期疗效[1],且LPN保留了正常的肾组织,因此,目前学术界已将LPN推荐为T1a期肾肿瘤的标准术式[2],因为其不仅可完整切除肿瘤,而且还可以减少甚至抑制慢性肾病的发生与发展。至于T1b期肿瘤,如果肿瘤直径不是很大(如5 cm左右),肿瘤位置不是很特殊(如肾门部除外),肿瘤浸润肾脏程度不是很深等情况下,也广泛推荐LPN。LPN主要有经腹腔和后腹腔2个路径,后腹腔路径具有腹腔脏器干扰小、肾蒂血管易于控制、术后肠道功能恢复快等优点,但操作空间狭小,解剖标志缺乏,位于肾下极肿瘤手术难度大。肾下极肿瘤由于位置的特殊性,常规LPN缝合难度大、热缺血时间较长、术后残肾功能恢复不甚满意。旋位法即在肾周脂肪层与肾脏之间完全游离肾脏后适当旋转肾脏,将下极肿瘤旋转至中上极,切除缝合结束后及时复位肾脏,不仅为手术操作的便利性创造机会,而且缩短热缺血时间,优化术后残肾功能的恢复。本研究回顾性比较旋位法LPN与常规LPN治疗T1期肾下极肿瘤的疗效与安全性,报道如下。
1 临床资料与方法
1.1 一般资料
所有患者均无临床主观症状,均因其他疾病(如高血压、糖尿病、慢性胃炎、妇科疾病、泌尿系结石术后随访等)经门诊或体检中心行腹部彩超发现肾脏可疑占位而就诊。2014年3月~2017年1月20例肾下极肿瘤作为旋位法组,2010年9月~2014年2月26例肾下极肿瘤作为常规组。2组一般资料比较无统计学差异(P>0.05),见表1。
R.E.N.A.L.肾脏肿瘤评分系统[3]:①R即Radius,指肿瘤大小,≤4 cm(1分)、4~7 cm(2分)、≥7 cm(3分);②E即Exophytic,指肿瘤的外凸率,≥50%(1分)、<50%(2分)、完全内生性(3分);③N即Nearness,指肿瘤的最深处与肾窦及集合系统的关系,≥7 mm(1分)、4~7 mm(2分)、≤4 mm(3分);④A即Anterior,指肿瘤位于肾脏的腹侧或背侧,不以分数确定,分别以A(腹侧)、P(背侧)、X(位置既不前也不后的肿瘤)来表示;⑤L即Location,指肿瘤与肾上下极的关系,完全位于肾上极或下极(1分)、大部分位于肾上极或下极(2分)、50%以上穿过肾上极或下极(3分);⑥分别对R.E.N.A.L每一变量进行量化评分后,每组得分按照首字母缩写的顺序相加得到总分。
病例选择标准:①肾脏增强CTA或MRI确诊肾脏肿瘤并明显突出于肾脏表面且均未侵及肾集合系统、周围淋巴结、肾脏血管等,按照美国癌症联合委员会(AJCC)肾癌TNM肿瘤分期均为T1N0M0;②肿瘤直径<5 cm、R.E.N.A.L评分4~7分;③健侧肾脏良好;④不合并严重心、肺、脑、血液系统疾病等手术禁忌。
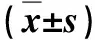
表1 2组患者一般资料比较
*偏态分布,用M(P25,P75)表示
1.2 方法
1.2.1 肾旋位法LPN 全身麻醉,取90°健侧卧位,摇高腰桥。按常规腹膜后腔镜途径选择穿刺点A、B、C:A点位于腋后线肋缘下1 cm处,B点位于腋前线肋缘下2 cm处,C点为髂嵴上2 cm处。A点切开皮肤,长弯血管钳钝性分离肌层和腰背筋膜,示指进入触及肋骨内侧面,然后进入后腹腔并分离后腹膜及其周围脂肪组织,置入腹膜后扩张器,充气700~800 ml,保留3 min后取出。再分别于B、C点穿刺,所有穿刺孔均置入10 mm trocar。缝合密闭切口,置入腹腔镜,接CO2气腹机,维持气腹压力12~15 mm Hg。术中清晰辨认腹膜返折、肾周筋膜及腰大肌等解剖结构,靠近腹膜返折切开肾周筋膜,上方达肾上极,下方超过肾下极2~3 cm,寻找并游离输尿管,为进一步游离肾脏做准备。沿腰大肌游离肾脏时找到肾动、静脉后,结合术前CTA以及术中情况仔细评测有无副肾动脉、肿瘤供应动脉等情况,若副肾动脉存在则同时阻断之,若存在肿瘤供应动脉仅需阻断该血管即可,无须阻断肾动脉。逐层分离周围组织,若操作空间过小,可缓慢旋转肾脏,边旋转边游离;上极内旋45°~90°,将下极肿瘤旋转至中上极,以便手术操作(图1),但术中要及时观察肾脏血管情况,避免血管撕裂。经肾脏旋转后,肿瘤得以充分暴露,用哈巴狗钳阻断肾动脉,并记录阻断时间,距肿瘤5~10 mm处用剪刀完整切除肿瘤及其周围组织。选用双向倒刺可吸收线行肾脏缝合,当存在肾盂、肾盏裂口时,可直接由一侧肾脏表面进针,连续缝合肾盂、肾盏裂口之后无须打结,直接再由对侧肾脏表面出针,继续连续缝合肾脏创面,创缘对合收紧拉线,待缝合完毕,线头末端直接以Hem-o-lok夹闭,停止阻断并检查创面有无出血。肾脏复位固定,手术完毕后,2-0可吸收线将之前残留于肾脏表面的脂肪组织与周围组织固定,恢复肾脏解剖位置。

图1 旋位法将右肾下极肿瘤旋转至中上极 A. CTU右肾肿瘤冠状位成像;B.CTU右肾肿瘤矢状位成像;C.CTA右肾肿瘤血管成像;D.腔镜下清除肾周脂肪后见右肾下极凸起于肾脏表面的肿瘤;E.逆时针旋转约15°;F.逆时针旋转约90°
1.2.2 常规LPN 全麻,取健侧卧位,升高腰桥。后腹腔的气腹制备、trocar置入方法和位置同肾旋位法LPN。常规清理腹膜后脂肪,打开侧锥筋膜,于腰大肌前方用超声刀锐性分离肾门,观察动脉搏动位置,游离并打开血管鞘,直角钳游离肾动脉1~2 cm备阻断,打开肾周脂肪囊,暴露下极肿瘤所处部位周围的肾脏,准备长度适合的双向倒刺可吸收线后,无创血管夹阻断肾动脉并开始计时。剪刀距离肿瘤约0.5 cm处将肿瘤剪下,双向倒刺可吸收线连续全层式缝合创面的皮髓质,线头末端直接以Hem-o-lok夹闭代替打结,缝合满意后去除“Bulldog”血管夹并结束计时,降低气腹压力,确认肾脏创面无活动性出血。肿瘤装入标本袋后取出,腹膜后腔常规留置F20抗返折引流管1根,关闭皮肤切口。
1.3 观察指标
术前后肾小球滤过率(glomerular firtration rate,GFR),手术时间(从置入trocar到缝合皮肤切口止),热缺血时间(从哈巴狗钳阻断肾动脉到去除为止),术中出血量(吸引器容量-冲洗量+每张医用纱布10 ml初步估算),术后拔除引流管时间(引流管内引流量<10 ml/d拔除),术后住院时间(患者全身状况恢复满意,切口拆线即可出院)等。术后常规随访,包括血肌酐、超声、肾核素扫描及上腹部增强CT等。
1.4 统计学分析
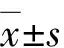
2 结果
2组手术时间、术中出血量、术后引流管拔除时间、术后住院时间差异无显著性(P>0.05),旋位法组热缺血时间较常规组明显缩短(P=0.000),见表2。2组均无输血,术后均无大出血、漏尿、感染等并发症发生。旋位法组术后病理:透明细胞癌19例,嫌色细胞癌1例;常规组术后病理:透明细胞癌21例,乳头状细胞癌4例,嫌色细胞癌1例。术后3个月复查肾显像+GFR,2组患肾功能与术前比较均有下降(P=0.000),但旋位法组患肾功能明显优于常规组(P=0.000),见表3,提示旋位法组术后患肾功能的可逆性恢复更快。所有患者随访3个月~5年,中位随访时间38.7月,总肾功能正常,未见肿瘤复发。
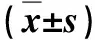
表2 2组术中、术后指标比较
*偏态分布,用M(P25,P75)表示

表3 手术前后患肾GFR的测定 ml/min
*偏态分布,用M(P25,P75)表示
3 讨论
旋位法是指在肾周脂肪层与肾脏之间完全游离肾脏后适当旋转肾脏,根据肿瘤位置选择肾脏旋转的方向,若肿瘤位于上极或者肾门,可行下极内旋45°~90°,切除缝合结束后及时复位肾脏;若肿瘤位于下极,则上极内旋45°~90°,将下极肿瘤旋转至中上极,从而为手术操作的便利性创造机会,但术中要密切观察肾脏血管情况,避免医源性肾蒂损伤。林春华等[4]首次报道使用旋位法行肾部分切除术。本研究2组手术时间、术中出血量、术后拔除引流管时间、术后住院时间差异无显著性(P>0.05),但肾旋转技术可明显缩短热缺血时间并减轻对患肾功能的影响,提示腹腔镜下肾脏旋位后,下极的肿瘤被暴露于良好的位置,便于术者于腹腔镜下切除与缝合,从而降低手术操作难度,缩短热缺血的时间,尽可能多地保留术侧残余肾功能。
近年来,随着CT等影像技术在临床上的推广,诊断为早期小肾癌(≤4 cm)的患者越来越多[5]。肾脏部分切除术在有效控制肿瘤的同时保留患侧肾脏,延长了患者的生存时间,提高患者的生活质量,因此,被广泛用于治疗患侧肾脏功能正常的小肾癌。LPN有经腹腔和经腹膜后2种路径[6],采用哪种路径主要根据患者的身体状况、术者的习惯、肿瘤的位置和大小等因素。国外泌尿外科医师多采用经腹腔路径,优点是有较大的操作空间,能够更好的角度处理肾前部肿瘤,欧美指南[2,7]推荐经腹腔路径是因为欧美人群普遍较胖,腹膜后脂肪多,中国人普遍脂肪少,因此,国内医师多采用经腹膜后路径,此路径便于游离肾蒂血管及其分支,且对腹腔脏器无干扰。对于老年人可避免腹腔脏器粘连导致肠梗阻,对于年轻患者腹膜后途径更加美观,经腹腔路径术后留有明显的腹部瘢痕。最近一项meta分析显示腹膜后手术时间及住院时间更短[8]。但经腹膜后路径操作空间相对狭小,手术难度大,尤其是对于特殊位置的肿瘤。
肾脏血运非常丰富,且与大血管关系密切,肾部分切除术时出血较多,因此,LPN术中往往需要阻断肾动脉以减少肾实质出血,保证术野清晰,从而能精确地完成肿瘤切除,并保证切缘阴性,同时完成肾实质的缝合修复,但由此造成的肾脏热缺血损伤是术后肾功能下降的主要因素之一。以往的大多数研究[9]认为热缺血时间>30 min可导致不可逆性肾功能损害,Thompson等[10]指出虽然肾部分切除术后总的肾小球滤过率无明显变化,但热缺血时间>25 min则发生不可逆性损害。蔡启亮等[11]通过临床对比研究后认为肾脏热缺血时间<20 min,在此时间段内所引发的缺血-再灌注肾损伤是暂时和可逆的。因此,不管如何调整热缺血时间的临界值,在夹闭肾蒂血管后都必须争分夺秒[12]。旋位法组平均热缺血时间为18.6 min,低于报道的25.9 min[13]、23.1 min[14]、21.0 min[15]。2组患者术后3个月随访患肾GFR均较术前下降,旋位法组患肾GFR中位数38.68 ml/min(36.97,39.73 ml/min),明显高于常规组32.45 ml/min(31.97,33.22 ml/min)(Z=-5.762,P=0.000),2组肿瘤大小和分期、R.E.N.A.L评分、手术时间以及术中出血量等均无统计学差异(P>0.05),进一步说明旋位法行后腹腔镜下肾部分切除术缩短热缺血时间,从而降低缺血-再灌注肾损伤的程度。
保证切缘阴性是保留肾单位手术(nephron-sparing surgery,NSS)治疗有效的基本原则[11]。若切除过多, 在引起有效肾单位减少的同时又增加了手术的破坏性和操作的难度, 可引起漏尿、出血量增多和缝合的困难;若切除范围过少, 手术医生和患者又担心肿瘤的残余, 可能会引发肿瘤的破裂和肿瘤的复发。传统观点认为手术应切除肿瘤周围1~2 cm正常肾组织,目前有研究证实切除肿瘤周围0.5 cm正常肾组织也能有效预防肿瘤复发[13]。但无论如何,旋位法使肿瘤充分暴露,切除更加容易,有利于完整切除肿瘤。
LPN后残余肾脏的功能主要依赖以下3点[16]:术前的肾脏功能状况、术后的残余肾单位数量及热缺血时间。旋位法使更多的肾单位保留及热缺血时间缩短,从而使术后肾脏功能恢复更好,预后也较好。但是术中要密切观察肾脏血管情况,避免肾蒂血管撕裂,切除肿瘤和肾脏创面缝合完毕后需要及时复位肾脏,同时为防止肾下垂,复位后的肾脏需用2-0可吸收线固定于腰大肌上。
本研究亦存在一些不足之处:首先,本研究是回顾性研究,例数较少,随访时间较短,需要更大样本量及更长时间的随访评估肾功能的变化;第二,患肾术后肾功能的损害可能被对侧健康肾的功能代偿所掩盖,血肌酐和GFR不能很好地评价术侧肾功能损害确切程度;第三,虽然旋位法组均由同一术者完成,但常规组为早期开展的LPN,相较于后期施行的旋转法LPN,术者的熟练掌握程度势必会对肾部分切除效果有很大影响,2组间存在一定的偏倚。
综上所述,适当旋转肾脏有利于暴露肿瘤位置,降低手术难度,缩短肾血管阻断时间,减轻手术相关性肾损伤,减少围手术期大出血等并发症的发生。在后腹腔镜下保留肾单位手术中应用肾旋位技术处理肾下极肿瘤的方法安全可靠,值得临床上推广应用。
