结直肠内镜黏膜下剥离术后出血的危险因素分析
2019-04-01于红刚李素琴朱晓芸
李 夏,于红刚,李素琴,朱晓芸
(武汉大学人民医院消化内科,武汉 430060)
结直肠癌是临床常见的肿瘤,在世界上最常见癌症中排名第三,占全球死亡的第四位,切除已知结直肠病变可以降低结直肠癌的发生率和病死率[1-2]。内镜下切除治疗是预防和治疗结直肠癌的一种安全有效的方法,包括内镜黏膜切除术(endoscopic mucosal resection,EMR)和内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)。EMR适用于治疗小结直肠病变,但对于直径>20 mm的病灶,使用EMR对病症进行完整切除有一定困难,从而导致不能确定病变病理分期且存在较高复发风险[3]。为解决EMR操作的局限性,ESD应运而生。ESD是在内镜黏膜切除术的基础上发展起来的已经成熟的内镜技术,可以完整切除对于内镜黏膜切除来说直径过大或具有更高癌症风险的病变[4]。
由于结直肠肠壁薄、管道迂曲,导致结直肠ESD的操作较胃部更为复杂,需要内镜师在进行ESD时更加注意且技术精湛。即便如此,结直肠更易发生与ESD手术相关的并发症[5-7]。术后迟发性出血是其主要的并发症之一,虽然随着电凝止血术及止血夹止血术的出现,其发生率越来越低,但由于其后果较为严重,仍是一个不可忽视的问题[8-9]。本研究主要分析结直肠病变ESD术后迟发性出血的危险因素,为临床防治提供参考依据。
1 资料与方法
1.1一般资料 收集2016年6月至2018年10月在武汉大学人民医院消化内科行ESD术治疗的340例单个结直肠病变切除患者的临床病例、内镜及病理资料。纳入标准:资料齐全;年龄≥18岁;患有结直肠病变,且在武汉大学人民医院行ESD治疗。排除因ESD术中、术后穿孔及术中大出血转外科手术治疗的患者。
1.2观察指标 统计患者性别(男/女),年龄(≥60岁/<60岁),合并症(高血压、高血脂、糖尿病、服用抗血栓形成药、血吸虫感染病史),病变位置(直肠、结肠、盲肠),病理性质(良性病变、低级别上皮内瘤变、高级别上皮内瘤变或癌变),切除标本直径(<3 cm/≥ 3cm)和深度(≤2 mm/>2 mm),术中明显出血(有/无)、抬举征(阴性或阳性)、完全剥离病灶(有/无),术中使用止血夹数量(≤2个/>2个),以及手术至术后出血时间。
1.3统计学方法 采用SPSS 22.0统计软件进行数据分析,非正态分布的计量资料以中位数(四分位间距)[M(P25,P75)]表示,计数资料比较采用χ2检验。多因素分析采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结 果
2.1ESD术后迟发性出血情况 340例进行ESD治疗的结直肠病变患者中,共出现21例(6.17%)术后迟发性出血,其中2例发生2次术后迟发性出血,接受了二次肠镜下止血手术才止血成功,其余患者均接受1次肠镜下止血治疗就止血成功。本研究中患者从手术结束到出现迟发性出血的时间为1~7 d,平均3(2,4) d,其中19例患者于术后5 d内出现迟发性出血。
2.2ESD术后迟发性出血的单因素分析 不同性别、年龄、合并症、是否使用抗血栓形成药、病变位置、病理性质、是否完全剥离病灶、切除直径和深度、止血夹个数的迟发性出血发生率比较差异无统计学意义(P>0.05),而术中明显出血的迟发性出血发生率高于无术中明显出血患者,术中抬举征阴性迟发性出血发生率高于阳性征患者(P<0.05)。见表1。
2.3ESD术后迟发性出血的危险因素Logistic回归分析 将单因素分析有意义的指标纳入多因素分析,多因素Logistic回归分析结果显示,术中明显出血、抬举征阴性是结直肠病变ESD术后迟发性出血的危险因素(P<0.05),见表2。
3 讨 论
近年来,ESD治疗由于不受病变位置及大小的限制,引起日本及西方国家越来越多的关注。多项关于ESD疗效的研究表明,ESD患者的整体切除率和治愈切除率均高于EMR,局部复发率低于EMR[10-11]。因此,ESD能够切除有癌变风险的结直肠病变。与EMR相似,术后出血是与ESD相关的主要并发症之一。结直肠ESD术后出血率变化很大,为0.5%~9.6%[11-12]。本研究中ESD术后出血的发生率为6.17%,与上述研究相符。尽管有荟萃分析显示结直肠ESD后的术后出血率低于结直肠EMR,但ESD患者术后出血可能会导致大出血,危及患者生命,故需要进行结直肠ESD术后出血的危险因素分析[13]。
本研究21例ESD术后迟发性出血的患者中有19例迟发性出血发生在5 d内,表明大多数迟发性出血发生在术后5 d内。林洁和戴海峰[14]研究中,患者迟发性出血发生的时间均在术后4 d内,本研究与上述研究相符。结直肠肠壁受损后一般10~15 d可大致恢复正常,但ESD治疗后不建议住院10~15 d,住院时间过长,不仅加重患者的经济负担,也浪费医疗资源。本研究显示术后前5 d内易发生迟发性出血,建议住院观察5~7 d后出院。
本研究对单病灶切除ESD术后迟发性出血的相关因素分析,结果显示患者性别、年龄、合并症、是否使用抗血栓形成药等方面差异无统计学意义,说明只要术前控制好合并症、合理停用抗血栓形成药能够避免这些因素对ESD术后迟发性出血的影响。
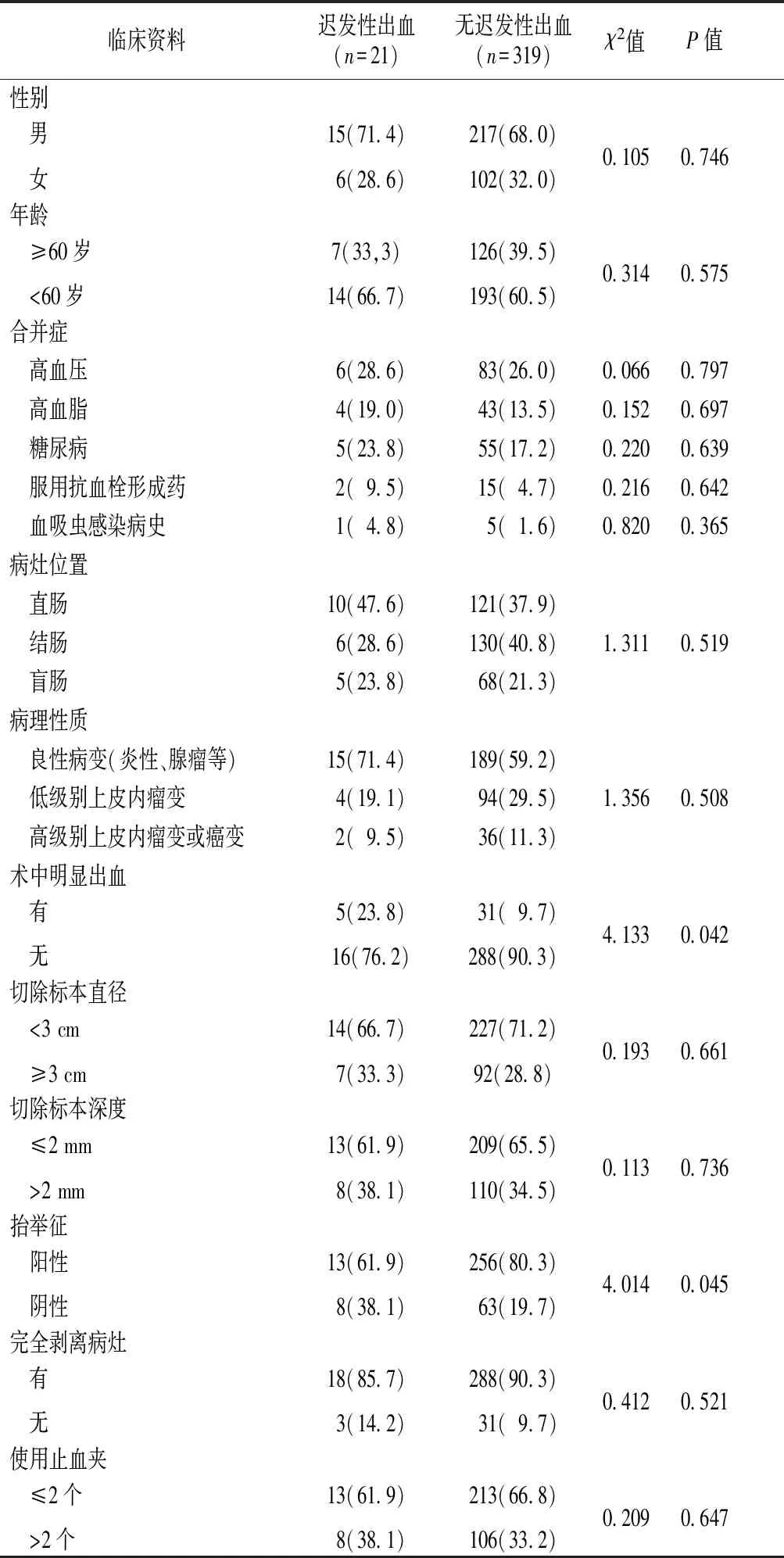
表1 结直肠病变切除的ESD术后迟发性出血的单因素分析 [例(%)]
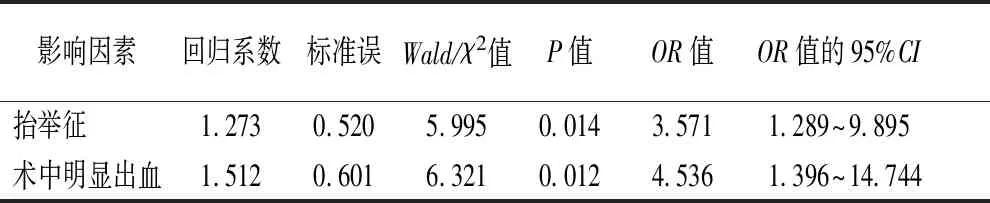
表2 结直肠ESD术后迟发性出血的多因素Logistic分析
抬举征阴性=1,抬举征阳性=0;术中明显出血=1,术中无明显出血=0
Arimoto等[15]研究发现术前持续使用单一抗血小板药物不会增加结肠镜黏膜下切除术后迟发性出血的风险,本研究与上述研究相符。
本研究中在病变性质、是否完全剥离病灶、切除标本直径和深度等方面对ESD术后迟发性出血的相关因素进行分析,结果差异无统计学意义,与林洁和戴海峰[14]研究结果相符。但有学者认为结果病变直径>5 cm是结直肠ESD术后迟发性出血的独立危险因素,然而更多的学者研究结直肠ESD术后迟发性出血危险因素发现在病变大小上差异无统计学意义[16-18]。目前医学上对于病变位置是否与结直肠ESD术后迟发性出血相关尚无定论。一部分学者认为直肠病变是结直肠ESD术后迟发性出血的独立危险因素,且病变越接近肛门越易出血[19-20]。直肠有来自直肠上动脉、直肠下动脉、骶中动脉、肛管动脉的丰富血供。丰富的血管可能增加ESD术中动脉出血以及溃疡愈合期间ESD术后延迟出血发生的风险。粪便的长期停留会导致排便时压力大,易出现血管破裂出血[21]。另有学者研究发现右半结肠是结直肠ESD术后迟发性出血的独立危险因素[22-23]。右半结肠ESD术后创面不仅受未完全吸收的胆汁和消化酶的影响,且肠壁菲薄,易发生断裂面血管破裂出血。还有学者认为病变位置与ESD术后迟发性出血无显著相关[24]。
本研究多因素Logistic回归分析显示,术中明显出血、抬举征阴性易导致患者术后迟发性出血。Higashiyama等[25]研究发现胃ESD术中出血控制不佳会增加ESD术后出血的风险,认为ESD术后迟发性出血可能是ESD术中不能立即观察到溃疡底部时的暴露血管以及不能使用止血钳进行早期凝血所致。研究表明,ESD术中3次或更多次动脉出血是ESD术后迟发性出血的独立危险因素[26]。Youk等[27]研究发现黏膜下层重度纤维化是导致结直肠ESD术后出血的独立危险因素。研究表明[28-29],术中出血、抬举征阴性的主要原因是黏膜下注射量不足、黏膜纤维化,肿瘤浸润至黏膜下层和固有肌层肌束向黏膜层生长等,使黏膜不能充分隆起,因此ESD治疗时,操作者需注射足量的液体,使病灶充分隆起,完全暴露病灶,以便完整切除病灶。术中出血时使用止血夹止血一定程度上也可以预防术后迟发性出血。Ogiyama等[30]研究发现预防性黏膜缺损夹闭术可降低结直肠术后迟发性出血的风险。上述研究表明,止血夹的使用可以降低结直肠术后迟发性出血的风险。本研究对止血夹使用个数与结直肠术后迟发性出血进行研究,结果显示止血个数方面差异无统计学意义,说明ESD治疗时应该根据创面出血情况适量的使用止血夹止血。
综上所述,结直肠隆起性病变ESD术后应至少观察5 d,术中明显出血、抬举征阴性是结直肠隆起性病变ESD术后迟发性出血的危险因素,这些可能有助于指导临床医师对结直肠ESD术后患者的治疗。但本研究仍有许多不足之处,由于本研究为小样本单中心试验,可能存在其他的危险因素尚未发现,需进行大样本多中心试验对结果进一步验证。
