血清幽门螺杆菌抗体联合胃蛋白酶原检测与 OLGA/OLGIM胃炎评价标准在胃癌前病变 风险评估中的相关性研究*
2019-03-28王霄腾冀子中
王霄腾 吕 宾 冀子中
嘉兴市第一医院消化内科1(314000) 浙江中医药大学附属第一医院消化内科2
背景:血清胃蛋白酶原(PGs)作为评估胃黏膜萎缩的指标,可反映胃黏膜功能和形态学状态。OLGA/OLGIM是一种结合胃黏膜萎缩/肠化生程度和范围的胃炎分类方法,已逐步被接受并应用于胃癌筛查。目的:分析血清幽门螺杆菌(Hp)抗体联合PGs检测(ABC法)与组织学OLGA/OLGIM胃炎评价标准的相关性,评价PGs检测在胃癌前病变风险评估中的价值。方法:纳入2017年1月—2018年1月因上消化道症状在嘉兴市第一医院行胃镜检查的患者331例,分别采用血清学ABC法和组织学OLGA/OLGIM胃炎评价标准进行分组,比较不同OLGA/OLGIM组间Hp感染率、PGⅠ、PGⅡ水平和PGⅠ/PGⅡ比值(PGR)的差异,分析OLGA/OLGIM胃炎评价标准与ABC法的相关性。结果:OLGA/OLGIM分组中,stage-0组Hp感染率明显低于其他四组,stage-Ⅳ组则明显高于其他四组(P<0.05),PGR随分组等级升高逐渐降低(P<0.05);OLGA分组中,PGⅠ亦随分组等级的升高呈降低趋势(P<0.05)。Gamma系数分析显示OLGA/OLGIM胃炎评价标准与ABC法之间存在较强的相关性(G=0.589, P<0.05; G=0.440, P<0.05)。结论:血清学ABC法与组织学OLGA/OLGIM胃炎评价标准在胃癌前病变风险评估方面存在密切联系。血清PGs检测在我国可用于胃癌前病变筛查,为后续是否需作胃镜精查提供依据。
Risk Assessment
胃癌的预后与分期密切相关,早期胃癌术后5年生存率大于95%,而进展期胃癌则通常小于30%[1]。因此,对高危人群定期进行个体化胃癌风险筛查评估是胃癌预防工作的重点。我国2012年制订的《中国慢性胃炎共识意见》指出,对于存在慢性萎缩性胃炎,尤其是伴有中重度肠化生或上皮内瘤变的患者,应对病灶进行定期内镜监测和随访[2],即“胃黏膜定标活检”。国际胃炎萎缩工作小组提出的慢性胃炎分级分期评估系统(operative link on gastritis assessment, OLGA)和慢性胃炎肠化生分级分期评估系统(operative link on gastritis intestinal metaplasia, OLGIM)将胃炎萎缩和肠化生程度与范围相结合,能较好地预测癌变风险,近年已逐步为人们所认知和接受[3]。
血清胃蛋白酶原(pepsinogens, PGs)的测定简单、迅速,联合检测血清胃泌素17(gastrin 17, G17)与PGⅠ、PGⅡ,并计算PG Ⅰ/PGⅡ比值(pepsinogen ratio, PGR),有助于判断胃黏膜有无萎缩。血清学“ABC法”最早由日本Miki[4]提出,系通过联合检测血清幽门螺杆菌(Helicobacterpylori, Hp)IgG抗体与PGs水平进行大规模胃癌筛查,根据检测结果将被筛查人群按胃癌发生风险大小逐级分层(A、B、C、D四组),从而提高早期胃癌检出率。关于PG阳性的定义,国外通常将PGⅠ≤70 μg/L且PGR≤3.0作为萎缩性胃炎的诊断界值和胃癌高危人群筛查标准[5];我国胃癌高发区筛查建议采用PGⅠ≤70 μg/L且PGR≤7.0的标准[6],但目前尚缺乏大样本随访数据佐证。本研究通过分析血清学ABC法与组织学OLGA/OLGIM胃炎评价标准的相关性,评价PGs检测在胃癌前病变风险评估中的价值。
对象与方法
一、病例来源
连续纳入2017年1月—2018年1月因上消化道症状在嘉兴市第一医院行胃镜检查并自愿加入研究的患者。排除标准:①胃镜检查前1个月内服用过H2受体拮抗剂、质子泵抑制剂等抑酸药,胃镜检查前1周内服用过胃黏膜保护剂;②Hp根除史、本次内镜检查发现消化性溃疡、病理检查确诊胃癌;③胃或十二指肠手术史;④一级亲属肿瘤病史、慢性肝病等。研究方案经嘉兴市第一医院伦理委员会审核批准,入组患者均签署知情同意书。
二、胃镜检查和病理诊断
行胃镜检查时于固定位置取5块活组织(胃窦小弯、胃窦大弯、胃角、胃体小弯、胃体大弯各1块),4%甲醛固定,石蜡包埋、切片,HE染色,由病理科医师根据新悉尼系统进行诊断[7]。萎缩根据严重程度分为轻、中、重度:轻度为固有腺体数减少不超过原有腺体的1/3;中度为固有腺体数减少介于原有腺体的1/3~2/3之间;重度为固有腺体数减少超过2/3,仅残留少数腺体,甚至完全消失[7]。
三、血清学检测
受检者空腹抽取静脉血5 mL,分离血清,立即检测或置于-80 ℃保存待测。使用芬兰Biohit公司的GastroPanel血清胃功能检测试剂盒,以ELISA法定量检测血清G17、PGⅠ、PGⅡ水平。血清Hp IgG抗体采用新加坡MP生物医学亚太私人有限公司的Hp IgG抗体检测试剂盒进行定性分析。
四、ABC法和OLGA/OLGIM胃炎评价标准分组和比较
入组患者根据血清学检测结果按ABC法分为四组:A组,Hp和PG均阴性;B组,Hp阳性且PG阴性;C组,Hp和PG均阳性;D组,Hp阴性且PG阳性。PG阳性定义为PGⅠ≤70 μg/L且PGR≤7.0。同时根据组织学萎缩/肠化生部位和程度,按OLGA/OLGIM胃炎评价标准分为五组(stage-0~Ⅳ)。比较不同OLGA/OLGIM分组患者的血清学检测结果,分析组织学OLGA/OLGIM胃炎评价标准与血清学ABC法在胃癌前病变风险评估中的相关性。
五、统计学分析
结 果
一、一般资料
共331例患者纳入研究,其中男性140例,女性191例,平均年龄(53.1±11.8)岁,平均体质指数(BMI)(23.4±4.9) kg/m2;非萎缩性胃炎177例,萎缩性胃炎154例。患者饮酒情况:不饮酒78例(23.6%),目前饮酒111例(33.5%),曾饮酒142例(42.9%);吸烟情况:不吸烟198例(59.8%),目前吸烟45例(13.6%),曾吸烟88例(26.6%)。
血清学ABC法分组:A组214例(64.7%),B组106例(32.0%),C组4例(1.2%),D组7例(2.1%)。
组织学OLGA分组:stage-0组177例,stage-Ⅰ组82例,stage-Ⅱ组49例,stage-Ⅲ组16例,stage-Ⅳ组7例;stage-0组年龄明显小于其他四组(P=0.000)(表1)。OLGIM分组:stage-0组172例,stage-Ⅰ组81例,stage-Ⅱ组47例,stage-Ⅲ组19例,stage-Ⅳ组12例;stage-0组年龄明显小于其他四组(P=0.000)(表2)。
二、不同OLGA/OLGIM分组患者Hp感染率比较
OLGA分组中,stage-0、Ⅰ、Ⅱ、Ⅲ、Ⅳ组Hp感染率分别为33.9%、53.7%、51.0%、56.2%和71.4%,各组间总体差异有统计学意义,其中stage-0组明显低于其他四组,stage-Ⅳ组则明显高于其他四组(χ2=13.42,P=0.006)(表1)。
OLGIM分组中,stage-0、Ⅰ、Ⅱ、Ⅲ、Ⅳ组Hp感染率分别为33.1%、50.6%、55.3%、57.9%和66.7%,各组间总体差异有统计学意义,其中stage-0组明显低于其他四组,stage-Ⅳ组则明显高于其他四组(χ2=16.09,P=0.003)(表2)。
三、不同OLGA/OLGIM分组患者胃分泌功能比较
OLGA分组中,PGⅠ水平和PGR随分组等级升高呈降低趋势(F=2.127,P=0.041;F=4.350,P=0.002),stage-Ⅲ、Ⅳ组降低尤为明显;各组间PGⅡ水平差异无统计学意义(F=1.426,P=0.099)(表1)。
OLGIM分组中,PGR随分组等级升高逐渐降低(F=3.207,P=0.013),stage-Ⅲ、Ⅳ组降低尤为明显;各组间PG Ⅰ、PG Ⅱ 水平差异无统计学意义(F=0.689,P=0.782;F=1.715,P=0.074)(表2)。
四、组织学OLGA/OLGIM胃炎评价标准与血清学ABC法的相关性
分析显示,组织学OLGA/OLGIM胃炎评价标准与血清学ABC法之间存在较强的相关性(G=0.589,P=0.007;G=0.440,P=0.024),ABC法分类C、D组患者更多地集中分布于OLGA/OLGIM胃炎评价标准高等级组中(P<0.05;P<0.05)(表3)。
讨 论
胃癌的发生、发展是一个多步骤、渐进的过程,尽管萎缩性胃炎、肠化生等胃癌前病变与胃癌的发生存在密切联系,但最终进展为胃癌的只是少数患者[4]。因此,有针对性地筛选出胃癌高风险人群进行动态随访观察,成为早期发现胃癌的重要手段。
胃镜检查并获得病理学依据是评估胃癌前病变风险的最佳选择。近年提出的OLGA/OLGIM胃炎评价标准通过对胃炎萎缩/肠化生程度和范围进行综合评估,能起到较好的预测作用,高等级分期(Ⅲ、Ⅳ期)的患者通常意味着更高的胃癌发生风险,需接受内镜和病理随访[8-9]。然而,我国胃癌高风险人群基数大,在如此庞大的人群中开展胃癌长期随访有一定难度。同时,胃镜作为一项侵入性检查,患者的接受度和耐受性亦普遍不高。因此,建立血清学检测方法,实现对胃癌前病变风险的无创性评估有着重要的现实意义。
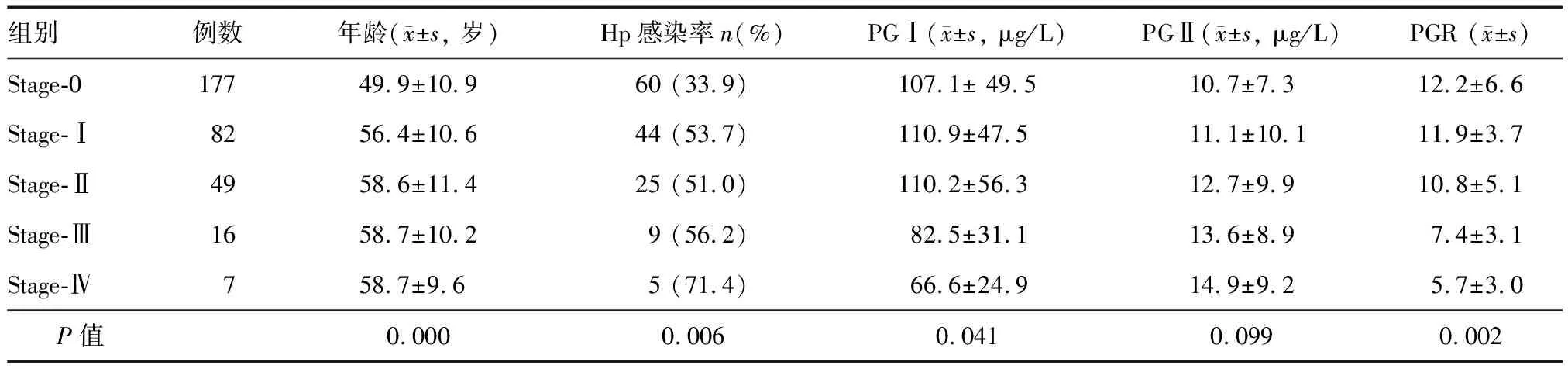
表1 不同OLGA分组Hp感染率和血清PGⅠ、PGⅡ、PGR比较
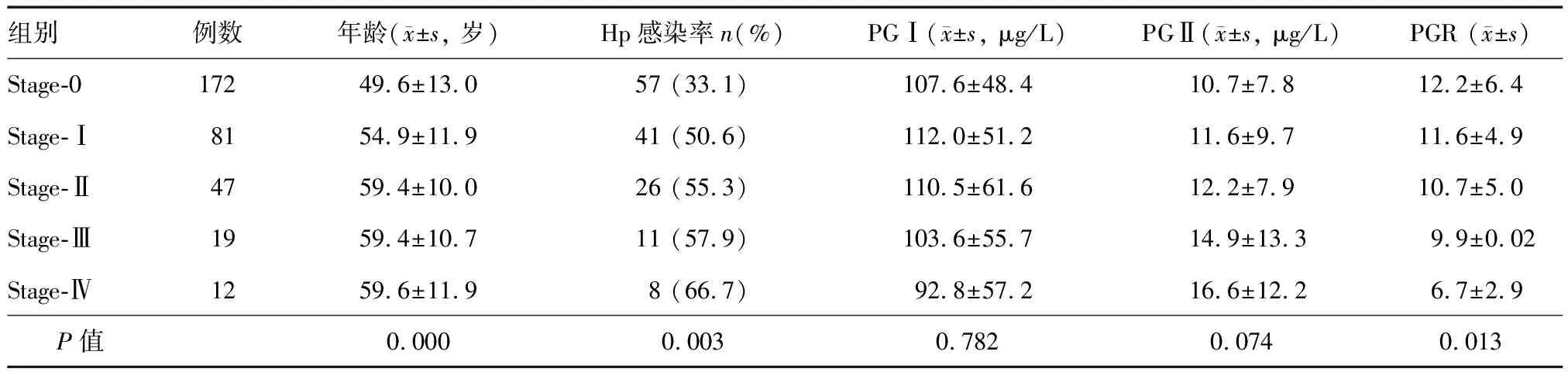
表2 不同OLGIM分组Hp感染率和血清PGⅠ、PGⅡ、PGR比较
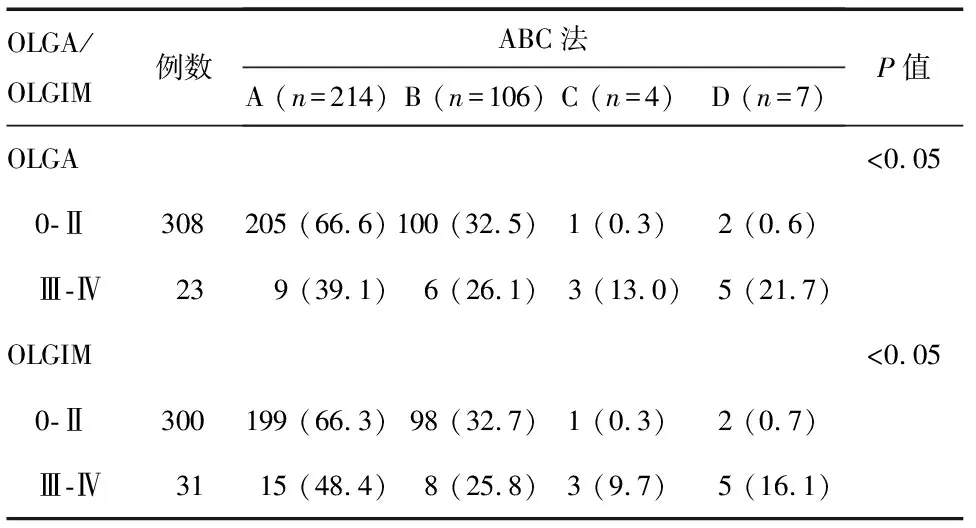
表3 组织学OLGA/OLGIM胃炎评价标准与血清学ABC法的相关性 n(%)
PGs是胃蛋白酶的无活性前体,可分为PGⅠ和PGⅡ两个不同生化特征和免疫原性的亚群。PGⅠ主要由胃底腺主细胞和颈黏液细胞分泌,PGⅡ除上述细胞外,还能由贲门腺、胃窦幽门腺颈黏液细胞以及十二指肠上段分泌,两者水平的变化可反映胃黏膜功能和形态学状态,有胃黏膜“血清学活检”之称。将血清PGs与Hp抗体检测相结合的ABC法,通过对受检人群进行风险分层,可提高评估准确性,进而评价胃癌发生风险。目前国内对PG阳性用于胃癌初筛的界值设定并不统一[10-11],虽有建议在胃癌高发区采用PGⅠ≤70 μg/L且PGR≤7.0的标准[6],但缺乏大样本随访数据佐证。
本课题组前期研究[12]发现,ABC法在我国临床胃癌筛查中有一定应用价值,PG阳性患者有更高的胃癌发生风险。在此基础上,本研究侧重于分析血清PGs水平和ABC法与组织学OLGA/OLGIM胃炎评价标准之间的关系,以期明确血清PGs检测在胃癌前病变风险评估中的价值。
Hp感染作为一个重要的胃癌相关危险因素,已为人们所熟知。持续Hp感染可引起胃黏膜长期慢性炎症反应,进而发生胃黏膜萎缩、肠化生。本研究分析显示,随着OLGA/OLGIM分期等级的升高,胃炎患者Hp感染率呈升高趋势。事实上,当胃黏膜发生萎缩、肠化生时,由于胃内环境的改变,Hp感染检出率可能会呈现下降趋势[8,13]。本研究中stage-Ⅳ组Hp感染率反而最高可能与研究类型不同有关。得出上述结论的研究为前瞻性队列研究,而本研究为回顾性横断面研究,首先着眼于不同萎缩/肠化生程度人群,再分析其Hp感染率,因此无法呈现Hp感染率随胃黏膜状态动态变化的趋势。此外,Hp IgG抗体并不能反映Hp实时感染状态(Hp IgG于Hp消除后6个月方降低至消失),亦可能影响研究结果。高OLGA/OLGIM等级组样本量较小所致的统计学误差也是导致研究结果差异的可能原因之一。该结果也从侧面体现了持续Hp感染与胃黏膜萎缩、肠化生之间的密切联系[13],提示了对高危人群进行Hp根除治疗在早期胃癌预防中的必要性。
在胃黏膜萎缩、肠化生进程中,血清PGⅠ水平持续下降,而PGⅡ因可由不同部位腺体和化生的幽门腺分泌,其血清水平通常下降不明显,因而表现为PGR明显降低[14]。本研究中血清 PGⅠ水平和PGR随着OLGA分期等级的升高呈降低趋势,高等级组(stage-Ⅲ、Ⅳ组)降低尤为明显。OLGA胃炎评价标准反映的是胃黏膜萎缩程度和范围的变化,高等级组中的患者通常萎缩程度更重,相应地,PGⅠ水平和PGR下降明显,与既往研究结果类似。而在反映肠化生程度的OLGIM胃炎评价标准中,随着分期等级的升高,仅PGR显著下降。OLGIM分组与OLGA分组在PGs水平上的差异可能主要与分组人群的个体差异有关。此外,PGⅠ水平与胃体萎缩程度密切相关,因此OLGA分组比OLGIM分组更能体现萎缩程度的差异。
鉴于OLGA/OLGIM分组与血清PGs水平之间的联系,本研究进一步评价了同样用于评估胃癌发生风险的血清学ABC法与组织学OLGA/OLGIM胃炎评价标准之间的相关性。分析发现两者间存在较强的相关性,ABC法分类C、D组患者更多地集中分布于OLGA/OLGIM胃炎评价标准高等级组中。这一结果表明,血清学ABC法在胃癌前病变风险评估中,有着与组织学评价标准相似的特异性和准确性。本研究为首次对胃癌前病变筛查工作中血清学分类方法与组织学分类方法间的相关性进行探讨。事实上,血清PGs检测已被广泛认可和接受,并被纳入到多个国家的胃癌和癌前病变筛查工作中。本研究结果有助于理解PGs检测作为“血清学活检”在胃癌前病变筛查中的重要作用,并为我国早期胃癌筛查策略的制订提供依据。本研究的不足之处主要在于样本量较小,且个体在地域环境、生活习惯、饮食结构等方面的差异可能影响结果的稳定性。本研究纳入的均为因上消化道症状行胃镜检查者,与胃癌普查人群存在差异,研究结果应用于早期胃癌筛查工作前尚需进一步验证。
综上所述,本研究探讨了血清PGs检测与组织学OLGA/OLGIM胃炎评价标准之间的联系,并通过分析血清学ABC法与组织学OLGA/OLGIM胃炎评价标准在胃癌前病变风险评估中的相关性,肯定了血清学检查的应用价值。由于纳入人群特征的差异,本研究结果可能更适用于有上消化道症状者的胃癌筛查。可以肯定的是,无论是对于胃癌筛查人群还是需长期随访监测的高危人群,血清学检查都有助于评估胃癌前病变发生风险,为后续是否需作胃镜精查提供依据。在越来越强调胃癌早期发现、早期诊断的当下,血清学与组织学相互配合,实现对胃癌前病变风险的评估和管理,并制订符合我国国情和胃癌流行病学特征的早期胃癌筛查流程,将是今后的工作重点。无症状人群和存在上消化道症状的人群在胃癌筛查方面可能存在的差异,需今后开展更多大样本、多中心、高质量的临床研究加以明确。
