膝骨关节炎患者膝关节功能、本体感觉、屈伸肌群肌力、BMI变化及意义
2018-09-26吴祖贵许学猛刘文刚赵传喜吴淮
吴祖贵,许学猛,刘文刚,赵传喜,吴淮
(1广州中医药大学,广州510405;2广东省第二中医院)
膝骨关节炎(KOA)是老年人群膝关节疼痛和功能受限的主要原因[1]。KOA患者常伴有膝关节不稳、本体感觉下降、肌力降低以及关节功能障碍等[2]。本体感觉下降、肌力降低等均与膝关节功能直接相关,超重和肥胖会导致肌肉力量和膝关节本体感觉的显著下降,而本体感觉减退会进一步影响股四头肌肌力,导致膝关节功能的下降[3,4]。目前国内外对影响KOA发生的因素研究较多,但对于联合分析各影响因素之间的相关性研究较少。本研究观察了KOA患者膝关节功能、本体感觉、屈伸肌群肌力及BMI变化,现分析各因素之间的相关性,旨在为KOA发生机制的研究提供参考依据。
1 资料与方法
1.1 临床资料 选取2017年11月~2018年3月广东省第二中医院收治的KOA患者60例作为观察组,其中男16例、女44例,年龄(61.63±8.53)岁,身高(158.12±6.25)cm,体质量(63.81±3.05)kg,KOA部位:左膝18例,右膝42例。均符合1995年美国风湿病学会修定的KOA诊断标准:①近1个月内反复膝关节疼痛;②X线片(站立或负重位)示关节间隙狭窄、软骨下骨硬化和(或)囊性变、关节缘骨赘形成;③关节液(至少2次)清亮、黏稠,WBC<2 000个/mL;④年龄≥40岁;⑤晨僵≤30 min;⑥活动时有骨摩擦感(音)。符合①+②或①+③+⑤+⑥或①+④+⑤+⑥即可诊断为KOA。纳入标准:①符合美国风湿病学会修订的KOA诊断标准;②年龄40~75岁;③疼痛视觉模拟评分(VAS)≥3分。排除标准:①有中风病史;②既往有下肢手术史;③合并严重高血压、心脏病等疾病;④测试前1周内膝关节接受过治疗;⑤不能正常步行;⑥合并精神病或者认知功能障碍;⑦合并肢体残疾、平衡功能障碍、髋关节或踝关节疾病等。选取同期体检健康志愿者60例作为对照组,男14例、女46例,年龄(60.79±7.64)岁,身高(162.15±6.49)cm,体质量(58.49±3.15)kg。两组性别构成比、年龄具有可比性。本研究通过医院医学伦理委员会审核,患者及其家属均知情同意。
1.2 相关指标观察
1.2.1 膝关节功能 采用国际公认的西大略湖麦克马斯特大学OA指数(WOMAC)评分评价膝关节功能。WOMAC评分分为疼痛、僵硬和关节功能三个部分,疼痛部分包括5个项目共计20分,僵硬部分包括2个项目共计8分,关节功能部分包括17个项目共计68分,三部分总计96分。WOMAC评分越低表示膝关节功能越好。
1.2.2 膝关节本体感觉 采用本体感觉定量测试系统(Pro-kin 254P型,意大利Tecnobody公司),选取多轴本体评价模块,圈数默认值及阻力缓冲器均设置为“5”。受试者双上肢垂直放于身体两侧,双下肢脱鞋脱袜,健侧下肢垂直站立于动静态平衡仪面板上,患侧下肢足掌置于平衡板中心,足跟正中点与第二趾正中点的连线对准A1-A5轴线,足弓最高点的横切线对准A3-A7轴线。开始测试之前重置平衡板,受试者以膝关节为发力中心,先熟悉测试过程,进行2次本体感觉预评估的测试,再正式开始多轴本体评价测试。测试时受试者按照系统提示,在规定时间内,在最快速度和最佳准确度的前提下,左足以逆时针方向(右足以顺时针方向)沿着系统规定的轨迹描绘“5”圈。所有受试者由同一个研究员按照相同的方法进行测试,要求测试环境安静,身体保持标准体位,避免代偿用力。记录多轴本体感觉评价相关指标平均轨迹误差(A.T.E)、平均力量差和稳定指数(SI)。A.T.E是反映本体感觉的黄金指标,A.T.E越小表明膝关节控制能力越好,本体感觉越好。平均力量差反映本体感觉中的负重感觉,其数值越小表明本体感觉越好。SI反映膝关节稳定性,SI越小表明膝关节稳定性越好。
1.2.3 膝关节屈伸肌群肌力 采用等速肌力测试系统(Biodex System 4 pro,美国BIODEX公司),严格按照使用手册的规定操作仪器及系统,测试之前先输入受试者的基本信息,安装膝关节适配器。受试者处于坐位状态,座椅及动力仪均固定不动,上身及患侧下肢用尼龙带固定,于小腿内踝上2 cm处固定膝关节适配器阻力垫。测试之前进行系统校准,设定膝关节活动度,设定测试方案为单边等速向心运动,角速度为低速60°/s,循环终止次数为5次。嘱患者进行5次膝关节屈伸运动,明确膝关节的测试活动范围安全并熟悉测试过程。受试者休息10 min后开始测试,测试时下肢伸直,使膝关节处于完全伸展位,开始测试时以最大力量屈伸膝关节,并循环5次直至系统提示结束。以峰力矩表示膝关节屈伸肌群肌力,峰力矩为肌肉收缩过程中产生的最大力矩输出。测试结束后要求测试结果变异系数(CV)低于15%,变异系数大于15%者按要求重新测试。
1.2.4 BMI BMI=体质量(kg)/身高(m)2。
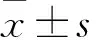
2 结果
2.1 两组膝关节功能、本体感觉、屈伸肌群肌力及BMI比较 观察组WOMAC评分、A.T.E、平均力量差、SI及BMI均高于对照组,屈、伸肌群肌力均低于对照组(P均<0.05)。见表1。

表1 两组膝关节功能、本体感觉、屈伸肌群肌力及BMI比较
注:与对照组比较,*P<0.05,#P<0.01。
2.2 观察组膝关节功能、本体感觉、屈伸肌群肌力及BMI的相关性 观察组WOMAC评分与A.T.E、平均力量差、SI、BMI均呈正相关关系(r分别为0.372、0.355、0.371、0.872,P均<0.01),与屈、伸肌群肌力均呈负相关关系(r分别为-0.399、-0.460,P均<0.01)。A.T.E、平均力量差、SI与BMI均呈正相关关系(r分别为0.326、0.354、0.320,P<0.05或<0.01),与屈肌群肌力均呈负相关关系(r分别为-0.357、-0.292、-0.327,P<0.05或<0.01),与伸肌群肌力均呈负相关关系(r分别为-0.381、-0.260、-0.326,P<0.05或<0.01)。屈、伸肌群肌力与BMI均呈负相关关系(r分别为-0.318、-0.294,P均<0.05)。
3 讨论
KOA不是单纯的软骨局限性疾病,而是关节软骨、半月板、韧带和关节周围肌肉等组织由于多种病理生理机制引起的关节疼痛和功能受限的慢性关节疾病。膝关节本体感觉传入冲动主要来源于本体感受器,而本体感受器主要分布于皮肤、肌肉、肌腱、韧带、关节囊、半月板和软骨等处,主要包括Ruffini小体、pacini′s小体、肌梭和腱器官等[5]。研究发现,股四头肌是膝关节的主要动态稳定器,股四头肌肌梭对本体感觉敏锐度具有重要作用[6],而本体感觉较差的患者在关节功能方面表现出较多的局限性[7]。超重和肥胖与肌力之间相互影响,肌力较差的患者本体感觉相对也较差,而本体感觉差可以通过足够的肌肉力量补偿[8]。Lephart等[9]发现,随着BMI的增加,KOA患者的本体感觉呈下降趋势。本研究结果显示,观察组WOMAC评分、A.T.E、平均力量差、SI及BMI均高于对照组,屈、伸肌群肌力均低于对照组,说明KOA患者膝关节功能、本体感觉、屈伸肌群肌力及BMI均存在异常,亦可能相互影响,共同参与KOA的进程。
Vand等[10]报道,KOA患者伴有本体感觉受损。本体感觉通过协调股四头肌和腘绳肌等相关肌肉,控制膝关节运动,维持膝关节稳定性,降低膝关节损伤[11]。Oh等[12]研究报道,本体感觉训练能显著地减轻KOA患者的疼痛程度。本研究结果显示,KOA患者WOMAC评分与A.T.E、平均力量差、SI均呈正相关关系,说明本体感觉受损与KOA患者膝关节功能降低有关。可能是由于KOA患者本体感觉受损,活动时以异常方式加载膝关节,导致膝关节疼痛加重。目前,KOA患者的膝关节本体感觉和关节功能之间相互作用的机制尚不明确。Van等[7]推测可能是由于KOA患者的关节囊、韧带、软骨和半月板等组织的病理性损伤,导致分布在该处的本体感受器和神经受到破坏,从而引起KOA患者的膝关节本体感觉下降。
肌力下降是KOA发生的主要原因之一,并且与KOA的病程进展密切相关。Slemenda等[13]研究发现,KOA患者膝关节周围肌力比未发展为KOA的健康人群膝关节周围肌力下降18%左右,KOA越严重的患者膝关节周围肌力下降越明显,而增加股四头肌的强度可以缓解关节间隙狭窄的进程,从而减轻关节疼痛和功能障碍[14]。胡煜等[15]研究发现,肌力训练等运动疗法可显著改善KOA患者的关节功能。Scott等[16]研究发现,KOA患者由于膝关节长期的疼痛和功能受限可能会导致膝关节周围肌容量的减少及肌力的降低。Papalia等[17]认为,目前没有相关证据表明膝关节周围肌容量减少会促进KOA的进展。本研究结果显示,KOA患者WOMAC评分与屈、伸肌群肌力均呈负相关关系,说明肌力下降与KOA患者膝关节功能降低有关。分析其原因,任何导致膝关节周围肌力下降的因素,都会降低膝关节主动保护机制,KOA患者由于疼痛和功能障碍而减少膝关节活动,导致膝关节周围肌肉的废用性肌萎缩及肌力下降,形成恶性循环。
Jiang等[18]研究发现,BMI每增加5个单位,KOA的发病风险就升高35%。一项动物研究发现,过度的体质量负载到软骨上可诱导软骨变形和损伤[19]。另一项临床研究也证实,关节负荷异常会导致关节软骨的组成、结构和力学性能的改变,从而加重疼痛[20]。本研究结果显示,KOA患者WOMAC评分与BMI均呈正相关关系。关于其影响机制,Vincent等[21]研究发现,当体质量增加时,虽然肌肉和脂肪含量均会增加,但肌肉所占比例却相对较低,不能与作用于关节软骨的生物机械负荷相适应,进而导致膝关节的疼痛与功能障碍。肥胖患者由于体质量过大,体力活动相对较少,关节内压力显著增加,造成关节内的软骨及半月板等组织的损伤,从而导致疼痛和功能障碍加重。
Holla等[2]研究发现,KOA患者均不同程度伴有膝关节本体感觉及周围肌力下降,其本体感觉和膝关节屈伸肌力之间存在正相关。Van等[7]研究认为,增加膝关节周围肌力可作为本体感觉下降的一种补偿因素。本研究结果显示,KOA患者A.T.E、平均力量差、SI与与屈伸肌群肌力均呈负相关关系,说明本体感觉障碍与膝关节屈伸肌群肌力降低之间存在正相关关系。分析其原因:①肌肉力量较弱的KOA患者可能肌肉含量相对较少,本体感受器也相对较少,因此会减少本体感觉输入;②肌肉力量较弱的患者关节负荷显著增加,会加重分布于软骨、半月板及交叉韧带等处的本体感受器的损伤,导致本体感觉输入受损;③在膝关节活动过程中,肌肉力量较弱的患者使用最大力量相对较多,降低肌梭的敏感性,导致本体感觉输入受损。因此,本体感觉障碍与肌力降低之间相互作用,共同促进KOA的进展。
肥胖将显著增加KOA患者膝关节的生物机械负荷,导致关节周围组织的病理性变化,从而破坏关节周围组织的本体感受器。本体感受器负责本体感觉功能的收集,具有敏感性高、易损伤等特点,其一旦遭到破坏将显著降低本体感觉的功能。Shakoor等[3]发现,膝关节负荷和本体感觉敏锐度之间呈负相关关系。本研究结果显示,KOA患者A.T.E、平均力量差、SI与BMI均呈正相关关系,说明患者膝关节本体感觉受损与其BMI升高有关。Lephart等[9]研究发现,体质量的增加会导致姿势控制能力的下降,姿势控制能力包括三部分,即视觉(21.3%)、前庭感觉(22.4%)和本体感觉(56.3%)。在姿势控制能力方面,本体感觉起着非常重要的作用,超重和肥胖将导致本体感觉功能下降。
Jadelis等[8]研究发现,超重和肥胖与肌肉无力相关。潘晓雨等[22]研究发现,膝关节屈伸肌群肌力与BMI之间呈显著负相关。Culvenor等[23]研究发现,随着BMI的升高,女性膝关节屈伸肌纤维产生力的能力降低,但男性则不然。本研究结果显示,KOA患者屈、伸肌群肌力与BMI均呈负相关关系。二者之间相互作用机制尚不明确。Hassan等[24]研究发现,肥胖患者的促炎生物因子水平较正常人高,当肥胖加重时,这些促炎生物因子水平提高的同时会加快肌肉代谢以及肌力下降的速度,从而影响肌肉力量。
综上所述,KOA患者膝关节功能及屈伸肌群肌力降低、本体感觉受损、BMI升高;四者之间具有相关性,并在一定程度上相互影响,共同参与KOA的进程。
