手部类风湿关节炎患者MRI表现分析
2018-08-03河南省洛阳正骨医院河南省骨科医院手外显微外科治疗中心手外2科河南洛阳471002
1.河南省洛阳正骨医院(河南省骨科医院)手外显微外科治疗中心(手外2科) (河南 洛阳 471002)
2.河南省洛阳正骨医院(河南省骨科医院)影像中心(河南 洛阳 471002)
栗 申1 葛 军2
类风湿关节炎是一种自身免疫性疾病,手部为常见受累关节,临床表现为肿胀、疼痛等,如未尽早进行干预治疗,病情可呈持续性加重,甚至发展为关节畸形,丧失关节功能[1-2]。早期诊断对改善手部类风湿关节炎患者预后具有重要意义。目前类风湿关节炎常用影像学检查方法包括X线、CT扫描、MRI检查等,其中MRI检查相较于其他两种检查方法,可以为手部类风湿关节炎诊断提供更多影像学信息,帮助医师制定合理治疗方案,控制病情发展,降低致残率。本研究选取我院2015年8月至2017年8月93例拟诊为手部类风湿关节炎患者为研究对象,探讨手部类风湿关节炎患者MRI表现,为临床诊断提供一定依据。
1 资料与方法
1.1 一般资料选取我院2015年8月至2017年8月93例拟诊为类风湿关节炎患者为研究对象,以腕关节、掌指关节、指关节肿痛为主诉就诊。本组患者男34例,女59例,年龄25~69岁,平均(42.38±7.63)岁。所有患者均接受临床检查、实验室检查、影像学检查等,以随访6周结果为依据将患者分为类风湿关节炎组与非类风湿关节炎组,参考《类风湿关节炎诊断及治疗指南》[3]。
1.2 MRI检查所有患者均在就诊1周内接受MRI扫描,采用Philips Ingenia 3.0T超导核磁共振扫描仪,腕关节线圈,检查部位包括腕关节、掌指关节、指关节,患者取仰卧位,前臂举过头顶,掌心向上,手指并拢,线圈中心位于掌心用绷带固定,行冠状位与轴位扫描。扫描参数:SE-T1WI(TR 600ms,TE 26ms)、GE-T2WI(TR 540ms,TE 18ms)、STIR(TR 1060ms,TE 16ms),层厚3mm,层间距0.3mm,矩阵192×160,视野100mm×150mm。MRI平扫结束后行MRI增强扫描,静脉团注钆喷酸葡胺注射液(国药准字H10950270,生产单位:广州康臣药业有限公司)0.2mmol/kg,速率2.5ml/s,行冠状位SE-T1WI扫描。
1.3 图像分析由2名高年资放射科医师采用双盲法阅片,观察部位包括腕关节、掌指关节、指关节,对滑膜增厚、血管翳强化、骨髓水肿、关节积液、软骨侵蚀、骨质破坏等MRI征象进行分析。
1.4 统计学方法以随访结果为金标准,计算不同MRI征象诊断类风湿关节炎的灵敏度、特异度、阳性预测值、阴性预测值、准确性。选用统计学软件SPSS19.0对研究数据进行分析和处理,计数资料采取率(%)表示,组间对比进行χ2检验,理论频数<5且≥1时采用连续性校正χ2检验。采用一致性分析的Kappa值分析。Kappa值≥0.75为一致性高,Kappa值在0.4~0.74为一致性良好,以Kappa值<0.4为一致性差。
2 结 果
2.1 随访结果93例拟诊为类风湿关节炎患者随访至确诊者85例,8例未明确诊断。其中证实为类风湿关节炎患者71例,骨关节炎9例,痛风性关节炎3例,银屑病关节炎1例,强直性脊柱炎1例。
2.2 类风湿关节炎组与非类风湿关节炎组MRI征象比较类风湿关节炎组滑膜增厚、血管翳强化、骨髓水肿、关节积液、骨质破坏检出率显著高于非类风湿关节炎组(P<0.05),软骨侵蚀检出率与非类风湿关节炎组比较差异无统计学意义(P>0.05)。
2.3 MRI征象诊断类风湿关节炎的结果以滑膜增厚(图1)为依据,正确检出类风湿关节炎68例,误诊3例,漏诊3例;以血管翳强化(图2)为依据,正确检出类风湿关节炎70例,误诊2例,漏诊1例;以骨髓水肿(图3)为依据,正确检出类风湿关节炎64例,误诊4例,漏诊7例;以关节积液(图4)为依据,正确检出类风湿关节炎57例,误诊6例,漏诊14例;以软骨侵蚀(图5)为依据,正确检出类风湿关节炎40例,误诊4例,漏诊31例;以骨质破坏(图6)为依据,正确检出类风湿关节炎55例,误诊2例,漏诊16例。
3 讨 论
影像学检查是类风湿关节炎诊断重要辅助手段,包括X线、CT、MRI等。X线检查目前临床应用最广的类风湿关节炎影像学检查方法,可以反映软骨侵蚀、骨质破坏等类风湿关节炎晚期特征,但无法呈现滑膜、血管翳等早期病变[4]。CT扫描可以实现多方位图像重建,反映小关节间隙与骨质密度变化,但由于软组织分辨率较低,无法准确呈现滑膜与软骨病变[5]。MRI具有较高组织分辨率与空间分辨率,可以清晰呈现肌肉、韧带、骨骼等关系,反映类风湿关节炎病变细节,是检查类风湿关节炎可靠方法[6]。
手部类风湿关节炎主要MRI征象包括滑膜增厚、血管翳强化、骨髓水肿、关节积液、腱鞘炎、软骨侵蚀、骨质破坏等。滑膜炎性病变是类风湿关节炎基础病变。滑膜是关节内层,由结缔组织组成,正常滑膜薄而柔,无法被MRI显示。类风湿关节炎患者滑膜组织充血水肿,出现滑膜增生与血管翳,在MRI上出现不同程度强化[7]。本研究71例手部类风湿关节炎患者中68例出现滑膜增厚征象,具有较高灵敏度与特异度,另外滑膜增厚征象常早于临床症状,可将其作为早期手部类风湿关节炎观察的重点部位。血管翳强化多出现于桡腕关节,与类风湿关节炎存在紧密联系,相关研究显示,血管翳纤维化程度可以反映类风湿关节炎活动情况,其中纤维型血管翳提示类风湿关节炎处于静止期,血管增生型血管翳则提示类风湿关节炎处于活动期[8-9]。通过观察血管翳强化征象也可用于评估类风湿关节炎治疗效果。本研究显示,骨膜增厚与血管翳强化诊断手部类风湿关节炎准确性均超过90%,是手部类风湿关节炎重要MRI征象。骨髓水肿是一种反应性充血水肿,多发生于头状骨、月状骨、三角骨等部分,在MRI上表现为T1WI低信号,T2WI片状高信号。有学者对骨髓水肿与骨质破坏关系进行研究,发现存在骨髓水肿的类风湿关节炎患者发生骨质破坏的几率增加6倍左右,骨髓水肿是软骨侵蚀与骨质破坏的先兆,提示关节损伤进程[10-11]。本研究显示,骨髓水肿诊断手部类风湿关节炎灵敏度为90.1%,是类风湿关节炎重要MRI征象,但也应注意其特异度存在一定局限性,由于骨感染、骨肿瘤、免疫性疾病等均可导致骨髓水肿,应结合类风湿关节炎其他MRI征象进行综合评估。关节积液是类风湿关节炎常见征象,由充血滑膜组织渗出所致,MRI上显示为T1WI低信号,T2WI高信号。相关研究显示关节积液量与类风湿关节炎活动相关,可作为诊断活动性类风湿关节炎的影像学征象[12]。但关节积液并不仅限于类风湿关节炎,当关节发生病变甚至某些全身性疾病均可导致关节液增多。本研究显示,关节积液诊断手部类风湿关节炎灵敏度为80.3%,可作为手部类风湿关节炎辅助诊断的MRI征象。软骨改变也是类风湿关节炎常见征象,主要由于血管翳释放多种炎性介质,侵蚀关节软骨,另外血管翳的存在会影响软骨营养代谢,也会进一步加剧软骨改变[13]。本研究中71例手部类风湿关节炎患者仅发现40例软骨侵蚀,可能由于手部关节不同于膝关节,其软骨较薄,MRI评价难度较大。骨质破坏是类风湿关节炎患者致残的主要原因,建立于滑膜炎性病变基础上,表现为关节面边缘小缺损,多发于月状骨、三角骨、舟状骨等,在MRI上为T1WI低信号与T2WI高信号。本研究显示,骨质破坏诊断手部类风湿关节炎的灵敏度、特异度、准确性分别为77.5%、85.7%、78.8%,是手部类风湿关节炎与其他关节病变区别的重要MRI征象。
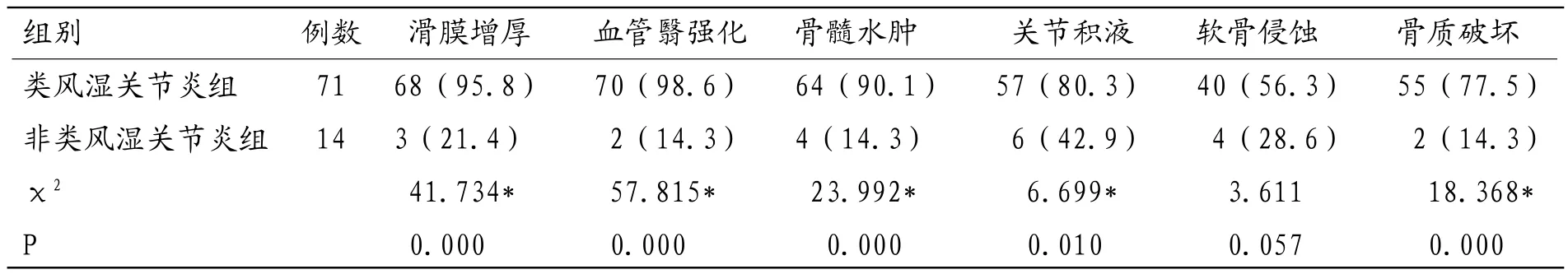
表1 类风湿关节炎组与非类风湿关节炎组MRI征象比较
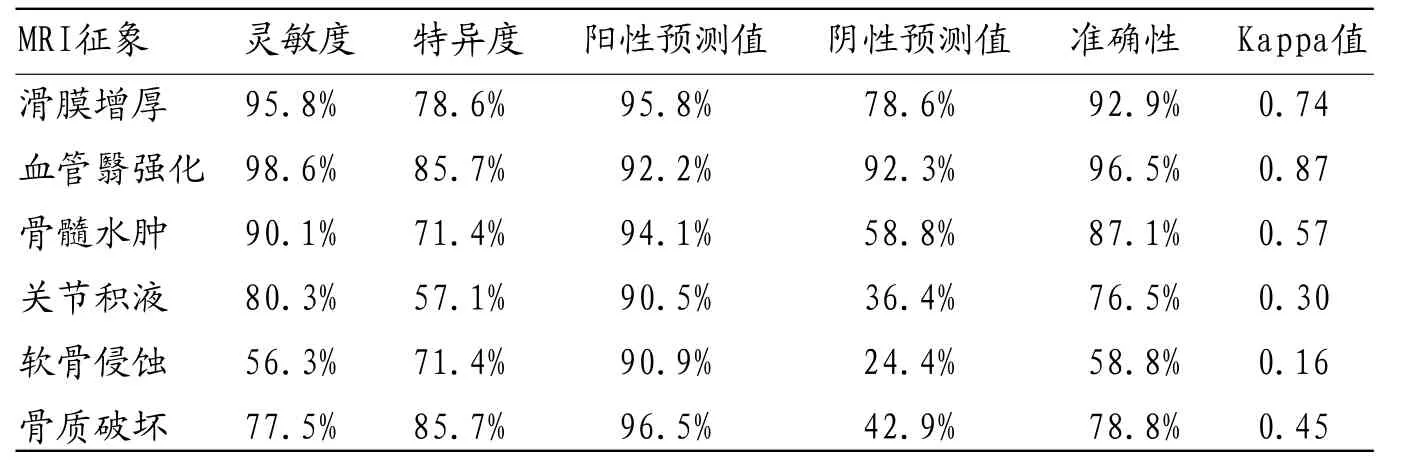
表2 MRI征象诊断类风湿关节炎的结果
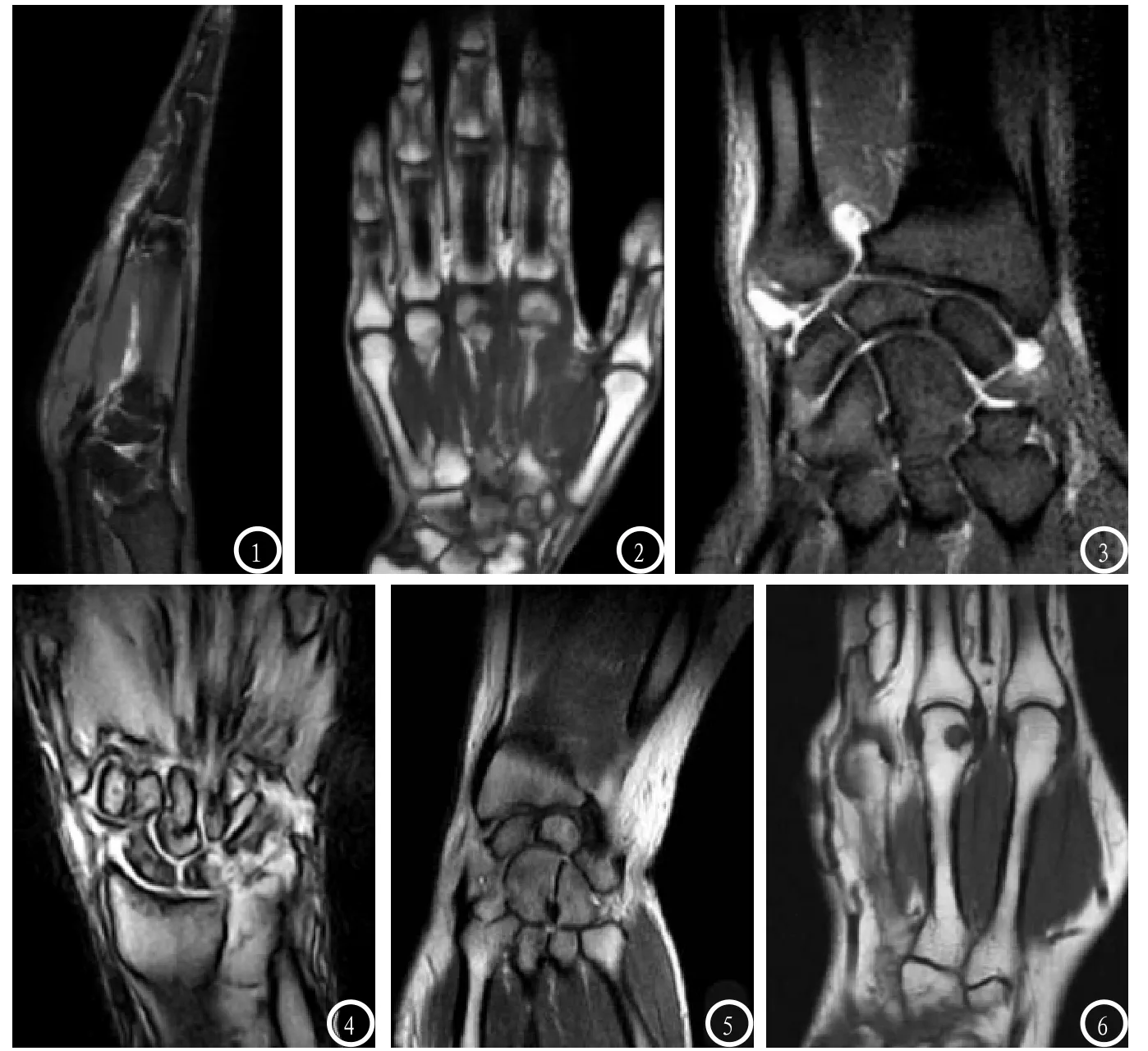
图1 滑膜增厚;图2 血管翳强化;图3 骨髓水肿;图4 关节积液;图5 软骨侵蚀;图6 骨质破坏。
综上,MRI可以清晰显示手部类风湿关节炎病理改变,滑膜增厚、血管翳强化、骨髓水肿、关节积液、骨质破坏等MRI征象为医师准确诊断手部类风湿关节炎提供一定帮助。