胰腺实性假乳头状瘤MRI表现和外科治疗
2018-07-25吴珂许伟谭向龙张兴华李颖
吴珂,许伟,谭向龙,张兴华,李颖*
1.解放军总医院放射诊断科,北京 100853;2.解放军总医院肝胆外二科,北京 100853; *通讯作者 李颖 330478301@qq.com
胰腺实性假乳头状瘤(solid pseudopapillary tumor,SPT)是胰腺少见的低度恶性肿瘤,约占胰腺肿瘤的1%~2%[1]。因发病率低,临床症状不典型,多数医师对其认识不足。本研究回顾性分析30例SPT患者的临床特征及MRI表现,并结合手术方式,以提高临床对本病的认识水平。
1 资料与方法
1.1 研究对象 回顾性分析2014年1月—2016年9月解放军总医院经病理确诊的30例SPT患者的资料,其中男6例,女24例;年龄17~57岁,平均(33±12)岁;临床表现:20例腹痛、腹胀,10例体格检查发现;实验室检查:30例患者胰腺肿瘤标志物CA199、CA125、癌胚抗原(CEA)均正常,2例患者血、尿淀粉酶升高。
1.2 仪器与方法 采用GE 3.0T 750MRI系统,8通道相控阵体线圈。检查前患者禁食8 h以上。扫描序列:①快速自旋回波序列(fast spin echo,FSE)压脂T2WI轴位:TR 12 000 ms,TE 76 ms,激励次数(NEX)2.5,层厚6 mm,层间距1 mm,矩阵320×320,视野(FOV)38 cm×38 cm。T1WI:TR 4.4 ms,TE 1.3 ms,层厚4 mm,矩阵320×320,FOV 38 cm×38 cm。②正反相位:TR 3.8 ms,TE 2.2 ms,NEX 1.0,层厚4 mm,层间距1 mm,矩阵260×260,FOV 38 cm×38 cm。③动态增强扫描:应用肝脏三维容积快速多期动态扫描序列(LAVA)采集,TR 2.9 ms,TE 1.3 ms,矩阵288×288,FOV 38 cm×38 cm。对比剂采用钆喷酸葡胺,剂量0.2 mmol/kg,注射速度2.5 ml/s。
1.3 图像分析 由2位从事影像诊断的主治医师共同完成图像分析,包括肿瘤大小、部位、瘤体成分、有无出血、假包膜、胰管扩张、远处转移、增强扫描强化方式等。
2 结果
2.1 MRI表现 30个病灶均为单发,最大径1.8~11.0 cm,平均(4.7±3.3)cm。病灶部位:胰头部8例(26.7%),胰颈部3例(10.0%),胰体部8例(26.7%),胰尾部7例(23.3%),胰体尾部4例(13.3%)。肿瘤实性成分T1WI呈等及稍低信号,T2WI呈等及稍高信号。囊性部分T1WI呈低信号,T2WI呈高信号,出血T1WI呈高信号,T2WI呈高及低信号。动态增强扫描动脉期实性部分轻度强化,低于胰腺实质强化,实质期及延迟期渐进性强化,等于或高于胰腺实质强化。瘤体成分:囊实性21例(70.0%),实性6例(20.0%),囊性3例(10.0%);14例(46.7%)病灶伴出血,2例见液平;25例(83.3%)见假包膜;2例(6.7%)伴胰管扩张;1例(3.3%)病灶见远处转移。见图1~3。
2.2 手术方式 30例患者均行根治性手术切除,胰头部肿瘤:3例行保留十二指肠胰头切除术,1例行机器人胰头肿瘤剜除术,4例行胰十二指肠切除术;胰颈部肿瘤:3例行机器人胰腺中段切除术;胰体部肿瘤:3例行胰腺中段切除和胰肠吻合术,5例行机器人胰体尾切除术;胰尾部肿瘤:3例行机器人保留脾脏胰体尾切除术,4例行胰体尾切除联合脾脏切除术;体尾部较大肿瘤:2例行胰体尾切除联合脾脏切除术,1例行机器人保留脾脏胰体尾切除术,1例伴肝转移者行机器人胰体尾切除联合脾脏切除术及肝转移瘤切除术。
2.3 术后随访 术后1例胰体尾部较大肿瘤患者因失血性休克死亡,29例患者均手术顺利恢复出院。随访6~18个月,均无肿瘤复发,其中1例发生反复发作性胰腺炎,1例发生梗阻性黄疸。

图1 女,25岁。轴位T2WI:胰头见大小约94 mm×83 mm类圆形囊实性肿块,实性部分呈略高信号,囊性部分呈高信号,并见液平,假包膜呈低信号(A);轴位T1WI:实性部分呈略低信号,见高信号出血(B);扩散加权成像:实性部分呈高信号,坏死及出血呈低信号(C);ADC图:实性部分呈低信号(D);增强扫描动脉期实性部分强化,低于胰腺实质强化(E);实质期实性部分渐进性强化(F);延迟期实性部分强化与胰腺实质强化相似(G);患者行胰十二指肠切除术,病理结果示SPT伴局部出血、坏死。免疫组化结果:β-catenin(核+),Ki-67(+5%),CgA(-),Syn(+),CK(+),CD56(+),Vimentin(-),PR(+),ER(-),α1-AT(+)
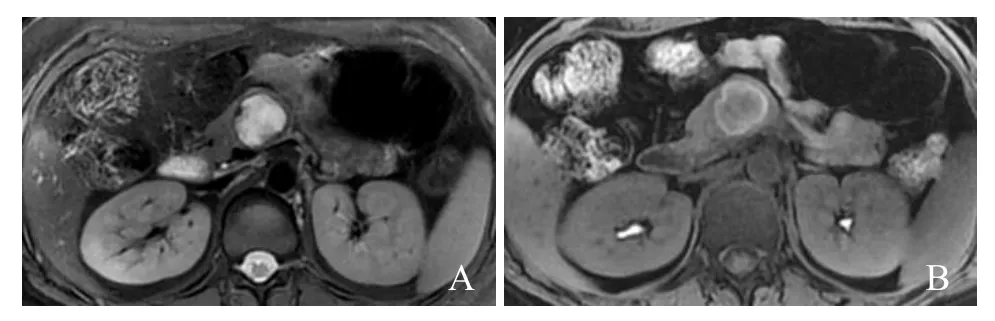
图2 女,24岁。轴位T2WI:胰颈部见类圆形囊性病变,周围见低信号假包膜(A);轴位T1WI:病变内见出血,呈高信号(B);患者行机器人胰腺中段切除及胰肠吻合术,病理结果示SPT,大部分坏死退变伴炎症细胞反应,瘤周纤维组织增生明显。免疫组化结果:CK(+),CD10(+),Ki-67(+5%),β-catenin(核及浆+),Vimentin(+),PR(+),syn(+),CgA(-),CD56(+)

图3 女,29岁。轴位T2WI:胰体尾部见较大囊实性肿块,伴明显出血,假包膜不完整,肝右叶见转移灶(箭,A);轴位T1WI:病变内弥漫出血呈高信号,转移灶呈略低信号(B);患者行机器人胰体尾切除+脾脏切除+肝左外叶及肝右后叶肿瘤切除术,病理结果提示SPT伴出血、坏死,肝脏内见多处转移性SPT。免疫组化结果:瘤细胞CD10(+),B-catenin(核+),PR(+),Vimentin(+),syn(部分+),CgA(-),CK(局部+),CD56(+),Ki-67(弱+25%~45%)
3 讨论
3.1 临床特点 SPT占胰腺外分泌肿瘤的2.7%,由Frantz等于1959年首次描述其特征,1996年WHO将其命名为实性-假乳头状瘤[2]。实验室检查及肿瘤标志物对SPT的诊断价值有限,CA199、CA125、CEA常呈阴性,由于SPT不引起胆管梗阻,胆红素水平正常,本组患者肿瘤标志物均未见异常。患者通常无症状或偶然发现。
SPT最常发生于20~30岁女性,男女比例约为1∶10,男性SPT患者以中年人多见[3]。本组年轻女性多见,与文献报道一致。本组肿瘤最大径1.8~11.0 cm,平均(4.7±3.3)cm,Guerrache等[4]研究发现,女性肿瘤直径大于男性,男、女患者肿瘤大小有显著差异;良性与恶性SPT肿瘤大小无显著差异。SPT可发生于任何部位,以胰腺体、尾部多见[5],本组体尾部肿瘤比例较大(19例),与文献报道一致。
3.2 MRI表现 MRI组织分辨率较高,较CT可以清楚地显示病变内囊实性成分。典型SPT多表现为边界清楚、不均匀囊实性肿块,本组囊实性肿瘤21例。实性部分由均匀和具有良好血管基质的上皮细胞构成。囊实性肿瘤的实性部分漂浮于囊性部分中,呈“浮云征”,是SPT的特征性表现[6];实性部分发生囊变多发生于病变的边缘。本组不典型MRI表现为3例肿瘤完全出血、囊变,呈囊性表现,6例表现为单纯实性肿块,Park等[7]研究发现男性患者肿瘤更易表现为实性肿块。
MRI较CT显示陈旧出血敏感。由于出血不同时期演变,病变内可见不同信号强度的液平,本组14例(46.7%)肿瘤出血,2例见液平。Yu等[8]研究发现,肿瘤内出血是SPT区别于其他胰腺囊性病变的重要特征。假包膜形成是由于周围胰腺组织被压缩及反应性纤维增生,增强扫描延迟强化。由于包膜限制,病灶内实性、囊性和出血成分比例会发生变化。本组5例胰尾部及体尾部较大肿瘤包膜不完整,假包膜不完整是肿瘤恶变的表现[9]。增强扫描动脉期实性部分呈轻度强化,低于胰腺实质强化,实质期及延迟期渐进性强化,等于或高于胰腺实质强化。陈穹等[10]认为SPT强化特点与SPT实性成分区域间质较少,假乳头结构之间的空隙较大并充满大量红细胞,造成造影剂的血池驻留效应有关。
由于SPT生长缓慢、质软,通常不会引起胆管及胰管扩张,而胰管扩张是预测SPT良恶性的重要指标[11]。本组2例位于胰头的SPT伴胰管扩张,推测为肿瘤使胰管受侵。SPT是低度恶性肿瘤,远处转移发生率约为10%~15%,常见转移部位为肝脏、腹膜[12],本组1例体尾部较大肿瘤伴肝脏转移。
3.3 手术方式 手术切除是治疗SPT的首选方法,手术切除率约为90%[13]。本组SPT切除手术包括传统外科手术及机器人手术。根据肿瘤部位,胰头部肿瘤选用胰十二指肠切除术,胰体尾部肿瘤行胰体、尾部肿瘤区段切除术,脾脏受侵时,行联合脾脏切除术[14]。Kim等[15]报道无论是局部复发还是发生转移,完整切除原发肿瘤及转移灶均可以使患者术后长期生存。本组机器人手术主要用于胰体、尾部切除,机器人胰体尾切除术是目前开展最为广泛的胰腺外科手术[16]。
3.4 鉴别诊断 SPT需与以下疾病鉴别:①无功能胰岛细胞瘤,与SPT均为边界清楚、有假包膜的肿瘤,两者均可发生囊变,鉴别困难,SPT较无功能神经内分泌肿瘤更易出血。②胰腺假性囊肿,可以发生钙化、出血,但常有胰腺炎病史。③胰腺癌,常发生于老年男性,边界不清,易累及周围血管,伴胰腺萎缩及胰管扩张。
总之,胰腺SPT的特异性MRI表现为有假包膜、渐进性强化的囊实性肿块,可以为手术切除提供指导,传统外科手术及机器人手术均预后良好。
