妊娠期糖尿病对妊娠结局的影响
2017-05-13
作者单位:518116 广东 深圳,深圳市第九人民医院妇产科
妇幼保健
妊娠期糖尿病对妊娠结局的影响
邬春霞 杨志宏
作者单位:518116 广东 深圳,深圳市第九人民医院妇产科
目的 分析妊娠期糖尿病对母婴结局的影响。方法 选择2015—2016年深圳市第九人民医院收治的妊娠期糖尿病的孕妇80例作为观察组,并选择同期健康状况良好的孕妇80例作为对照组,对两组孕妇妊娠的母婴结局进行比较。结果 观察组早产、妊高征、胎膜早破、剖宫产比例均高于对照组,差异有统计学意义(P<0.05);观察组巨大儿、胎儿窘迫、死胎比例也明显高于对照组,差异有统计学意义(P<0.05)。结论 妊娠期糖尿病不利于孕妇及胎儿的健康,同时也容易导致并发症,应尽早进行科学、规范的医学干预。
妊娠期糖尿病;高危因素;妊娠结局;影响作用
妊娠期糖尿病(GDM)是妊娠常见的并发症之一,也是导致不良妊娠结局的高危因素之一,近年来发病率呈逐渐上升趋势[1]。大样本流行病学资料显示,GDM不仅能对孕妇各脏器功能造成严重影响,也会增加胎儿先天异常的发生率[2]。目前,GDM的发病原因尚未完全明确,主要观点认为其与年龄、体重、糖尿病家族史、多囊卵巢综合征等有一定关系[3]。因此,对于GDM应该早期进行诊断并进行合理的医疗干预,以期减少不良分娩结局。本研究回顾性分析了我院近年来收治80例GDM病例,并与正常孕妇进行比较,以期揭示GDM对妊娠的不良影响。现报告如下。
1 资料与方法
1.1 一般资料 选择2015—2016年我院收治的GDM孕妇80例作为观察组,诊断符合《妊娠合并糖尿病诊治指南(2014)》;GDM判定依据空腹血糖和糖耐量测试,即1 h血糖10.0 mmol/L,2 h血糖8.5 mmol/L,若超过上述任一指标则可诊断为GDM[4]。观察组年龄27~39岁,平均(31.4±2.8)岁;产次1~3次,平均(1.2±0.1)次。选择同期健康状况良好的孕妇80例作为对照组。对照组年龄26~38岁,平均(30.9±3.4)岁;产次1~4次,平均(1.3±0.2)次。两组产妇基线资料差异均无统计学意义(P>0.05),具有可比性。
1.2 方法 对两组产妇的母婴分娩结局进行比较。母体结局包括早产、羊水过多、妊娠高血压综合征(妊高征)、胎膜早破、产后出血、剖宫产;围产儿结局包括新生儿低血糖、新生儿窒息、巨大儿、胎儿窘迫、死胎。
1.3 统计分析 采用SPSS 18.0软件对所得数据进行分析,计数资料以率表示,组间比较采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组母体结局比较 观察组早产、妊高征、胎膜早破、剖宫产比例均高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 两组围产儿结局比较 观察组巨大儿、胎儿窘迫、死胎比例均高于对照组,差异有统计学意义(P<0.05)。见表2。
3 讨论
GDM的是孕妇在妊娠期出现的高血压相关症状。目前其发病原因并不明确,但引起发病的高危因素主要包括高龄、肥胖、家族史、不良孕产史等。作为一种妊娠期合并症,GDM孕妇胰岛素分泌增加,对脂质代谢产生干扰并损伤血管,增加内皮细胞层通透性,从而对血管舒缩因子的平衡产生影响,导致孕妇多种妊娠期并发症的发生[5]。
GDM孕妇会通过胎盘将自身高血糖传递到胎儿体内,促使胎儿细胞合成组织蛋白的速度加快,造成大量脂肪和糖原组织沉淀,促使巨大儿形成[6]。同时,巨大儿增多也会导致胎儿头盆不对称,极易造成孕妇难产。再者,孕妇血糖升高,造成羊水内糖含量增加,羊水增多,容易出现胎膜早破及早产。此外,由于母体血糖较高,胎儿体内胰岛素异常,胎盘组织缺氧,进而给肺表面活性物质的产生带来不利影响,容易导致新生儿呼吸窘迫综合征、窒息、死胎等并发症的发生[7]。因此,GDM高危孕妇早期接受系统的治疗十分必要。
本研究中,GDM高危孕妇的早产、妊高征、胎膜早破、剖宫产等的发生率明显高于正常孕妇,且巨大胎儿、死胎、胎儿窘迫等的发生率也明显较高,因此可以说GDM孕妇极易出现各种并发症,对自身及胎儿都有不利的影响。
综上所述,GDM具有高危性,对孕妇及胎儿结局均有较大的影响。因此,必须对GDM孕妇进行合理、有效的管理,以尽量减少妊娠并发症的发生,提高母婴健康质量。
[1] 赵立梅.糖尿病高危因素妇女孕前行50 g糖筛查及管理对妊娠结局的影响[J].中国实用医药,2012,7(25):74-76.
[2] 陈玲玲.妊娠期糖尿病60例分析[J].中国社区医师(医学专业),2012,14(20):142-143.
[3] 张亚伟,赵淑霞.高危因素早期干预对妊娠期糖尿病妊娠结局的影响[J].中国医药指南,2014,12(24):1-3.
[4] 中华医学会妇产科学分会产科学组,中华医学会围产医学分会妊娠合并糖尿病协作组.妊娠合并糖尿病诊治指南(2014)[J].中华妇产科杂志,2014,49(8):561-569.
[5] 吴颖元,张丽霞,宁杰,等.妊娠期糖尿病高危因素及对妊娠结局的影响[J].现代医院,2015,15(1):29-30,33.
[6] 苏艺.OGTT血糖异常的妊娠期糖尿病孕妇的临床特点及妊娠结局分析[J].中国计划生育学杂志,2016,24(10):677-681.
[7] 胡波,马腹婵.健康教育及饮食护理对妊娠期糖尿病孕妇妊娠结局影响[J].中国计划生育学杂志,2016,24(7):490-493.
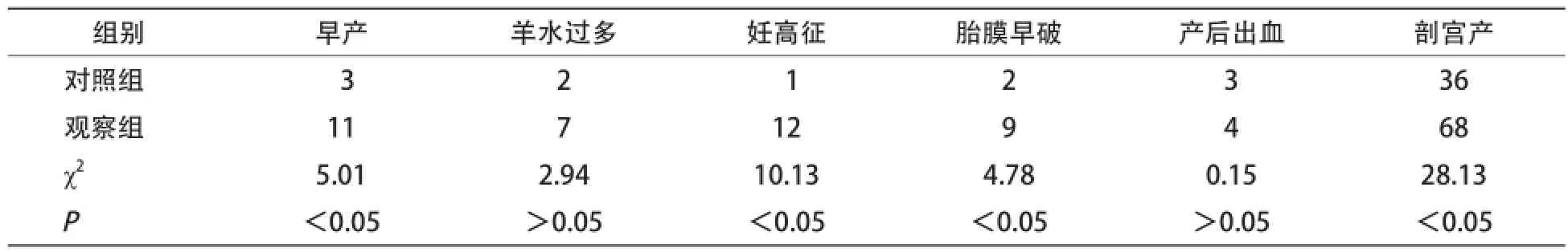
表1 两组母体结局比较(例)

表2 两组围产儿结局比较(例)
R17
A
1672-7185(2017)04-0037-02
10.3969/j.issn.1672-7185.2017.04.012
2016-12-22)
杨志宏
