妊娠合并子宫肌瘤行剖宫产术中切除的临床安全性及可行性
2016-06-13颜贵新
颜贵新
妊娠合并子宫肌瘤行剖宫产术中切除的临床安全性及可行性
颜贵新
目的 探讨妊娠合并子宫肌瘤行剖宫产术中切除的临床安全性及可行性。方法 选择76例妊娠合并子宫肌瘤患者,根据患者及其家属的意愿,将其分为2组,即行剖宫产术同时切除子宫肌瘤组(观察组,n=40),以及行剖宫产组(对照组,n=36)。观察2组患者的手术相关指标(包括手术时间、术中出血量以及住院时间、产后恶露干净时间)以及并发症情况。结果 与对照组比较,观察组患者的手术时间显著增加,差异具有统计学意义(P<0.05),术中出血量、住院时间以及产后恶露时间虽高于对照组,但差异无统计学意义。观察组并发症发生率低于对照组,但差异无统计学意义。结论 妊娠合并子宫肌瘤行剖宫产术中切除未增加术后并发症的风险,安全可行性较好,具有临床推广价值。
妊娠合并子宫肌瘤;剖宫产;安全性
子宫肌瘤是妇产科常见疾患之一,属于女性生殖系统常见的良性肿瘤,本病的发生多与雌孕激素有关,而妊娠合并子宫肌瘤的发病率0.3%~2.6%,是产科高危并发症之一[1]。近年来,随着超声医学的不断发展,B超检查渐趋普及,妊娠合并子宫肌瘤的检出率呈现日渐升高的趋势,但是由于子宫肌瘤位置的区别,以致对于妊娠、分娩以及产褥期的影响各有不同,同时,是否需在剖宫产中同时行子宫肌瘤切除存在不同的意见[2]。本研究通过回顾性分析收治的妊娠合并子宫肌瘤患者的临床资料,为剖宫产同时行子宫肌瘤切除术的安全性及可行性提供临床依据。
1 资料与方法
1.1 一般资料 选择2011年7月~2013年7月花垣县人民医院妇产科收治的76例妊娠合并子宫肌瘤患者,均符合剖宫产指征,在排除其他躯体及精神疾患者的基础上,告知产妇研究内容,签署知情同意书后,将其作为研究对象纳入研究。
根据患者及其家属的意愿,将其分为2组,即行剖宫产术时同时切除子宫肌瘤组(观察组,n=40),以及行剖宫产组(对照组,n=36)。观察组患者年龄26~39岁,平均(33.2±1.6)岁;孕周38~41周;子宫肌瘤位置:肌壁间者22例(55.00%),黏膜下者10例(25.00%),浆黏膜下者8例(20.00%);子宫肌瘤大小:直径2.4~6.0 cm。对照组患者年龄28~40岁,平均(34.5±1.5)岁;孕周38~41周;子宫肌瘤位置:肌壁间者19例(52.78%),黏膜下者10例(27.78%),浆黏膜下者7例(19.44%);子宫肌瘤大小:直径2.3~6.1 cm。经统计学分析,在年龄、孕周以及子宫肌瘤位置、大小等一般资料上比较,2组患者差异无统计学意义,具有可比性。
1.2 治疗方法
1.2.1 对照组 在予以患者硬膜外麻醉下,以腹壁横行切口行剖宫产术,将胎儿取出及娩出胎盘,而后即缝合子宫切口,术后行抗感染治疗。
1.2.2 观察组 剖宫产术同“对照组”,待缝合子宫切口后,常规探查患者的子宫,根据患者子宫肌瘤的不停位置采取不同的手术方式,其中位于肌壁间的肌瘤现予以20 U缩宫素,静脉滴注,而后在肌瘤周围及子宫肌层的交界处局部多点予以稀释后的体后叶素,采用组织钳将肌瘤拉起后进行剥离,待肌瘤完全剥除后,从基底进行间断性缝合,最后关闭瘤腔,若肌瘤位于浆膜下或者粘膜下,可将肌瘤附着的部位剪断蒂后,将肌瘤进行切除,缝合方法同“肌壁间肌瘤”。术后予以抗感染治疗。
1.3 观察指标 观察2组患者的手术时间、术中出血量以及住院时间、产后恶露干净时间。同时观察并记录2组患者出现产褥病等并发症的发生情况。
1.4 统计学方法 所有数据均采用SPSS 16.0统计学软件进行分析与处理,计量资料采用“x±s”表示,组间比较采用t检验;计数资料用例数(n)表示,计数资料组间率(%)的比较采用χ2检验;以P<0.05为差异有统计学意义。
2 结果
2.1 2组患者相关手术指标比较 与对照组比较,观察组患者的手术时间显著增加,差异具有统计学意义(P<0.05),术中出血量、住院时间以及产后恶露时间虽高于对照组,但差异无统计学意义。见表1。
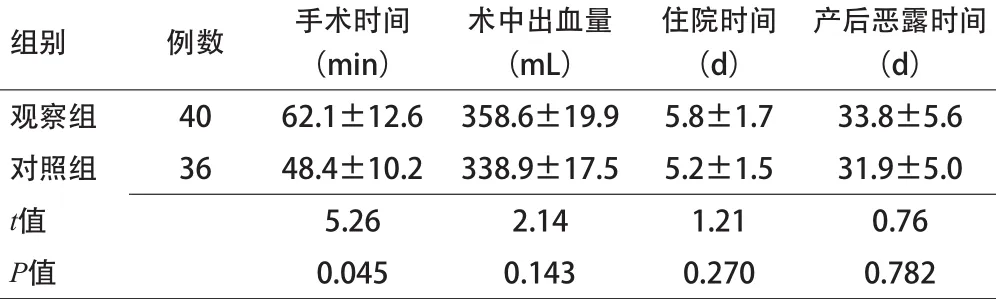
表1 2组患者相关手术指标比较(x±s)
2.2 2组患者并发症情况比较 观察组患者出现产褥病2例(5.00%),对照组出现产褥病2例(5.56%),均为切口感染,2组比较,观察组并发症发生率低于对照组,但差异无统计学意义(χ2=2.70,P=0.100)。
3 讨论
妊娠合并子宫肌瘤是高危妊娠之一,多发于30岁以上妇女中,本研究的一般资料中亦证实此结果。随着晚婚以及高龄产妇的渐趋增多,本病的发病率日渐增多,由于本病的早期临床症状多不明显,多在体检中发现,随着疾病的发展,出现月经改变,下腹部包块尿频尿急等压迫症状,常规妇科检查时出现子宫增大的表现,但是妊娠合并子宫肌瘤时容易被妊娠期症状所掩盖[3-4],容易影响判断,随着超声医学的不断发展,使得本病的确诊率得以增加。
本病的病因目前尚不清楚,有学者认为其与雌孕激素有关[5-6],由于孕激素对于肌组织增生以及刺激肿瘤生长具有一定作用,而孕妇的雌孕激素的长期高水平则可导致肿瘤的生长,同时,由于妊娠期子宫结缔组织增生以及肌纤维肥大等因素,可促使肌瘤的生长加速,易发生玻璃样变以及红色变性为主要表现的各种退行性变。由于子宫肌瘤的大小及位置对于妊娠的影响各异,一般而言,粘膜下肌瘤容易导致早期流产,而宫颈及宫角肌瘤容易导致不孕或者异位妊娠,肌壁间肌瘤容易压迫宫腔,导致早产,甚或是威胁胎儿活动,导致胎位异常。因此,有学者提出,为减少产褥期并发症,妊娠合并大型子宫肌瘤时,应视为剖宫产同时行肌瘤剔除术的主要指征[7-8]。
本研究结果显示,与对照组比较,观察组患者的手术时间显著增加,差异具有统计学意义(P<0.05),术中出血量、住院时间以及产后恶露时间虽高于对照组,但差异无统计学意义,同时2组并发症比较差异无统计学意义。表明妊娠合并子宫肌瘤行剖宫产术中切除未增加术后并发症的风险,安全可行性较好,具有临床推广价值。
[1] 张海欣,顾俊琴,王博堂,等.妊娠合并子宫肌瘤行剖宫产术中切除的临床分析[J].中国实用神经疾病杂志,2011,12(7):1151-1153.
[2] 杨秀丽.80例剖宫产同时手术治疗子宫肌瘤的效果观察[J].当代医学,2013,19(6):66.
[3] 郭爱芹.妊娠合并子宫肌瘤行剖宫产术中切除的临床研究[J].实用心脑肺血管病杂志,2012,20(4):614-615.
[4] 卢玉莲.剖宫产术中行子宫肌瘤剔除术 78 例临床分析[J].当代医学,2012,18(24):91-92.
[5] 朱洁云.姓娠合并子宫肌瘤剖宫产术时处理的临床探讨[J].国际医药卫生导报,2010,16(16):1984-1986.
[6] 王凤花.剖宫产同时行子宫肌瘤剔除术79例报道[J].当代医学,2011,17(13):79-80.
[7] 姚立丽,张云山.剖宫产同时行子宫肌瘤剔除术的安全性分析[J].山东医药,2013,53(12):43-44.
[8] 艾永生,高岩,周羽,等.剖宫产术时行子宫肌瘤剔除术60例分析[J].实用妇产科杂志,2013,29(12):941-942.
10.3969/j.issn.1009-4393.2016.8.033
湖南 416400 花垣县人民医院妇产科 (颜贵新)
