电视胸腔镜肺叶切除术治疗早期非小细胞肺癌临床分析
2015-11-15柯有力
罗 东 尹 杰 柯有力
(湖北省武汉市第一医院心胸外科,武汉市 430022)
肺癌是发病率和死亡率最高的癌症,其中80%为非小细胞肺癌(non-small lung cancer,NSCLC)[1]。在我国,肺癌死亡率由东北向南、由东向西呈逐渐下降趋势。肺癌一直是全球研究的重点,手术是治疗NSCLC有效的方法,虽然开胸手术能够直接接触病灶,手术切除完全,但切口大,出血多,术后容易发生肺部并发症,创面愈合时间长。1910年瑞典医生Jacobareus首先在临床上使用胸腔镜,电视胸腔镜手术(video assisted thoraeie surgery,VATS)是胸外科微创的代表性手术,可以治疗自发性气胸、肺癌、纵隔肿瘤、胸膜病变等胸部疾患[2]。2007年,肺癌指南的外科手术原则将全胸腔镜下肺叶切除列为早期NSCLC治疗的标准手术方式。本研究针对非小细胞肺癌采用电视胸腔镜下肺叶切除术,分析与传统手术治疗的区别,现报告如下。
1 资料与方法
1.1 一般资料 选取2010年1月至2012年4月收治的经病理证实的非小细胞肺癌患者82例,所有患者均经影像学、病理学检查等明确诊断。纳入标准:①所有患者诊断均符合2009第七版的肺癌TNM分期标准[3],属于Ⅰ、Ⅱ期;②年龄在18~75岁;③有可测量的实体瘤病灶;④均经病理证实为非小细胞肺癌;⑤无手术禁忌证;⑥病变直径小于5 cm;⑦未做放化疗,且为初次手术患者。排除标准:①心、肾、肝功能严重障碍及糖尿病或恶病质;②年龄<18岁或>75岁;③妊娠期或哺乳期妇女;④有颅内转移或合并其他脏器肿瘤;⑤精神、心理疾病不能配合治疗。82例患者按照入院顺序随机分为观察组41例和对照组41例,观察组男25例,女16例;年龄42~74岁,平均年龄(58.8±10.7)岁;肿瘤大小1.23 ~4.87 cm,平均为(2.97 ±1.03)cm;临床分期:Ⅰ期34例,Ⅱ期7例;病理分型:鳞癌12例,腺癌22例,其他 7例。对照组男 23例,女 18例;年龄39~75岁,平均年龄 (57.9 ±9.9)岁;肿瘤大小1.42~4.91 cm,平均为(3.02 ± 1.14)cm;临床分期:Ⅰ期33例,Ⅱ期8例;病理分型:鳞癌14例,腺癌24例,其他3例。两组患者在年龄、性别、临床分期及病理分型等方面具有临床可比性。
1.2 治疗方法 对照组采用传统肺叶切除术治疗。观察组采用左侧双腔气管插管全身麻醉,术中单肺通气。患者健侧折刀卧位,上肢上悬固定于头架上,常规消毒铺巾,在腋前线第7或第8肋间处做一1.5 cm的观察孔,置入胸腔镜;结合肿瘤位置于腋前线第4或3肋间处做一1.5 cm的操作孔,然后于腋后线第7肋间作约2 cm切口作为副操作孔。首先对胸内进行探查,若发现胸膜腔内有明显组织粘连,将粘连组织分离,增加肺叶的活动度,另外分离发育不全肺裂,通过操作孔深入手指对肺部病变进行触诊,可了解病变组织信息,探查肿瘤能否完全切除。分离肺静脉、肺动脉和支气管,支气管残端采用内镜下直线切割缝合器处理。根据探查情况对肺部周围型结节进行楔形切除,术中冰冻切片,提示恶性病变者行相应肺叶切除,同时行左右侧淋巴结清扫。切除的肺叶放入标本袋,从主操作孔移走。用温蒸馏水清洗胸腔,并行漏气试验,放置引流管,关闭胸腔。
1.3 观察指标 ①观察两组术中和术后基本情况,包括手术时间、术中出血量、术后总引流量、引流管留置时间、术后住院时间、镇痛药使用次数及淋巴结清扫个数;②观察两组术后并发症情况;③随访两组1年肿瘤局部复发率、转移率和3年生存率。
1.4 随访 所有患者治疗后采用电话随访和每隔3个月复查CT形式进行跟踪随访,全部病例随访时间至少2年,末次随访时间2014年4月8日。
1.5 统计学处理 采用SPSS 13.0软件进行处理,计数资料采用卡方检验,以P<0.05为差异有统计学意义。
2 结果
2.1 术中及术后情况比较 观察组术中失血量、术后总引流量、引流管留置时间、术后住院时间、镇痛药使用次数均短于或少于对照组,上述指标比较,差异具有统计学意义(P<0.05),两组在手术时间、淋巴结清扫个数方面比较,差异无统计学意义。见表1。
表1 两组患者术中及术后情况比较 (±s)
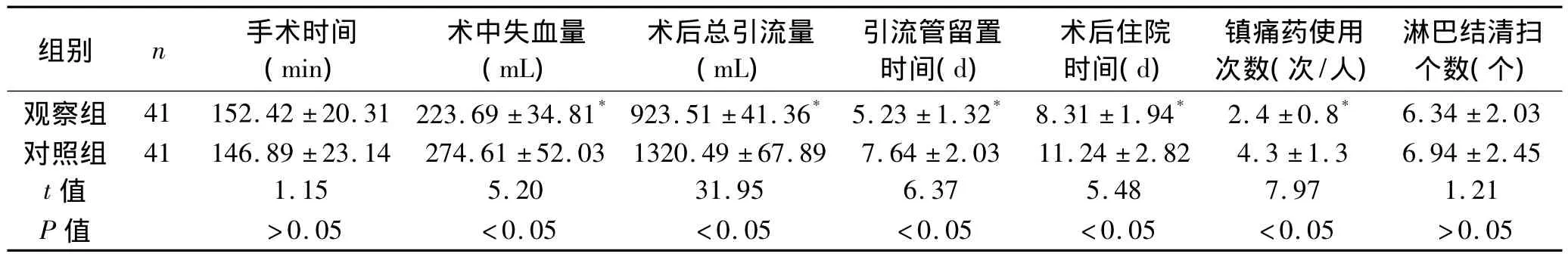
表1 两组患者术中及术后情况比较 (±s)
注:与对照组比较,*P <0.05。
组别 n 手术时间(min)术中失血量(mL)术后总引流量(mL)引流管留置时间(d)术后住院时间(d)镇痛药使用次数(次/人)淋巴结清扫个数(个)观察组 41 152.42 ±20.31 223.69 ±34.81*923.51 ±41.36* 5.23 ±1.32* 8.31 ±1.94* 2.4 ±0.8*6.34 ±2.03对照组 41 146.89 ±23.14 274.61 ±52.03 1320.49 ±67.89 7.64 ±2.03 11.24 ±2.82 4.3 ±1.3 6.94 ±2.45 t值 1.15 5.20 31.95 6.37 5.48 7.97 1.21 P值 >0.05 <0.05 <0.05 <0.05 <0.05 <0.05 >0.05
2.2 术后复发率、转移率及生存率比较 两组末次随访时间为2014.04.08,观察组41例中失访4例,随访率为90.24%,随访期间发生远处转移2例(4.88%),发生时间为术后17个月、22个月;发生纵隔淋巴结转移3例(7.32%),分别发生于术后9个月、16个月及25个月。2年无瘤生存期为87.80%(35/41),随访期间有5例死亡,2年生存率为87.80%(36/41)。对照组41例中失访3例,随访率为92.68%,随访期间远处转移6例(14.63%),分别发生于术后5个月、11个月、12个月、24个月、22个月、34个月。发生纵隔淋巴结转移5例(12.19%),发生于术后9个月、12个月、23个月、32个月、34个月。2年无瘤生存期为73.17%(30/41)。随访期间死亡10例,其中有2例内科疾患,分别死于肺部感染和肺栓塞,8例死于晚期肿瘤,2年生存率为80.78%(33/41)。两组2年无瘤生存期及2年生存率经卡方检验,不具有显著性差异。
2.3 术后并发症比较 观察组发生并发症4例(9.76%),包括1例乳糜胸,术后乳糜胸持续8 d,行VATS胸导管结扎后好转,1例房颤,1例肺不张,1例肺炎。对照组发生并发症13例(31.70%),包括5例房颤,2例切口慢性疼痛,3例漏气,1例肺不张,1例胸腔积液,1例肺炎,均经保守治疗后好转。两组术后并发症发生率比较,差异具有统计学意义(χ2=4.75,P <0.05)。
3 讨论
肺癌是癌症第一杀手,男性的发病比例明显高于女性,在我国肺癌男女性别比在2∶1左右,年龄发病率曲线出现前移,且发病率和死亡率随年龄而上升,而吸烟是最重要的因素[4]。非小细胞肺癌占肺癌的80%左右,早期非小细胞肺癌采用手术治疗预后较佳。电视胸腔镜技术(VATS)是一种胸部微创手术,与开胸手术相比,能够取得同等疗效,且具有创伤小、疼痛轻、术后恢复快等优点[5]。随着胸腔镜技术的日趋规范和成熟,已经成为胸外科医生常用手术。2010年版美国NCCN肺癌诊疗指引中,胸腔镜肺叶切除术已被正式列为非小细胞肺癌根治性手术方式[6],本研究针对Ⅰ、Ⅱ期非小细胞肺癌采用VATS技术治疗,考察了其安全性和有效性。
VATS肺叶切除术是在监视器下完成,术中冷光源提供照明,且镜头具有放大作用,有利于手术操作,避免了周围组织损伤,降低了术中风险。观察组患者术中出血量少于对照组(P < 0.05),与国外研究相一致[7,8]。观察组术后总引流量、引流管留置时间、术后住院时间均短于对照组(P <0.05),这与 Whitson等[9]研究相一致。传统开胸手术切口较大,术后疼痛较严重,常需要麻醉药术后镇痛。本研究均使用盐酸布桂嗪镇痛,对照组使用镇痛药次数明显多于观察组(P<0.05),说明VATS组术后疼痛较轻。
淋巴结清扫术是肺癌外科治疗的基本原则,是保证手术疗效的关键,也是肿瘤学安全性的要求。淋巴结多伴随支气管、血管的生长,阳性中大淋巴结容易与肺门结构致密粘连、浸润,导致肺门解剖困难,增加肿瘤残留。因此,对于Ⅲ期以上的非小细胞肺癌采用开胸手术治疗,根治效果更彻底。VATS肺叶切除术适合Ⅰ、Ⅱ期非小细胞肺癌。本研究显示,两组在清扫淋巴结总数上不具有显著性差异。这一结论与近几年国外发表的相关文章结论相一致[10,11]。说明VATS肺叶切除术治疗Ⅰ、Ⅱ期非小细胞肺癌能与开胸手术达到同样的根治效果,具有肿瘤学安全性。
本研究结果显示,观察组发生并发症4例(9.76%),对照组并发症 13 例(31.70%),差异有统计学意义(P<0.05)。具体主要为肺部并发症,还包括房颤等。笔者认为,VATS围手术期具有良好的安全性,较开胸具有一定的优势。
术后复发率及远处转移率是评价恶性肿瘤根治与否的重要指标,降低术后复发率、远处转移率,提高生存率是治疗恶性肿瘤的宗旨[12]。本研究显示,两组在2年复发率、远处转移率不具有显著性差异,说明VATS能与开胸手术一样达到根治的效果。观察组2年术后生存率明显高于对照组(P<0.05),说明VATS治疗Ⅰ、Ⅱ期非小细胞肺癌能达到与开胸手术同样的远期效果。
VATS还处于发展阶段,尚存在诸多不足,限制了在肺癌中的应用,目前主要有:①胸腔广泛粘连,胸腔镜无法进入;②若胸腔内大出血,则无法控制;③炎症组织包裹肺叶血管,则肺叶不易切除[13]。此外,该技术操作需要经过系统学习才能掌握,因此限制了本方法的开展。通过本研究可以看出,VATS肺叶切除术可作为Ⅰ、Ⅱ期非小细胞肺癌的手术术式,可降低术后并发症发生率,安全有效。
[1]孙 燕.肺癌流行病学与肺癌预防[J].中国肺癌杂志,2000,3(6):404 -405.
[2]Lee P,Mathur PN,Colt HG.Advances in Thoracoscopy:100 years since Jacobaeus[J].Respiration,2010,79(3):177 -186.
[3]叶 波,杨龙海,刘向阳.最新国际肺癌TNM分期标准修订稿解读[J].中国医刊,2008,44(1):21 -23.
[4]钱桂生,余时沧.肺癌流行病学最新资料与启示[J].中华结核和呼吸杂志,2012,35(2):87 -89.
[5]杨富涛.电视胸腔镜肺叶切除术和传统开胸肺叶切除术治疗Ⅰ-Ⅱ期非小细胞肺癌的疗效[J].中国临床药理学杂志,2013,29(5):328 -330.
[6]张 力.2010年第1版NCCN临床肿瘤治疗指南小细胞肺癌部分解读[J].国际呼吸杂志,2010,30(22):1355 -1357.
[7]Walker WS,Codispoti M,Soon SY,et al.Long-term oulcomes following VATS lobectomy fo.non-small cell bronchogenic carcinoma[J].European Journal of Cardio-Thoracic Surgery,2003,23(3):397 -402.
[8]Yim AP1,Izzat MB,Liu HP,et al.Thoracoscopic major lung resections:An Asian perspective[J].Semin Thorac Cardiovasc Surg,1998,10(4):326 -331.
[9]Whitson BA,Andrads RS,Boettcher A,et al.Video-assisted thoracic surgery is more favorable than thoracotomy for resection of clinical stage no-small cell lung cancer[J].Ann Thorac Surg,2007,83(6):1965 -1970.
[10]Watanabe A,Koyanagi T,Ohsawa H,et al.Systematic node dissection byVATS is not inferior to that through an open thoracotomy:acomparativeclinicopathologic retrospective study[J].surgery,2005,138(3):510 -517.
[11]Mahtabifard A,Fuller CB,McKenna RJ.Video-Ass Thoracic Surgery Sleeve lobectomy:A Case Series[J].The Annals of Thoracic Surger,2008,85(2):729 -732.
[12]陈海兵,朱 全,陈 亮.连续231例全电视胸腔镜肺叶切除术治疗非小细胞肺癌近、远期疗效分析[J].中国胸心血管外科临床杂志,2013,20(6):673-678.
[13]Greelish JP,Friedberg RJ.Secondary pulmonary maligancy[J].Surg Clin North Am,2000,80(2):633 -657.
