吞咽功能障碍的老年重症患者经鼻肠管和鼻胃管肠内营养的比较
2015-04-21朱宝华
江 洁,朱宝华
吞咽功能障碍的老年重症患者经鼻肠管和鼻胃管肠内营养的比较
江 洁,朱宝华*
(南京市市级机关医院重症医学科,南京 210018)
比较经鼻肠管和鼻胃管两种途径在伴有吞咽功能障碍的老年重症患者中的肠内营养(EN)支持的效果及并发症情况,以选择更安全有效的EN途径。选取2012年1月至2014年11月在南京市市级机关医院重症医学科住院的伴有吞咽功能障碍的老年患者共53例进行EN,将患者随机分为留置鼻胃管组(31例)和留置鼻空肠管组(22例)。EN 2周后观察两组的营养指标情况、并发症发生率及预后,进行比较及统计分析。两组患者中鼻空肠管组前白蛋白升高更显著,胃肠道并发症及吸入性肺炎发生率均显著下降,差异存在统计学意义(<0.05)。但机械通气率和病死率两组相比差异无统计学意义(>0.05)。伴有吞咽功能障碍的老年重症患者应用鼻空肠管给予EN更为安全、有效。
肠道营养;危重病;鼻空肠管;老年人
营养不良是老年危重症患者普遍存在的问题。因意识状态、脑血管合并症、气管插管、咽喉及食管等部位组织退行性变等,常常导致了老年患者存在吞咽功能障碍,无法顺利进食。因此肠内营养(enteral nutrition,EN)支持已成为老年重症患者的主要营养支持方式。但长期留置胃管的患者,由于咽喉部受到胃管的刺激,环状括约肌不同程度的损伤和功能障碍,增加了食物反流的可能,同时老年危重症患者多有排空延迟和胃、食管反流以及胃肠动力障碍等,易发生吸入性肺炎(aspiration pneumonia)。目前有研究认为,空肠喂养可以减少这些并发症的发生。我们将入住重症监护病房(intensive care unit,ICU)、需长期营养支持同时存在吞咽功能障碍的老年患者随机分为鼻胃管组和鼻空肠管组,比较两组患者EN治疗的效果、耐受性和吸入性肺炎的发生率,探讨危重症患者恰当的肠内营养支持方式。
1 对象与方法
1.1 研究对象
选取2012年1月至2014年11月南京市市级机关医院重症医学科住院的存在吞咽功能障碍的老年患者共53例,将患者随机分为鼻胃管组(31例)和鼻空肠管组(22例)。鼻胃管采取徒手植入,植入深度在(54.19±3.39)cm,鼻贴固定;鼻空肠管采用经超细胃镜植入,植入深度在(107.05±7.42)cm,鼻贴固定并经X线造影确认末端进入十二指肠水平部或空肠上段。纳入标准:(1)存在营养不良或营养不良风险,需要EN支持;(2)存在吞咽功能障碍,昏迷或者洼田饮水试验(Kubota drinking test)阳性,但无法行胃或空肠造瘘术;(3)开始EN前无肺部感染。
1.2 肠内营养治疗的方案
均给予市售成品肠内营养混悬液,严密观察消化道症状,每4h回抽一次,若胃内残留量>100ml,减慢营养液输注速度,若>200ml,应停止输注,待胃肠功能恢复后继续EN治疗。患者出现腹胀症状,可给予胃肠动力药。出现腹泻则减少EN的量或调整营养液种类,同时行粪便球杆比及培养检测,若为肠道菌群失调,给予对症处理。所有EN患者均采用鼻饲泵泵入营养液,鼻饲泵加温器温度控制在38℃左右。EN时,床头抬高30°~45°,起始输注速度为20ml/h,若无不良反应,逐渐加快输注速度至120ml/h。
1.3 观察指标
1.3.1 营养指标 EN治疗前和治疗后2周,分别对患者抽血检测血清白蛋白(serum albumin,ALB)、前白蛋白(prealbumin,PA)、淋巴细胞(lymphocyte)计数等指标。
1.3.2 胃肠道功能障碍指标 开始EN后,每4h评估患者胃内残留量并记录,当胃内残留量>200ml时诊断为胃潴留,同时监测腹胀、腹泻、呕吐、消化道出血等指标。
1.3.3 吸入性肺炎指标 有误吸史,X线胸片上有肺纹理改变或新发病灶,并伴有下列表现之一者:(1)体温≥37.5℃;(2)咯脓痰或痰量明显增多;(3)肺部出现湿性啰音和(或)肺实变体征;(4)外周血白细胞总数或中性粒细胞升高。
1.4 判断标准
洼田饮水试验。患者坐位,饮30ml常温水,观察全部饮完的情况及时间,分为5级:Ⅰ级,可一次喝完,无呛咳;Ⅱ级,分≥2次喝完,无呛咳;Ⅲ级,能一次喝完,但有呛咳;Ⅳ级,分≥2次喝完,并有呛咳;Ⅴ级,呛咳不断,难以全部喝完。Ⅲ、Ⅳ、Ⅴ级为饮水试验阳性,判定为吞咽功能障碍。
1.5 统计学处理
2 结 果
2.1 一般结果
53例患者,其中男34例,女19例,包括呼吸心跳骤停5例,急性脑血管意外15例,颅内感染2例,帕金森病7例,肝性脑病3例,急性肾衰5例,严重心衰16例。鼻胃管组年龄(84.61±7.19)岁,急性生理与慢性健康评分Ⅱ(Acute Physiology and Chronic Health Evaluation,APACHE Ⅱ)(25.01±8.48)分,入组前营养风险筛检(Nutrition Risk Screening,NRS)2002评分(5.09±1.02);鼻空肠管组年龄(85.68±3.86)岁,APACHEⅡ评分(21.06±6.29)分,入组前NRS2002评分(5.19±0.79),两组患者在年龄、APACHE Ⅱ评分及NRS2002评分上差异均无统计学意义(>0.05)。
2.2 营养指标情况
治疗前两组ALB、PA、淋巴细胞计数等水平差异均无统计学意义(>0.05)。治疗后,鼻空肠管组ALB及PA水平均较鼻胃管组高(<0.05)。淋巴细胞计数治疗后两组差异无统计学意义(>0.05;表1)。
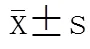
表1 两组患者治疗前后营养指标情况比较
ALB: albumin; PA: prealbumin. Compared with naso-jejunal tube group,*<0.05
2.2 并发症及预后情况
胃肠道并发症(gastrointestinal complications)包括胃潴留、腹胀、腹泻、呕吐、消化道出血等。与鼻胃管组比较,鼻空肠管组发生胃肠道并发症及吸入性肺炎的比例均下降(<0.05)。但机械通气率(mechanical ventilation rate)和28d病死率(mortality)两组相比差异无统计学意义(>0.05;表2)。
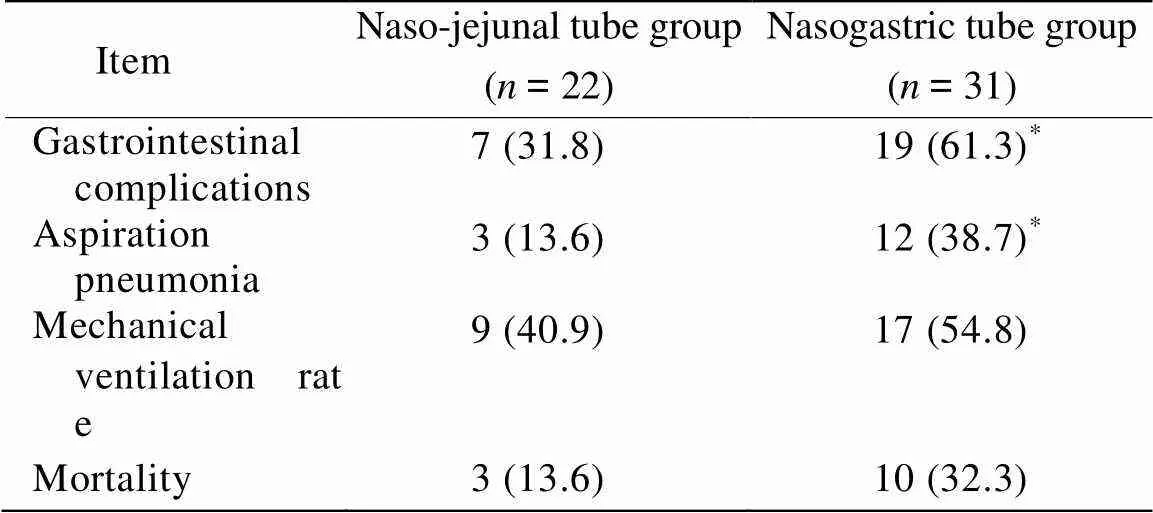
表2 两组患者并发症及预后情况
Compared with naso-jejunal tube group,*<0.05
3 讨 论
老年危重症患者由于进食量减少、消化吸收功能减退和能量代谢改变等原因,营养不良通常在入ICU前就已存在,加之合并慢性疾病、严重感染或应激等因素,机体处于高分解代谢状态,营养状况进一步恶化,表现为静息能量消耗的增加和蛋白质分解增强,机体处于负氮平衡[1]。因此营养不良是老年危重症患者普遍存在的问题。2012年中华医学会组织的全国老年住院患者的营养调查结果显示,具有营养不良风险的老年患者比例达49.70%,已发生营养不良为14.67%[2]。因此,及时采取合理的EN支持治疗,对降低并发症的发生率,缩短老年危重症患者ICU的入住时间,降低病死率显得尤为重要。
但老年重症患者因脏器功能减退,脑血管意外,口咽部相关疾病,药物以及气管插管、镇静剂使用等医疗护理操作而常常出现吞咽功能障碍,导致误吸。有报道称老年患者误吸发生率高达40%~70%[3−6]。荷兰学者[7]的荟萃分析显示,导致误吸的主要因素有:年龄、男性、肺部疾病、吞咽困难、糖尿病、严重痴呆、ACE基因多态性、口腔疾病、营养不良、帕金森病、抗精神病药物、质子泵抑制剂以及血管紧张素转换酶抑制剂(ACEI药物)的使用等。高误吸风险给老年重症患者的营养支持带来困难,选择恰当的EN实施途径显得尤为重要。2013年中华医学会制定的《老年患者肠外肠内营养支持中国专家共识》建议对高吸入性肺炎风险的患者,应选择经各种途径(如鼻空肠管、空肠造口术或内镜下肠造口)的空肠置管技术[2]。在实际工作中我们发现,老年重症患者,因营养不良、机械通气及严重感染导致的凝血功能障碍等因素,行内镜下胃肠造口受限。研究中,我们采用鼻胃镜引导下鼻空肠管置管技术来实现幽门后喂养,操作难度小,患者耐受性好,置管成功率高[8]。结果显示,和鼻胃管组比较,鼻空肠管组PA等营养指标增加更迅速,同时吸入性肺炎、胃肠道不耐受情况更少。
ALB作为营养状况的重要评价指标,在严重疾病状态因为疾病消耗、体液潴留稀释、炎症反应导致的血管通透性增高、ALB渗漏等,常常不能及时准确地反映营养状况变化。在我们的研究中,两组患者营养支持两周后ALB水平均无增高,鼻胃管组反而有显著下降,考虑与上述因素有关。而PA半衰期短,能迅速反映机体的营养状态及合成情况,在合理的营养支持下,短期内就可有显著变化[9]。
淋巴细胞计数也是常见的营养状况评价指标,但其主要反映免疫功能,常常在创伤、感染等严重应激的重症患者中出现一定程度的抑制,从而影响其对营养状况评价的准确性。有学者研究[10],在>60岁的老年患者,淋巴细胞计数与营养状况关系并不大。本研究两组患者营养支持前后淋巴细胞计数变化差异无统计学意义,原因可能与此有关。
本研究中两组患者营养支持观察时间仅两周,部分患者仍处于应激期,因此营养状况的改善尚不显著,后续可继续进行长期营养状况、并发症及预后的监测,以进一步证实经鼻空肠管途径的肠内营养支持在对老年吞咽功能障碍患者的治疗中具有的优势。
[1] Society of Critical Care Medicine, Chinese Medical Association. Recommendations for Nutritional Support in Critically Ill Patients, China(2006)[J]. Chin J Surg, 2006, 44(17): 1167−1177. [中华医学会重症医学分会. 中国重症加强治疗病房危重患者营养支持指导意见(2006)[J]. 中华外科杂志, 2006, 44(17): 1167−1177.]
[2] The Elderly Nutrition Support Group, Chinese Society for Parenteral and Enteral Nutrition. Chinese Experts Consensus of Parenteral and Enteral Nutrition Support (2013)[J]. Chin J Geriatr, 2013, 32(9): 913−929. [中华医学会肠外肠内营养学分会老年营养支持学组. 老年患者肠外肠内营养支持中国专家共识[J]. 中华老年医学杂志, 2013, 32(9): 913−929.]
[3] Lanspa MJ, Jones BE, Brown SM,. Mortality, morbidity, and disease severity of patients with aspiration pneumonia[J]. J Hosp Med, 2013, 8(2): 83−90.
[4] Sura L, Madhavan A, Carnaby G,. Dysphagia in the elderly: management and nutritional considerations[J]. Clin Interv Aging, 2012, 7: 287−298.
[5] Liu YY, He XL, Li XL,. Risk factors and clinical diagnosis and treatment for aspiration in the elderly[J]. Chin J Mult Organ Dis Elderly, 2014, 13(8): 633−636. [刘媛媛, 何晓乐, 李晓玲, 等. 老年人误吸的危险因素及临床诊治进展[J]. 中华老年多器官疾病杂志, 2014, 13(8): 633−636.]
[6] Osawa A, Maeshima S, Tanahashi N. Water-swallowing test: screening for aspiration in stroke patients[J]. Cerebrovasc Dis, 2013, 35(3): 276−281.
[7] Van der Maarel-Wierink CD, Vanobbergen JN, Bronkhorst EM,. Risk factors for aspiration pneumonia in frail older people: a systematic literature review[J]. J Am Med Dir Assoc, 2011, 12(5): 344−354.
[8] Jiang J, Xu QL, Zhu BH,. Ultra-fine endoscopically assisted naso-jejunal tube placement in ICU[J]. J Southeast Univ (Med Sci Ed), 2013, 32(6): 759−761. [江 洁, 徐巧莲, 朱宝华, 等. 超细胃镜引导鼻空肠管置入在老年ICU患者中的应用[J]. 东南大学学报(医学版), 2013, 32(6): 759−761.]
[9] Chertow GM, Ackert K, Lew NL,. Prealbumin is as important as albumin in the nutritional assessment of hemodialysis patients[J]. Kidney Int, 2000, 58(6): 2512−2517.
[10] Kuzuya M, Kanda S, Koike T,. Lack of correlation between total lymphocyte count and nutritional status in the elderly[J]. Clin Nutr, 2005, 24(3): 427−432.
(编辑: 李菁竹)
Enteral nutrition by naso-jejunal tube and naso-gastric tube for critically ill elderly patients with swallowing dysfunction: a comparative study
JIANG Jie, ZHU Bao-Hua*
(Department of Critical Care Medicine, Nanjing Municipal Authority Hospital, Nanjing 210018, China)
To compare the efficiency and complication incidence of the 2 routes of enteral nutrition(EN), through naso-jejunal tube and nasogastric tube, for critically ill elderly patients with swallowing dysfunction in order to explore more safe and effective way of EN.A total of 53 critically ill elderly patients with swallowing dysfunction admitted in our hospital from January 2012 to November 2014 were recruited in this study. They were randomly divided into 2 groups according to different routes of EN, indwelling naso-jejunal tube (=31), and indwelling nasogastric tube (=22). In 2 weeks after EN, the nutrition indicators, incidences of complications and clinical outcomes were observed and compared between the 2 groups.Compared with the patients using nasogastric tube, those with naso-jejunal tube had more significantly elevated prealbumin, and obviously lower incidences of gastrointestinal complications and aspiration pneumonia (<0.05). However, no significant difference was seen in mechanical ventilation frequency and mortality between the 2 groups (>0.05).Naso-jejunal tube for EN is more safe and effective for the critically ill elderly patients with swallowing dysfunction.
enteral nutrition; critical illness; naso-jejunal tube; aged
R459.3; R592
A
10.11915/j.issn.1671-5403.2015.04.062
2015−02−09;
2015−03−23
朱宝华, E-mail: 13512538600@139.com
