原发性小肠淋巴瘤的CT诊断
2015-03-15路旭东
路旭东
(无锡市人民医院 医学影像科,江苏无锡214023)
原发性小肠淋巴瘤的CT诊断
路旭东
(无锡市人民医院医学影像科,江苏无锡214023)
〔摘要〕目的:探讨原发性小肠淋巴瘤的CT表现,以提高对该病的认识。方法:搜集经手术病理证实的原发性小肠淋巴瘤17例,术前均行CT平扫,12例加做增强扫描,通过对CT图像进行观察分析,总结其特点。结果:发病部位以回肠多见(包括累及回盲部)(n=15)。CT表现为肠壁广泛性增厚13例,其中8例肠腔呈“动脉瘤样扩张”;肠腔内软组织肿块4例,肠腔不同程度狭窄。增强扫描病变呈轻至中度强化,坏死少见。该两型中10例伴有周围和(或)肠系膜淋巴结肿大。继发改变主要包括肠梗阻、肠套叠、肠穿孔。结论:原发性小肠淋巴瘤的CT表现具有一定特征性,能清楚显示肠管壁增厚的程度、浸润范围、周围淋巴结情况及继发改变,对肿瘤的诊断有较大帮助。
〔关键词〕小肠,淋巴瘤,计算机成像,体层摄影术
原发性小肠淋巴瘤(primary small intestinal lymphoma,PSIL)是一种较少见的原发于小肠黏膜下淋巴组织的结外淋巴瘤。受小肠解剖位置和长度的制约,消化道内窥镜及X线小肠造影检查对小肠病变的检出具有一定的局限性,容易导致漏诊、误诊[1]。本文回顾性分析本院17例经手术后病理证实的PSIL的CT表现,旨在提高对该病的认识及诊断水平。
1 材料与方法
1.1临床资料
搜集本院2007年5月~2015年2月间行CT检查并经手术病理证实的17例原发性小肠淋巴瘤患者的资料,其中男12例,女5例,发病年龄21~86岁(平均60.3岁)。临床症状缺乏特异性,主要包括:腹部不适或腹痛16例,恶心呕吐5例,便血3例,大便性状改变4例,腹部包块2例,体重下降2例。病程从急性起病至半年不等。手术后病理均为非霍奇金淋巴瘤,其中B细胞淋巴瘤15例,T细胞淋巴瘤2例。
1.2影像学检查
采用Siemens双源CT机及GE4排螺旋CT机进行全腹部扫描,扫描范围自膈顶至耻骨联合水平。扫描前禁食6h,扫描前半小时分次口服500mL阴性对比剂(水)或阳性对比剂(稀释泛影葡胺或显影比乐)以充盈胃肠道。扫描参数如下:管电压120kV,管电流250mAs,层厚、层距均为5~10mm。其中12例加做增强扫描,采用非离子型对比剂碘佛醇80~100mL,使用高压注射剂以2.5~3mL/s经肘静脉团注后行动脉期扫描(25s)和门脉期扫描(60s)。
2 结果
2.1发病部位
15例发生于回肠,其中4例累及回盲部;2例发生于空肠。
2.2CT表现
本组13例为肠壁广泛性浸润型,其中10例表现为肠壁较均匀一致性增厚,3例表现为不规则增厚,局部见结节样突起,病变肠管与正常段分界欠清,肠腔粘膜面受破坏不光整。该型中8例伴有肠腔明显扩张,呈动脉瘤样改变,肠腔内见内容物及气液平(见图1、图2);本组4例为软组织肿块型,表现为肠腔内较大的孤立息肉状或结节状软组织肿块(见图3),其中2例密度均匀, 2例不均匀,病变相应部位肠腔不同程度狭窄。12例行增强扫描者呈轻至中度强化。17例中10例伴有肠道病变周围和(或)肠系膜淋巴结肿大。继发改变包括肠套叠3例,肠梗阻2例,肠穿孔2例,伴有腹盆腔积液5例。肠管周围脂肪间隙多较清晰。
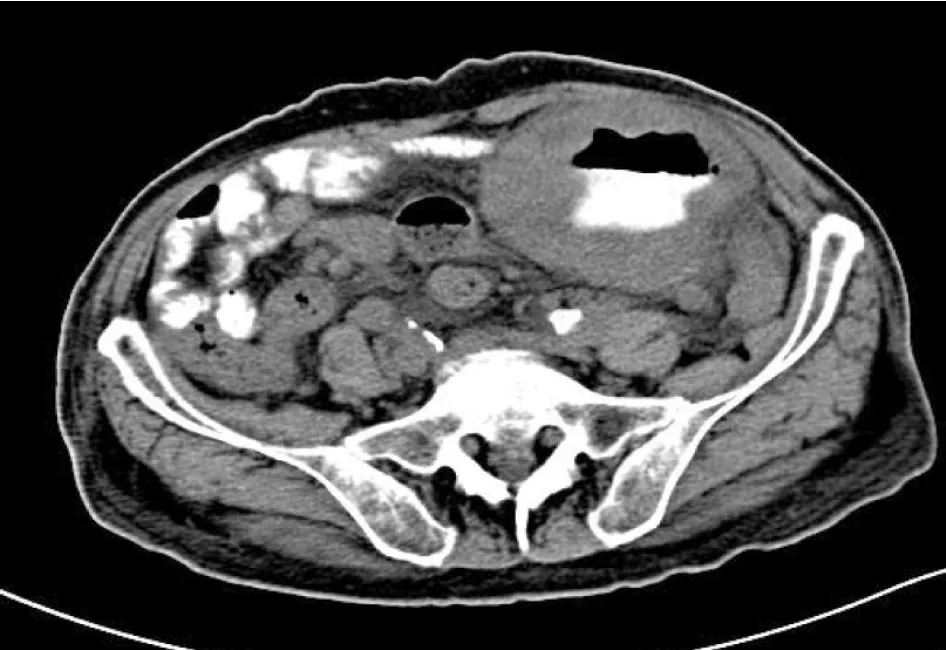
图1 患者,男,79岁,腹痛消瘦一月,CT表现为回肠壁弥漫性增厚,伴有肠腔“动脉瘤样扩张”
3 讨论
3.1概述
PSIL是较少见的消化道肿瘤,在小肠恶性肿瘤中占19%~38%,占所有原发性胃肠道淋巴瘤的20%~30%[2],近年来其发病率有所上升,但病因目前尚未完全阐明。PSIL起源于肠壁粘膜下淋巴组织,小肠任何部位均可发生,由于末段回肠淋巴组织丰富,因此该部位发病率最高。组织病理学上以B细胞来源的非霍奇金淋巴瘤多见。PSIL好发于中老年人,临床表现多样,缺乏特异性,主要表现为腹痛、腹部包块、便血或大便性状改变、发热、消瘦等非特异性症状,亦有因肠梗阻、肠穿孔等急腹症为首发症状,临床上难以与消化道其他恶性肿瘤或良性病变鉴别[3]。
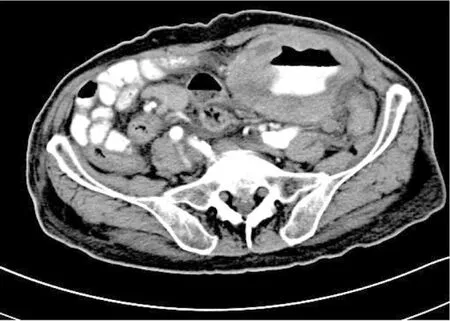
图2 同图1患者,作增强扫描后轻度强化
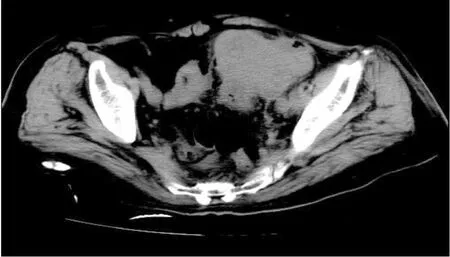
图3 患者,男,86岁,下腹痛伴便血一月,CT表现为盆部局部肠腔内软组织肿块,密切欠均匀
3.2CT影像学特征
该病的典型CT表现有肠壁增厚或肠腔内软组织肿块,病变段肠腔变形(扩张或狭窄)。肠壁增厚型主要表现为肠壁弥漫性增厚,多呈环形广泛性增厚,该型中有10例表现为肠壁较均匀一致增厚,3例表现为肠壁不规则增厚,局部呈结节状突起,最厚肠壁增厚至约3.5cm,肠壁增厚与正常小肠段分界欠清晰。病变范围常较广泛,甚至累及整段小肠,但多期扫描显示肠管形态可变,表明病变肠管仍能保持一定的柔软度和扩张度。增厚的肠管大多数伴有肠腔的扩张(肠腔宽度>30mm),此特征的病理机制为肿瘤生长过程中浸润、削弱肠壁的固有肌层,侵犯或破坏肌层的神经丛,引起肠管的张力减弱及顺应性降低,导致管壁增厚,管腔明显扩张[4,5],和肠梗阻引起的肠扩张机制不同。由此可见肠壁弥漫性增厚伴有“动脉瘤样扩张”为PSIL的较特征性的表现。肠腔内软组织肿块型主要表现为肠腔内结节状或息肉状软组织肿块,多发生于回盲部,轮廓不光整,呈分叶状、宽基底突向肠腔生长,引起肠腔不同程度狭窄,肿块内密度可均匀,增强扫描后呈轻中度强化,亦可表现为不均匀,局部囊性变、坏死[6]。较大的肿块在肠壁浸润时可引起肠管蠕动异常,继发肠套叠,本组4例肿块型中有3例发生肠套叠,且均发生于回盲部,其中2例继发肠梗阻表现,息肉状肿块伴肠套叠或肠梗阻也具有一定的特征性。
此外,有文献报道,肠壁增厚且肠腔明显扩张同时伴发肠系膜多发淋巴结肿大,则强烈提示淋巴瘤可能[7]。本组有10例伴有周围和(或)肠系膜淋巴结肿大,PSIL伴发增大的淋巴结范围多较局限,密度均匀,增强后均匀强化。其中1例表现为肠系膜淋巴结明显肿大、融合,包绕肠系膜及其血管,呈“夹心面包征”,尽管文献上认为其较具特征性[8],但本组发生率低。
另外,小肠原发性T细胞淋巴瘤病理上主要表现为小肠节段性受累,伴多发溃疡形成,可侵犯全层伴穿孔。本组2例发生肠穿孔均为T细胞型,这与病理基础相符。但本组搜集病例较少,肠穿孔在T细胞型淋巴瘤的发生率有待更多病例统计。
3.3鉴别诊断
本病主要与小肠腺癌、间质瘤、克罗恩病等鉴别[9,10]。(1)小肠腺癌好发于近端空肠,表现为肠壁较局限性增厚,肠管内缘粘膜明显破坏,病变管壁形态僵硬,相应管腔呈向心性狭窄,常易导致肠梗阻,增强扫描病变强化较明显,进展期易出现浆膜外直接侵犯。而PSIL常表现为较广泛的肠壁增厚,常伴动脉瘤样扩张,浆膜外脂肪间隙多较清晰,可资鉴别。(2)小肠间质瘤一般表现为类圆形或分叶状肿块,多向腔外生长,一般不引起肠腔狭窄或扩张。容易坏死囊变,增强扫描实质部分强化较PSIL明显,且静脉期强化程度下降。(3)小肠克罗恩病表现为肠壁卵石样增厚,呈节段性分布,肠腔偏心性狭窄,活动期肠壁明显水肿增厚、分层,系膜脂肪密度增高模糊,系膜血管呈梳齿样改变,周围淋巴结稍肿大,较易与PSIL鉴别。
综上所述,PSIL的CT表现具有一定的特征,CT检查对该病的检出及进一步治疗具有重要价值。特别是当小肠壁表现为环形广泛增厚且伴有肠腔“动脉瘤样扩张”时,应考虑到本病的可能,确诊主要依靠组织病理学及免疫组化检查。
[参考文献]
[1] Tari A1,Asaoku H,Kunihiro M,et al. Usefulness of positron emission tomography in primary intestinal follicular lymphoma[J]. World J Gastroenterol,2013, 19(12):1992-1996.
[2] Ghai S,Pattison J,Ghai S,et al.Primary gastrointestinal lymphoma:spectrum of imaging findings with pathologic correlation[J].Radiographics,2007,27(5):1371-1388.
[3] Huang GT, Zhu GH. Experience of the diagnosis and treatment of primary small intestine lymphoma[J]. Zhonghua Wai Ke Za Zhi,2010, 48(1): 45-47.
[4] Mustafa UM. Radiologic evaluation and staging of small intestine neoplasms[J]. European Journal of Radiology,2002,42(3):193.
[5] Freeman AH. CT and bowel disease[J]. The British Journal of Radiology,2001,74(877):4 .
[6] 杨朝武, 何光武, 李征宇, 等. 原发性胃肠道淋巴瘤64排螺旋CT/MRI影像特点分析[J]. 中国临床医学影像杂志, 2015, 26(1): 23-26.
[7] 尹洪芳,李挺.应用世界卫生组织淋巴组织肿瘤新分类对304例恶性淋巴瘤的重新评估[J].中华医学杂志,2003,83 (18):1556-1559.
[8] 刘林祥.原发性小肠淋巴瘤的放射诊断(综述)[J].国外医学临床放射学分册,1987,10:1-3.
[9] 茹新海, 赵健,徐新立, 等. 老年原发性小肠淋巴瘤螺旋CT的临床特征及诊断价值[J]. 中国老年学杂志, 2015, 35(5): 1415-1416.
[10] 谭本林. 小肠淋巴瘤与小肠腺癌的多层螺旋CT诊断与鉴别诊断[J]. 现代医药卫生, 2015, 31(6): 898-899.
CT diagnosis of primary small intestinal lymphoma
Lu Xudong
(Medical imaging department, Wuxi People’s Hospital Affiliated to Nanjing Medical University, Wuxi, Jiangsu Province, 214023)
Abstract:To investigate the CT manifestations of primary small intestinal lymphoma, and to improve the knowledge of this disease. Methods: 17 cases of primary small intestinal lymphoma proved by pathology were collected. All cases were underwent CT plain scan and 12 cases were received enhanced scan.The CT characteristics of each patient were observed and analyzed. Results: Most of the cases were located seen in the ileum (including the ileocecal valve involved)(n=15). 13 cases displayed as intestinal wall thickening, in which there were 8 cases demonstrated that the intestinal cavity dialated as “aneurysm”. The other 4 cases showed as soft tissue masses in the cavity with luminal stenosis. All the lesions showed mild to moderate enhancement after contrast agent injection. Peripheral and /or mesenteric lymph nodes were showed in 10 cases. Conclusion: The CT manifestations of primary small intestinal lymphoma has certain characteristics. CT examination is helpful in diagnosis of it.
Key words:Intestinal; Lymphoma; Computed; Tomography
收稿日期:2015-04-28
〔中图分类号〕R445
〔文献标识码〕A
〔文章编号〕1002-2376(2015)09-0009-03
