南宁市妇女人乳头状病毒感染状态及危险因素调查*
2015-01-06林晓琰韦妙成赖丽珍
韦 敏,林晓琰,黄 宁,韦妙成,梁 雯,赖丽珍
(广西壮族自治区妇幼保健院妇科,南宁 530003)
·调查报告·
南宁市妇女人乳头状病毒感染状态及危险因素调查*
韦 敏,林晓琰,黄 宁,韦妙成,梁 雯,赖丽珍
(广西壮族自治区妇幼保健院妇科,南宁 530003)
目的 调查南宁市妇女高危型人乳头状病毒(HPV)感染状态及危险因素。方法2014年1~6月,在该院妇科门诊就诊自愿参加进行宫颈癌机会性筛查及问卷调查的妇女431名为研究对象,收集她们的人口学信息和相关危险因素信息,并行常规妇科检查、生殖道微生物检测、宫颈细胞第2代杂交捕获技术(HC2)检测、细胞学检查。对可疑宫颈上皮内瘤变或宫颈癌患者行阴道镜检查活检,并进行组织病理学诊断。结果431名调查对象中,高危型HPV感染54例,感染率12.53%。在宫颈病变组与宫颈正常组中,高危型HPV阳性率分别为87.50%和9.64%,两者比较差异有统计学意义(P>0.05)。单因素及多因素研究分析,多个性伴侣(≥2个)和病原菌感染(尤其是细菌性阴道炎)是高危型HPV感染的高危因素。对阴道微生态环境的多因素分析显示,病原菌感染和细菌性阴道病是HPV病毒感染的高危因素。 结论 宫颈病变组中HPV感染率高于宫颈正常组,而初次性生活年龄早、多个性伴侣、病原菌感染、细菌性阴道病是HPV感染的危险因素。
宫颈上皮内瘤变;人乳头状病毒;危险因素
子宫颈癌是严重危害妇女健康的恶性肿瘤,在妇女恶性肿瘤发病率中,宫颈癌仅次于乳腺癌位居第二。据统计,全球每年有约50万宫颈癌的新发病例,而我国每年新发病例数约13万,占全世界宫颈癌新发病例的四分之一以上。目前的研究已经表明,高危型人乳头瘤病毒(HR-HPV)的持续感染是宫颈癌前病变及宫颈癌发生和发展的主要因素和必要条件[1]。广西壮族自治区是我国少数民族地区,其所处地理环境、风俗习惯等,决定了人口的文化背景、经济收入、生活方式、性行为方式等均具有自身的特点,本研究拟对广西南宁市妇女的阴道微生态环境与宫颈HR-HPV感染率进行调查,了解其生殖道感染及HR-HPV感染的情况,分析HR-HPV 感染的相关危险因素,为预防生殖道感染及HR-HPV 感染,阻断宫颈癌前病变及宫颈癌的发生提供相关的理论依据。
1 资料与方法
1.1 一般资料 随机选取2014年1月至2014年6月在我院妇科门诊就诊,有性生活史,自愿参加宫颈癌机会性筛查及问卷调查,年龄段18~65岁的南宁市妇女(全子宫切除、先天性无阴道者除外)共431名为调查对象。
1.2 检测方法 (1)进行问卷调查。通过医务人员与调查对象一对一的问卷调查,了解调查对象的一般资料如年龄、民族、职业、教育程度、经济收入水平、孕产次、初次性生活年龄、性伴侣数、避孕方式等。(2)妇科检查。观察记录阴道分泌物的颜色及性状,观察宫颈表面情况,同时棉签蘸取阴道壁上1/3分泌物及宫颈管分泌物,采用超高倍显微镜检测方法检查阴道的微生物情况,如阴道毛滴虫、细菌性阴道病、外阴阴道假丝酵母病、支原体、衣原体等,并同时记录乳酸杆菌的数量,即在超高倍(1000倍)镜检下计数每视野乳酸杆菌的数量,参照Nugent 阴道分泌物评分标准:0~<1个/1 000 F,计为+;1~4个/1 000 F为++;5~30个/1 000 F为+++;>30个/1 000 F为++++。阴道乳酸杆菌数量以大于++作为正常值。(3)HPV检测。利用Digene公司第2代杂交捕获技术(HC2)检测高危型HPV,该试剂盒能够检测出HPV16、18、31、33、35、39、45、51、52、56、58、59和68共13种高危型HPV类型。以≥1.0pg/ml检测值作为阳性标准。标本采集:采用Digene公司专用的锥形采集刷自受检者宫颈口鳞、柱状上皮交界处采集标本后立即放于Digene公司专用标本保存管内。(4)TCT检查。用棉球轻轻擦去宫颈表面分泌物后,将颈管刷插入宫颈管内,顺时针方向旋转3~5周,然后将颈管刷置入存有Thinprep保存液中送检,由病理医生根据TBS诊断标准签发病理报告。(5)调查对象中,宫颈细胞学结果不除外上皮内高度病变的不典型鳞状细胞(ASC-H)或意义未明的不典型鳞状细胞(ASC-US)、低度鳞状上皮内病变(LSIL)、高度鳞状上皮内病变(HSIL)、鳞癌(SCC)、HPV阳性者将被召回进行阴道镜检查。阴道镜检查异常者直接取活检。根据病理学和细胞学结果将研究对象分为宫颈病变组和宫颈正常组。病理结果异常,即宫颈上皮内瘤变(CIN)l及以上病变,纳入宫颈病变组,其余纳入宫颈正常组。
1.3 统计学处理 采用SPSS19.0软件进行数据统计分析,采用χ2检验、多因素非条件Logistic回归分析等方法,以P≤0.05为差异有统计学意义。
2 结 果
2.1 一般情况 431名调查对象的年龄18~65岁,中位年龄为(34.51±9.14)岁,通过调查问卷详细了解调查对象的民族、职业、教育程度、经济收入、初次性生活年龄、性伴侣数、孕产次、是否使用避孕套避孕等一般情况,并根据实际情况进行分类,进行单因素及多因素的统计学分析,了解一般情况与HPV感染之间的关系。对431名对象进行阴道分泌物的化验,其中存在阴道清洁度异常的为172例,而明确存在病原菌感染(包括阴道毛滴虫、念珠菌、支原体及衣原体等)的为138例,阴道存在乳酸杆菌的为133例,对阴道微环境及HPV感染状况也进行单因素及多因素的统计学分析,见表1~3。
2.2 不同年龄段组人群中HPV感染情况 431名调查对象中,高危型HPV感染例数54例,HPV感染率12.53%。其中18~33年龄段感染率14.22%,34~43年龄段12.00%,≥44年龄段9.86%。采用χ2检验,各年龄段的例群中HPV感染率差异无统计学意义(χ2=1.677,P>0.05)。
2.3 HPV在宫颈病变及宫颈正常组中的感染情况 431名调查对象中,经细胞学诊断ASC-US 16例(3.71%),ASC-H 1例(0.23%),LSIL 3例(0.70%),HSIL者1例(0.23%)。其中按要求召回60例进行阴道镜检测并活检,经病理诊断后,CIN1 8例(1.86%),CIN2 36例(1.39%),原位癌 1例(0.23%),磷状细胞癌 1例(0.23%)。在宫颈病变组中,高危型HPV阳性率87.50%,而宫颈正常组中,高危型HPV阳性率为9.64%,两者比较差异有统计学意义(P<0.01),见表4。
2.4 感染HPV的危险因素分析 通过对一般资料及阴道微环境的单因素统计分析表明,初次性生活年龄过早(<18岁)、性伴侣数多(≥2个)以及有病原菌感染是高危型HPV病毒感染的高危因素(P<0.05)。见表2。而多因素统计分析显示,性伴侣数多(≥2个)及细菌性阴道病是HPV感染的高危因素。见表3、4。
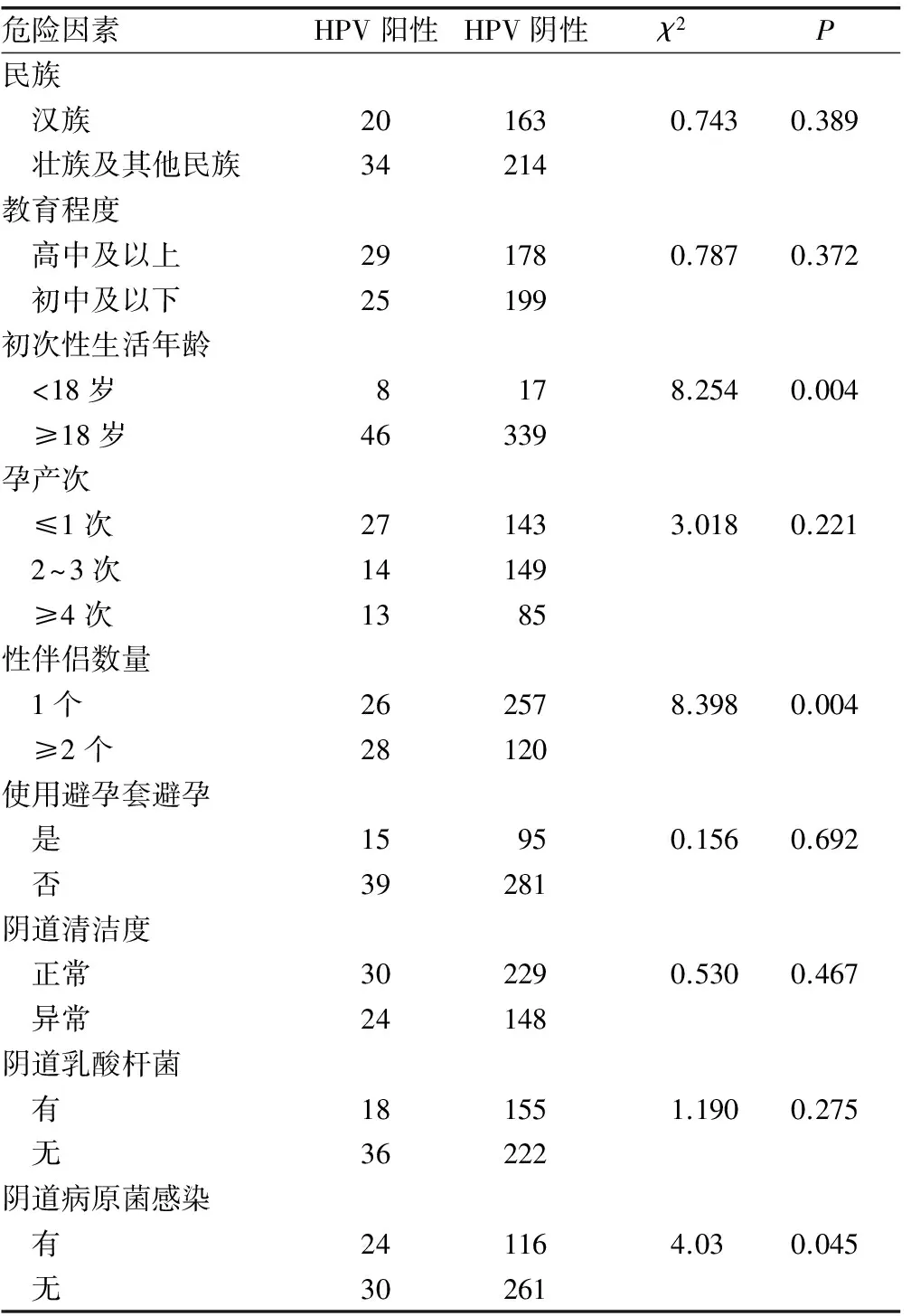
表1 HPV感染危险因素的单因素分析结果
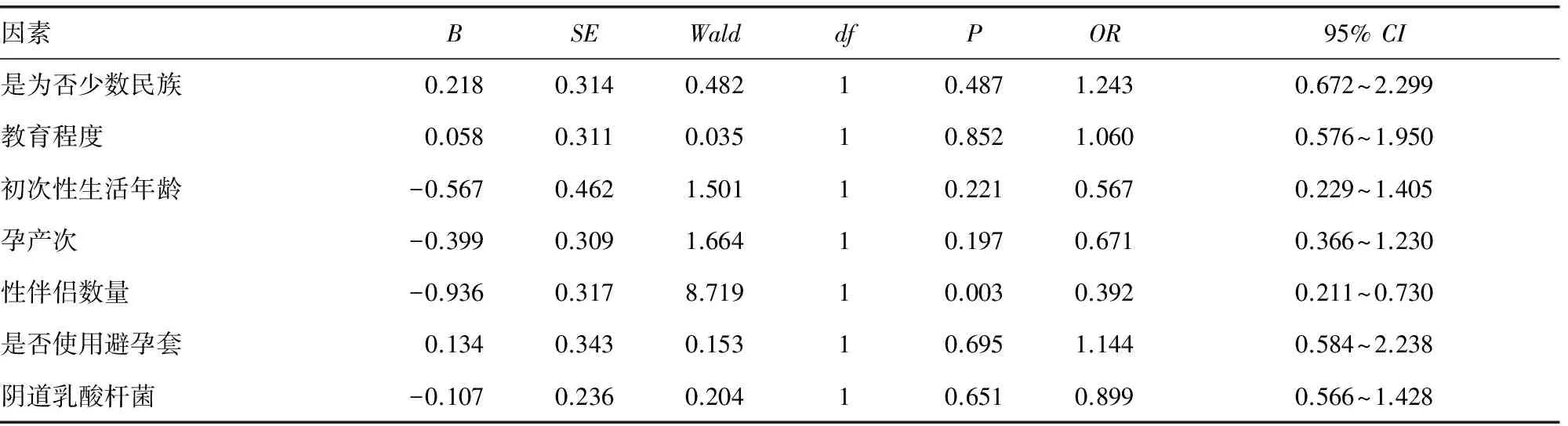
表2 HPV感染危险因素的多因素分析结果

续表2 HPV感染危险因素的多因素分析结果
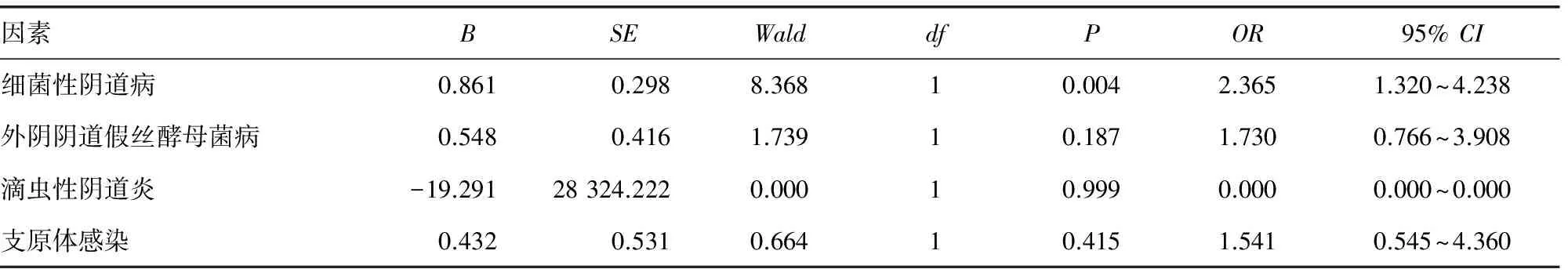
表3 生殖道感染与HPV感染的多因素分析结果

表4 HPV感染状况在调查对象中的分布情况
3 讨 论
3.1 南宁市妇女生殖道高危型HPV感染率及其特点
目前认为,HPV的感染途径主要有性接触、密切接触及医源性传播等方式,所以大量研究发现对于高危型HPV感染,感染的高峰年龄是20~30岁的性活跃阶段,感染率可达到25.00%~30.00%,但此阶段感染多为一过性感染,感染时间多在8个月以内,有约70%的感染可通过人体自身清除,所以,从纵向上来看,感染率会随年龄增长逐渐下降,30岁以上若HR-HPV检测仍为阳性,则认为存在持续的HPV感染状态。从本研究调查的高危型HPV感染的年龄分布特点来看,虽然总体差异无统计学意义(P>0.05),但HPV的感染是呈下降趋势。本次研究是一个横断面的研究,仅能反映所有被调查者中某个时期内的高危型HPV感染状况,而无法得知其高危型HPV是否为持续的感染状态,所以,需要进一步跟踪、随访及监测高危型HPV的转归情况及阻断宫颈病变的进一步发展。
3.2 高危型HPV与宫颈病变的关系
本研究结果表明,在宫颈病变组中,高危型HPV感染率为87.50%,而在宫颈正常组中的感染率是9.64%两者差异有统计学意义(P<0.01)。高危型HPV生殖道持续感染是引起宫颈癌及癌前病变的必要条件[2]。宫颈癌的发生存着一个较长的、可逆转的癌前病变期,故其筛查一直受到关注。目前,有研究表明,HC2阳性仅能表明个体存在高危型别的HPV感染,并不能提示是否存在宫颈上皮内瘤变病变以及病变的严重程度,也不能检测具体感染的高危型HPV型别,而且,在宫颈上皮内瘤变及宫颈癌治疗后随访中,HC2检测的价值也存在争议[3],但也有学者指出,高病毒负载可导致病毒复制及支持病毒持续存在[4],因此高病毒负载更易造成持续和反复感染,从而导致宫颈病变的发生并持续进展。
本研究表明,宫颈病变人群组中高危型HPV感染率明显高于宫颈正常人群组,所以,HPV DNA的阳性组可认为是宫颈病变发生的高危人群,通过病毒负荷量检测可以及时发现并密切监测这些高危人群。高危型HPV检测作为宫颈癌筛查的主要手段,可有效降低宫颈癌前病变和宫颈癌的漏诊率,因其操作简单、不受主观阅片的影响,可重复性高。
3.3 与HPV感染相关的危险因素
高危型HPV感染的发生是多种因素共同作用的结果。本研究通过单因素及多因素分析发现,多个性伴侣(≥2个)及病原菌感染(尤其是细菌性阴道病)是高危型HPV病毒感染的高危因素,HPV阳性感染率明显增高且差异有统计学意义(P<0.05),这与武明辉等[5]、杨琳[6]等的研究相符合。
在本次研究的431名对象中,存在阴道清洁度异常的有172例,病原菌感染(包括阴道毛滴虫、念珠菌、支原体及衣原体)等通过单因素及多因素统计分析,表明病原菌感染,尤其是细菌性阴道病是HPV感染的独立危险因素。据国外研究,HPV感染与细菌性阴道病关系密切[7];细菌性阴道病能增加HPV感染易感性,延缓HPV的清除[8]。
细菌性阴道病是由于阴道内正常菌群失调引起的混合感染,其特征即为乳酸杆菌明显减少及各种厌氧菌的大量繁殖。乳酸杆菌是一类革兰阳性厌氧菌或微需氧菌,是构成阴道正常菌群中最重要的成员,在维持阴道微生态平衡、抵抗下生殖道感染中起着关键作用[9],且可以有效预防生殖系统癌前病变,阻断癌症的进程,其机制之一就是阻止宫颈柱状上皮向鳞状上皮的化生[10],而众所周知,宫颈病变就好发于化生上皮区域内。研究发现乳酸杆菌可以抑制多种肿瘤的发生与发展。Seow等[11]学者通过对膀胱癌MGH细胞系的体外培养实验结果分析得出结论,应用乳酸杆菌比卡介苗对膀胱癌的治疗更加安全有效,为将来使用乳酸杆菌辅助治疗膀胱癌奠定了基础,而另有研究发现乳酸杆菌也有降低胃癌发病率的风险,其机制主要是补充乳酸杆菌可以竞争性抑制幽门螺旋杆菌的繁殖和生长[12]。目前,已有研究表明,阴道内稳态的平衡遭到破坏,会增加HPV感染的概率,促进HPV发展成癌的可能[13]。而Liu等[14]通过对乳酸杆菌发酵滤液对Hela细胞的作用显示,乳酸菌中有抑制肿瘤细胞生长的成分。虽然,本次研究未能证明乳酸杆菌是HPV感染的单独危险因素,但在HPV感染的人群中,明显缺少阴道乳酸杆菌。此外,多因素分析提示,细菌性阴道病是HPV感染的危险因素,或许说明了HPV感染与阴道微环境失衡相关,而且是导致病原菌感染的重要因素。
目前,对宫颈病变的筛查方法虽然存在争议,但是对液基细胞学异常人群进行阴道镜下组织活检,仍是宫颈癌和癌前病变筛查及诊断的主要方式,HC2 HPV检测与之结合,可以排除细胞学医师的主观因素,减少宫颈癌及癌前病变的漏诊率,从而达到宫颈癌前病变及宫颈癌早期诊断、早期治疗的目的,改善宫颈癌前病变及宫颈癌的预后。而对于高危型HPV感染的人群,是否能够更加积极的监测及治疗生殖道感染,改善宫颈及阴道微环境的状态,从而通过人体自身清除高危型HPV的感染,有待进一步的研究来证实。
[1]曹泽毅.中华妇产科学[M].北京:例民卫生出版社,1999:565-577.
[2]De Cremoux P,De La Rochefordière A,Savignoni A,et al.Different outcome of invasive cervical cancer associated with high-risk versus intermediate--risk HPV genotype[J].Int J Cancer,2009,124(4):778-782.
[3]季静,尤志学.高危型HPV负荷量与宫颈上皮内瘤变的关系[J].现代妇产科进展,2009,10(10):790-793.
[4]Yltalo N,Sorensen P,Josefsson AM,et al.Consistent high viral load of human Papillomavirus 16 and risk of cervical carcinoma in situ:a nested ease-control study[J].Lancet,2000,355(9222):2194-2198.
[5]武明辉,张淞文,张为远.2007~2008年北京地区25~54岁已婚妇女高危型例乳头状瘤病毒感染的流行病学调查[J].中华妇产科杂志,2009,44(12):892-897.
[6]杨琳,李倪,郭兰伟.2010年黑龙江省大庆市妇女例乳头状瘤病毒感染状况及其危险因素调查[J].中华预防医学杂志,2013,47(2):118-123.
[7]Gillet E,Meys JF,Verstraelen H,et al.Bacterial vaginosisis associated with uterine cervical human papillomavirus infection:a meta-analysis[J].BMC Infect Dis,2011,11:10.
[8]King CC,Jamieson DJ,Wiener J,et al.Bacterial vaginosis and the natural history of human papillomavirus[J].Infect Dis Obstet Gynecol,2011,2011:319460.
[9]廖秦平.女性阴道微生态及阴道微生态评价[J].实用妇产科杂志,2010,26(2):81-83.
[10]李小宁,贺丰杰.乳酸杆菌与宫颈癌防治的研究进展[J].医学研究与教育,2010,27(5):77-79.
[11]Seow SW,Norasmara J,Rahmat B,et al.Lactobacillus species is more cytotoxic to human bladder cancer cells than Mycobacterium bovis(bacillus Calmette Guerin)[J].J Urol,2002,168(5):2236-2239.
[12]Hamilton JM.The role of probiotics in the treatment and prevention of helicobacter pylori infection[J].Int Antimicrob Agents,2003,22(4):360-366.
[13]于妍妍,金哲,刘艳霞,等.宫颈高危HPV感染与阴道内环境相关因素分析[J].疑难病杂志,2011,10(9):673-675.
[14]Liu T,Tang L,Wang LM,et al.The effect of fermented filtrate of lactobacillus on proliferation of human cervical carcinoma hela cell in vitro[J].Chinese Journal of Microelcology,2009,21(9):773-778.
Prevalence and risk factors of human papilloma virus among women attending cervical cancer screening in Nanning city*
WeiMin,LinXiaoyan,HuangNing,WeiMiaocheng,LiangWen,LaiLizhen
(DepartmentofGynaecology,MaternalandChildHealthHospitaloftheGuangxiZhuangAutonomousRegion,Nanning,Guangxi530003,China)
Objective This study evaluates the prevalence and factors related to high-risk human papilloma virus (HR-HPV) infection in Nanning adult women.Methods A total of 431 women who presented cervical cancer screening in (gynecological clinic,maternal and child health hospital of the Guangxi Zhuang Autonomous)were selected as subjects, from January to June,2014. A standardize questionnaire regarding demographic characteristics and possible risk factors of cervical cancer was filled by each participant. Routine gynecological examination, microbial detection of reproductive tract, cervical cell HC2 test, cervical cytological and HPV DNA testing were applied to all participantes. Individuals who were suspicious for cervical intraepithelial neoplasia or cervical cancer received colposcopy biopsy and histopathological diagnosis.The date were analyzed in SPSS 19.0.ResultsOut of the total number of 431 samples. 54 (12.53%) subjects were positive for HR-HPV. Among women with cervical abnormalities, 82.50% had HR-HPV infection compared to 9.64% of those women with healthy cervix (P<0.01.Analysis for risk factors of HPV infection showed that extramarital sexnal behaviors and maltiple sexual partners would increase the risk of HPV positivity. For vaginal micro ecological environment of multi-factor analysis showed that pathogen infection and bacterial vaginal disease are risk factors of HPV infection.ConclusionAmong women with cervical abnormalities, HR-HPV positivity was significantly higher than that among women with normal cervix.extramarital sexnal behaviors,multiple parity,pathogen infection and bacterial vaginal disease increase the risk of HPV infection.
cervical intraepithelial neoplasia;papilloma virus,hunmn;risk factors
10.3969/j.issn.1671-8348.2015.21.001
广西卫生厅科研基金项目(Z2014572)
韦敏(1964-),本科,副主任医师,主要从事不孕不育和妇科分泌生殖道感染研究工作。
R737.3
A
1671-8348(2015)21-0-0
2015-03-18
2015-05-26)
