采用内外固定联合技术分阶段治疗陈旧性CⅠ、Ⅱ型骨盆骨折
2014-08-30郭庆山刘华渝宗兆文
陈 辉,郭庆山,刘华渝,宗兆文,沈 岳
骨盆骨折多为高能量暴力损伤所致,常合并有失血性休克以及其他组织脏器损伤,且合并伤常较骨折本身更严重。然而,为抢救危及生命的严重合并伤,骨盆骨折仅行简单的处理,错过了不稳定骨盆骨折的最佳内固定治疗时机,最终导致骨盆骨折变为陈旧性骨折,但如不治疗,骨盆环失稳,病残率较高[1-2]。我科于2011年3月~2013年7月共收治6例陈旧性CⅠ、Ⅱ型骨盆骨折患者,受伤时间3周~2个月,一期先采用外固定支架逐渐加压复位前环,纠正旋转不稳定,同时配合骨牵引纠正垂直不稳定,二期再行前后环内固定治疗,取得了一定疗效,现报告如下。
临床资料
1 一般资料
本组男性4例,女性2例; 年龄24~62岁,平均55岁。致伤原因: 道路交通伤4例,高处坠落伤2例。均伴有耻骨联合分离以及垂直不稳定的陈旧性CⅠ、Ⅱ型骨盆骨折。受伤时失血性休克4例,合并四肢骨折4例,脊柱骨折2例,肝脾破裂2例,膀胱和后尿道损伤3例,肠道损伤1例,颅脑损伤2例,腰骶丛神经损伤1例。受伤后均行抗休克、修复损伤组织脏器等对症治疗。其中4例于伤后3周~2个月转入我院治疗,2例为本院病例。患者均表现为不同程度腰骶部疼痛,耻骨联合处塌陷疼痛,双侧髋关节活动受限。查体骨盆挤压分离试验均为阳性; 其中1例有骶丛神经损伤表现; 2例腹部切口感染未愈合,局部仍有少许渗液,3例留置有膀胱造瘘管。骨盆正位X 线片或CT检查提示耻骨联合分离,其中分离间距>2.5cm者2例,骶骨骨折未有骶髂关节分离脱位CⅠ型4例; 骶骨骨折伴骶髂关节分离脱位CⅡ型2例。
2 术前准备
术前常规行骨盆X线片,骨盆出入口位片以及骨盆CT及三维重建,抽血复查血常规、肝肾功、蛋白以及感染指标等,并根据结果积极纠正低蛋白血症,有神经损伤患者术前应行肌电图及诱发电位检查,以利于判断术后神经恢复情况,针对腹部及体表创面感染患者应积极清创、换药等治疗,需待创面愈合后再行骨盆手术,有条件医院应请相关科室会诊讨论治疗方法(如麻醉科、ICU等),尽量让手术风险及并发症降到最低。
3 手术方法
3.1第一期采用骨盆外固定支架固定加压纠正旋转不稳 全麻下,取仰卧位,如有骨盆垂直移位在术前骨牵引基础上使用牵引床逐渐牵引复位纠正垂直移位,同时配合术后骨牵引维持,分别于双侧髂前下棘和髂前上棘后侧1cm处,髂嵴内外板中央,对称拧入由Orthofix公司提供的骨盆专用直径为5mm,长为150mm骨盆专用螺针,进针深度5~6cm(为第1、2组),同时在髂前上棘后侧平骶髂关节处再拧入直径为5mm,长为150mm骨盆专用螺针(为第3组),目的是在逐渐加压前环时防止骶髂关节过度的分离,X线透视,位置满意后,将骨盆专用外固定支架1、2组连接一起,中间用加压器连接,第3组单独连接,手术台上简单复位后,分别旋紧固定牢固。
术后外固定架针孔处每日乙醇消毒,于术后第2天开始,在床旁先解开加压器间的固定螺钉,根据患者耐受情况,每日行1~2mm的加压,使耻骨联合逐渐闭合。定期复查骨盆X线片了解复位情况,于1~2周后,当耻骨联合间距<1cm时,准备行切开复位内固定手术治疗。典型病例: 患者男性,18m高处坠下伤及全身多处伴出血17h于2013年1月22日在外院治疗3周后转入我院。诊断:高处坠落致多发伤(ISS 40): 创伤失血性休克、中型闭合性颅脑损伤(AIS 2)、双侧多发肋骨骨折伴血胸(AIS 4)、骨盆骨折伴尿道断裂(AIS 4)、L2椎体压缩性骨折(AIS 2)、L1-5左侧横突骨折(AIS 2)、左侧股骨及右侧胫腓骨粉碎性骨折(AIS 2)、全身多处皮肤擦伤(AIS 1)。入院后积极抢救纠正失血及休克,同时积极处理脑伤、胸伤及尿道伤,伤后1周在外院行脊柱四肢手术,伤后3周病情平稳后转入我院,经我科全身情况调整及制度治疗方案后于伤后4周手术(图1)。
3.2第二期行骨盆内固定手术 全麻下,患者仰卧位,带外固定支架消毒,用无菌手术薄膜封闭外固定支架,采用耻骨联合水平切口入路,显露双侧耻骨上支、耻骨结节以及耻骨联合,因术前经过第一期逐渐加压已达满意复位,术中不需要再次复位仅采用1或2块6孔重建钢板及螺钉固定耻骨联合。然后行骨盆后环的固定,本组6例病例陈旧性CⅠ、Ⅱ型骨盆骨折均在计算机辅助导航系统下行骶髂关节螺钉固定,术毕拆除外固定支架,缝合切口,其中2例陈旧性CⅡ型骨盆骨折行后路腰椎以及髂骨椎弓根螺钉固定实现髂腰间的三维双重固定作用。

a b c d
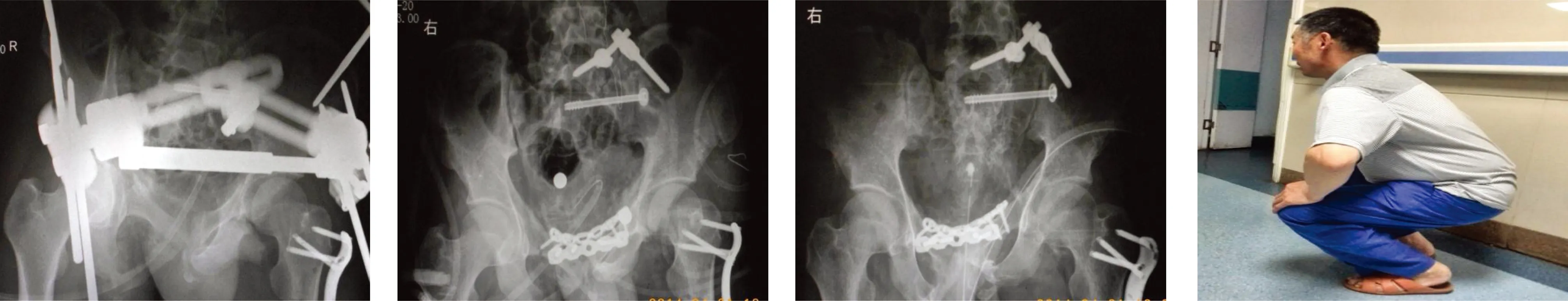
e f g h
图1 多发伤(ISS 40)a.伤后3周骨盆X线片,骨盆CⅡ型骨折,耻骨联合分离; b.术前CT提示骨盆陈旧性骨折(CⅡ) 骶骨骨折; c.术前三维重建提示骨盆陈旧性骨折(CⅡ)耻骨联合分离3cm骶髂关节上移2cm骶骨粉碎性骨折; d.伤后4周一期骨盆外固定支架固定逐渐加压纠正旋转不稳同时配合术后骨牵引纠正垂直移位; e.第一期术后10d经过外固定逐渐加压,耻骨联合分离已纠正,骨盆垂直移位已基本得到纠正; f.第二期术后10d耻骨联合重建钢板内固定,骶髂关节螺钉固定以及髂腰间的椎弓根螺钉固定; g.术后10个月骨盆骨折已愈合,术后复位情况Matta 评分优; h.术后15个月患者功能Majeed评分优
4 术后处理
术后留置引流管1、2根,3d内拔除,切口及外固定架针孔处每2~3d定期换药,切口10~15d拆线。术后常规使用抗生素3~5d,术后第1d即由康复科医生介入指导行双下肢各关节屈伸及直腿抬高功能锻炼,每月定期行X线片并根据骨折愈合情况逐渐下地负重行走。
5 疗效评价
术后均对患者骨盆复位情况以及功能恢复情况进行评估,术后摄正位、出口位及入口位X 线片,按Matta评分标准[3]进行骨盆复位评价,术后骨折移位<4mm为优; 4~10mm为良; 10~20mm为可,>20mm为差; 采用Majeed功能评分[4]标准对功能恢复进行评价,包括疼痛30分,工作20分,坐10分,性生活4分,站立36分。评分85~100分为优,70~84分为良,55~69分为中,<55分为差。
结 果
手术时间平均60~150min,平均135min,出血量100~400ml,平均250ml。术后6例均得到随访,随访时间5~26个月,平均15.5个月。术后伤口均Ⅰ期愈合,无一例发生感染、螺钉松动、断裂等现象,骨折完全愈合,其中1例腰骶丛神经损伤患者患肢术前下肢肌力由2级变为3+级,下肢感觉较术前明显改善,能扶拐行走。术后对复位情况按Matta评分: 优4例,良1例,中1例; 对功能恢复情况按Majeed评分: 优4例,良1例,中1例; 其原因是术前有骶丛神经损伤,下肢肌力下降,同时合并有颅脑损伤和严重的肺挫伤,术后下肢肌力有所恢复,按Majeed评分仅为61分。
讨 论
骨盆是连接脊柱和下肢的重要结构,具有重力传导作用,也是神经、血管和肌肉的主要通道,骨盆对盆腔内脏、神经、血管具有保护作用,当骨折发生时,盆腔内的组织器官也易受到损伤。同时不稳定骨盆骨折多为高能量损伤,常合并失血性休克、颅脑和胸腹部损伤,从而危及生命。因此,在急救时应首先处理上述损伤以挽救患者生命,但是在病情稳定以后,骨盆骨折已经错过了最佳的手术时机,成为了陈旧性损伤,导致畸形愈合或不愈合。部分骨盆骨折畸形愈合后可继发神经嵌压、肢体短缩、骨盆旋转或倾斜畸形,出现顽固性疼痛、坐立困难、步态异常,分娩困难或体型变异,严重影响患者的工作能力和生活质量[5-6];另一方面,骨盆骨折也存在一定的漏诊或误诊。洪华兴等[7]总结了垂直不稳定骨盆骨折延迟诊断的原因,其中患者的客观伤情及医生的主观判断错误均可导致诊断延迟或者漏诊,影响治疗。
骨盆骨折按Tile分型,分为A、B、C 3型,其中骨盆CⅠ、Ⅱ型骨折主要表现在前方骨盆环损伤(耻骨联合或单侧、双侧耻骨上下支)伴后方髂骨损伤,纵向移位或前方骨盆环损伤(耻骨联合或单侧、双侧耻骨上下支)伴后方损伤,一侧骶髂关节脱位或骨折。对于新鲜骨折无论是切开复位或外固定架治疗主张一次性复位固定[8-9]。但对陈旧性骨折,一次性复位有一定困难[10-12],主要原因包括: (1) 骨折病程较长,骨折处已有骨痂生长; (2) 周围软组织结构瘢痕挛缩,影响复位; (3) 盆腔脏器及周围神经、血管等组织已适应新的畸形位置,一次复位可能造成损伤; (4) 如行一次复位,需对骨盆前后环同时操作,需要将骨折转变为新鲜骨折后才能进行复位,创伤较大,出血多,而单纯的骨盆前环或后环的松解复位,常不能达到要求。笔者在本组患者中均先期采用骨盆外固定架分阶段加压复位,二期行切开复位内固定的方法治疗。骨盆外固定架安装完后,每日或隔日对耻骨联合分离处逐渐加压闭合,可以使纤维骨痂逐渐分离,瘢痕组织伸展,盆腔脏器及周围神经、血管等组织有一个缓慢的适应过程[13]。复位过程中应避免一次加压闭合过度,因为骨盆外固定架的螺纹钉安置于骨盆环前方,主要对骨盆前环有明显加压闭合作用,而对于骨盆后环有一定分离作用,因此笔者在骶髂关节平面处追加外固定螺钉固定以防止骨盆后环过度分离。我们认为每次加压应在1~2cm为宜,也需根据患者主观感觉进行操作,有时加压后患者明显感觉前方耻骨联合及后方骶髂部疼痛不适,则加压操作应缓行,待1~2d患者适应后再继续治疗。
陈旧性骨盆骨折的内固定治疗需注意以下几点: (1) 骨盆前部结构的耻骨联合和耻骨支对骨盆的稳定作用占40%,而作为骨盆后部张力带的骶髂关节前后韧带复合体对骨盆的稳定作用占60%,因此,复位和牢固固定后环的损伤非常重要。(2) 从生物力学上,骶髂关节损伤的后部固定结合前路耻骨联合钢板固定,可以大大加强其骨盆的稳定性[14],以利神经系统功能的恢复。因此笔者在先固定前环后,重点对患者后环进行了坚强的固定,以往后环多采用的内固定术式有:骶骨棒、双侧骶髂关节桥接钢板等,其创伤较大,术后内固定物存在皮下,患者感觉不适以及存在力学缺陷等缺点。Bellabarba等[15]在耻骨联合与骶髂关节分离的骨盆标本上,对骶髂关节采用骶髂螺钉固定,发现其稳定作用达到正常骨盆结构的70%~85%。另外骶髂螺钉具有手术创伤小、操作简单、术后功能恢复良好[16]等优点,因此本组6例均采用在计算机辅助导航系统下行骶髂关节螺钉固定,其中2例陈旧性CⅡ型骨盆骨折患者在行骶髂关节螺钉固定的同时采用了腰椎骨盆椎弓根内固定系统,椎弓根系统通过连接棒和椎弓根螺钉实现了髂腰间的三维互锁内固定支架作用,使得骨盆后环垂直移位的骨折、脱位通过下腰椎、髂骨椎弓根系统获得良好的三维复位和固定[17]。骨盆骨折病程一旦超过2周以上就被定义为陈旧性骨折,其复位被公认为是困难的。国内李杰锋等[18]报道对14例陈旧性骨盆骨折进行分步手术治疗, 取得良好复位效果, 方法是第一次手术清除瘢痕和骨痂后做大重量股骨髁上牵引, 骨折端复位后进行第二次手术内固定。但笔者在临床中发现部分病程在3~4周骨盆骨折的患者, 骨盆分离挤压试验阳性明显,甚至骨折反常活动明显,X线片见骨折端骨痂未生长或未连接,因此笔者采用一期外固定支架配合骨牵引二期内固定治疗陈旧性骨盆CⅠ、Ⅱ型取得了良好的疗效,笔者认为此方法适应证为: (1) 病程<6周; (2) 半侧骨盆垂直移位<2cm; (3) <30°内或外旋畸形; (4) 年龄<45岁。
总之,陈旧性CⅠ、Ⅱ型骨盆骨折采用外固定支架及内固定分期分阶段治疗,具有创伤小、出血少、术后恢复快等优点,虽然病例数较少,缺乏大样本及长期的随访观察,但对于创伤严重的CⅠ、Ⅱ型骨盆骨折,同时合并有严重多发伤的患者,也应是一种很好的选择,其临床价值值得我们进一步评定。
参考文献:
[1] Chiodo A.Neurologic injury associated with pelvic trauma: radiologyand electrodiagnosis evaluation and their relationships to pain and gait outcome[J].Arch Phys Med Rehabil,2007,88(9):1171-1176.
[2] Sanchez-Tocino JM,Turegano-Fuentes F,Perez-Diaz D,et al.Severe pelvic fractures, associated injuries and hemodynamic instability: incidence,management and outcome in our center[J].Cir Esp,2007,81(6):316-323.
[3] Collinge C,Coons D,Tornetta P,et al.Standard multiplanar fluoroscopy versus a fluoroscopically based navigation system for the percutaneous insertion of iliosacral screws: a cadaver model[J].J Orthop Trauma,2005,19(4):254-258.
[4] Majeed SA.Grading the outcome of pelvic fractures[J].J Bone Joint Surg(Br),1989,71(2):304-306.
[5] Mears DC,Velyvis J.Surgical reconstruction of late pelvic post-traumatic nonunion and malalignment[J].J Bone Joint Surg(Br),2003,85(1):21-30.
[6] Kanakaris NK,Angoules AG,Nikolaou VS,et al.Treatment and outcomes of pelvic malunions and nonunions: asystematic review[J].Clin Orthop Relat Res,2009,467(8):2112-2124.
[7] 洪华兴,洪正华,陈海啸,等.垂直不稳定骨盆骨折延迟诊断原因分析[J].中国骨伤,2011,24(2):109-111.
[8] Templeman DC,Simpson T,Matta JM.Surgical management of pelvic ring injuries[J].Instr Course Lect,2005,54:395-400.
[9] Gardner MJ, Nork SE.Stabilization of unstable pelvic fractures with supraacetabular compression external fixation[J].J Orthop Trauma,2007,21(4):269-273.
[10] 韦仕战.陈旧性骨盆骨折一次手术复位的可行性探讨[J].右江医学,2006,34(5):504-505.
[11] 贾建,李国增,郭录增,等.陈旧性骨盆桶柄样Tile骨折的手术治疗[J].中华骨科杂志,2003,23(12):705-709.
[12] 赵明杰,刘宁,林宏生,等.陈旧性旋转及垂直不稳定骨盆骨折的手术治疗[J].第一军医大学学报,2005,25(6):739-741.
[13] Mathews R,Gearhart JP,Bhatnaqar R,et al.Staged pelvic closure of extreme pubic diastasis in the exstrophy-epispadias complex[J].J Urol,2006,176(5):2196-2198.
[14] 周东生,王先泉,王伯珉,等.耻骨联合分离/耻骨上下支骨折合并骶骨骨折的治疗(附11 例报告)[J].中华创伤骨科杂志,2004,6(4):372-375.
[15] Bellabarba C,Ricci WM,Bolhofner BR.Distraction external fixation in lateral compession pelvic fractures[J].J Orthop Trauma,2000,14(7):475-482.
[16] 刘莹松,张劲松.骶髂螺钉治疗不稳定型骨盆骨折的疗效分析[J].创伤外科杂志,2013,15(2):119-122.
[17] Mouhsine E,Wettstein M,Schizas C,et al.Modified triangular posterior osteosynthesis of unstable sacrum fracture[J].Eur Spine J,2006,15(6):857-863.
[18] 李杰锋,侯英兰,彭中才,等.陈旧性骨盆骨折的手术治疗[J].中华创伤骨科杂志,2004,6(10):1196.
