689例瘢痕子宫再次妊娠分娩方式的临床研究
2014-08-21张素琼
张素琼
近年来,在社会的发展之下,剖宫产的指征也逐渐放宽,剖宫产率也呈现出一种逐年上升的趋势。随之而来的瘢痕子宫再次妊娠分娩也受到了社会各界的关注,瘢痕子宫很容易出现破裂的情况,这就会对母婴安全造成极大的威胁。因此,术后再次妊娠分娩也逐渐受到产科医生的关注,这一问题已然成为产科中研究的重点问题之一。本文对瘢痕子宫再次分娩进行深入的分析和探讨,回顾性分析了本院自2012年1-12月收治的689例瘢痕子宫再次妊娠妇女的临床资料,现总结报告如下。
1 资料与方法
1.1 一般资料 选取本院于2012年1-12月收治的瘢痕子宫再次妊娠产妇689例为研究对象,年龄20~45岁,孕次2~5次,产次2~4次,孕周(38.00±1.22)周,距上次剖宫产间隔时间为2~8年。将689例产妇按分娩方式的不同分成行再次剖宫产组538例,行阴道分娩组151例。两组产妇年龄、孕次、产次、孕周等一般资料比较差异无统计学意义(P>0.05)。
1.2 前次剖宫产指征 (1)社会因素316例,占45.86%;(2)胎儿宫内窘迫131例,占19.01%;(3)头盆不称85例,占12.34%;(4)妊娠期高血压疾病50例,占7.26%;(5)臀位妊娠46例,占6.68%;(6)前置胎盘31例,占4.50%;(7)其他30例,占4.35%。另选取本院同期首次剖宫产1398例和再次剖宫产538例孕妇进行对照,对分娩方式、分娩结局等进行比较分析。
1.3 分娩方式
1.3.1 剖宫产指征 前次剖宫产切口是古典式切口;产妇有2次剖宫产史;现阶段出现了显著的产科指征。有内外科合并症存在,不适宜阴道分娩;距离上次生产时间不到2年;耻骨出现自发痛和压痛,B超显示子宫下段菲薄,自浆膜楔形突出;其他因素。
1.3.2 阴道分娩指征 前次剖宫产手术部位位于子宫下段,术后无感染情况的发生;子宫下段延续性好;分娩时间距上次分娩时间超过2年,且试产过程产程进展顺利;前次剖宫产指征消失,没有新的手术指征出现;医疗监护设备完善,若发现异常,可立即行剖宫产[2]。
1.4 统计学处理 采用SPSS 19.0软件对所得数据进行统计分析,计量资料用(±s)表示,比较采用t检验,计数资料采用 字2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 分娩方式的选择 按产妇需求有170例选择行阴道分娩,其中有151例阴道分娩成功,成功率达88.82%,19例产妇阴道分娩失败改行剖宫产术,最后538例产妇行剖宫产。剖宫产组与阴道分娩组均未出现子宫破裂的情况。
2.2 剖宫产组与阴道分娩组新生儿情况比较 剖宫产组和阴道分娩组在新生儿Apgar评分、体重、感染方面比较差异均无统计学意义(P>0.05),均未出现新生儿死亡的情况。见表1。
2.3 剖宫产组与阴道分娩组产妇情况 阴道分娩组的产妇出血量、发热例数、平均住院时间、费用数据均小于剖宫产组,两组比较差异均有统计学意义(P<0.05)。见表2。
2.4 首次剖宫产组和再次剖宫产组术中、术后情况比较再次剖宫产组在开剖至胎儿娩出时间、产后出血量、严重粘连率等方面均大于首次剖宫产组,两组比较差异均有统计学意义(P<0.05)。见表3。
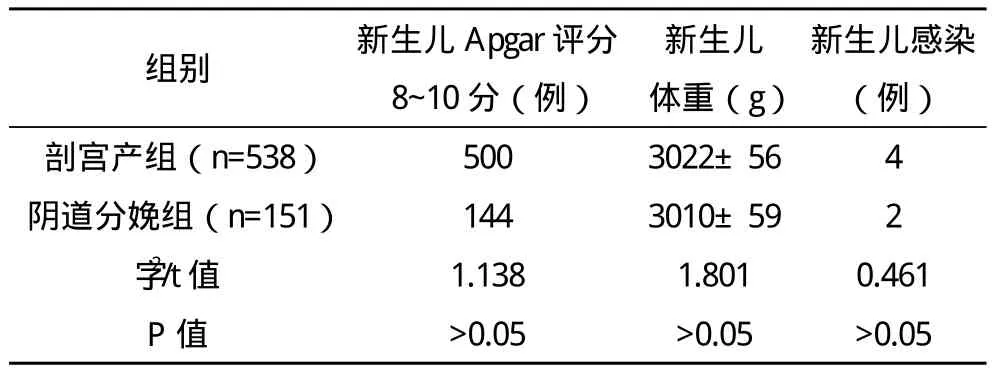
表1 两组分娩方式的新生儿情况

表2 两组分娩方式的产妇情况

表3 首次剖宫产组与二次剖宫产术组术中、术后情况比较
3 讨论
瘢痕子宫再次妊娠的分娩选择何种方式,一直以来都有着较大的差异。为了保证母婴安全性,大部分医生都会选择剖宫产,在分娩前也会将各种可能出现的情况告知产妇或者家属。因此,多数产妇与家属也会倾向于选择剖宫产。虽然在医疗技术的进步下,剖宫产技术也越来越成熟,但是在此剖宫会出现较大的风险,常见的如羊水栓塞、麻醉意外以及术中大出血等。此外,再次剖宫的难度也较大,这也对医生提出了较高的要求[4]。本次调查结果也显示,瘢痕子宫再次剖宫产与首次剖宫产在开腹至胎儿娩出时间、产出血量、严重粘连等方面比较,再次剖宫产明显多于或者高于首次剖宫产组(P<0.05)。
然而,随着子宫收缩技术和分娩后抗感染技术的发展,剖宫产瘢痕子宫愈合情况也得到了一定的进步,这就为阴道分娩在瘢痕子宫再次妊娠中的应用创造了良好的条件。有文献指出,对于有剖宫产史的产妇,若前次剖宫产指征消失,并且子宫下段为横切口,即可进行阴道分娩,阴道分娩的成功率能够达到79%~90.1%。这也在一定程度上说明单纯瘢痕子宫并非再次剖宫产的绝对指征[5-6]。本次调查结果显示,阴道分娩成功率达到了88.82%,且无一例产妇出现子宫破裂的情况,可以表明,瘢痕子宫再次妊娠在一定条件下实施阴道分娩是可行的。
本研究结果显示,689例孕妇有151例试产成功,占21.92%,再次剖宫产538例,占78.08%,剖宫产组和阴道分娩组的产妇出血量、发热例数、平均住院时间、费用数据组间比较差异均有统计学意义(P<0.05)。剖宫产组和阴道分娩组在新生儿Apgar评分、体重、感染方面比较差异均无统计学意义(P>0.05)。 本组研究数据显示,瘢痕子宫再次妊娠产妇使用阴道分娩效果良好。但是在实际情况中,各个地区医疗水平不尽相同,由于瘢痕子宫再次妊娠产妇使用阴道分娩对于医疗设备有着严格的要求。因此,在设备条件许可的情况下,才可以行阴道分娩[7-9]。有关文献指出,前次剖宫产指征为胎儿宫内窘迫、前置胎盘、妊娠期高血压疾病、胎位不正的产妇,再次妊娠后阴道分娩的成功率较为理想,能够达到85%;但是前次剖宫产指征为头盆不称者,再次妊娠经阴道分娩成功率仅仅为40%[10]。考虑到这一点,临床可以选择前次剖宫产指征为前置胎盘、胎位不正、羊水过少、胎儿宫内窘迫等并且满足其他阴道分娩试产者进行试产。在妊娠时间方面,要求本次妊娠时间与上次手术时间相差超过两年,当然,并非相差时间越长越理想。有关文献显示,本次妊娠时间与上次手术时间相差2~3年是最佳的伤口愈合时间,此时使用阴道分娩的成功率较高。此外,进行阴道分娩要求产妇无相关的妊娠并发症与原发性疾病,胎儿发育情况正常,胎位正常。在分娩时,要配备好急救与监护设备,并由专业的产护人员实施全程监控,保证分娩的成功率,如若出现特殊情况,则立即行剖宫产[11-12]。
综上所述,瘢痕子宫再次妊娠分娩方式的选择,应针对产妇的具体情况,要从多方面综合考虑评估。
[1]蒋俐华.瘢痕子宫再次妊娠方式选择的临床分析[J].医学信息,2011,15(7):3290.
[2]殷善行.瘢痕子宫再次妊娠不同分娩方式的临床比较(附210例报道)[J].中国医药指南,2010,25(9):65-66.
[3]周素琴.瘢痕子宫再次足月妊娠阴道试产分析[J].浙江临床医学,2008,10(7):904.
[4]陈艳辉.两种手术方式应用于二次剖宫产的临床分析[J].中国现代医生,2011,47(4):142.
[5]陈群.剖宫产术后再次妊娠分娩144例临床分析[J].中外妇儿健康,2001,19(4):77-78.
[6]杜邦凤.剖宫产后再次妊娠的产科处理(附31例临床分析)[J].中国医药导报,2007,4(22):121-122.
[7]白萍,马莹.少见女性生殖系统恶性肿瘤的化疗[J].中国实用妇科与产科杂志,2008,24(9):253-254.
[8]姚嘉斐,王亚军,武艺.新辅助化疗在妇科恶性肿瘤治疗中的应用[J].中国实用妇科与产科杂志,2008,24(9):269-271.
[9]崔满华,许天敏,贾妍.妇科恶性肿瘤化疗的耐药问题及其处理[J].中国实用妇科与产科杂志,2008,24(9):289-292.
[10]吴海静,张国楠.化疗的副反应及其防治[J].中国实用妇科与产科杂志,2008,24(9):295-296.
[11]高敏,曹崑,辛芳,等.磁共振成像对子宫内膜癌术前评估的价值[J].中国实用妇科与产科杂志,2008,24(9):298-299.
[12]顾永忠,张向宁.妇科盆腔淋巴结清扫术后淋巴囊肿的防治[J].中国实用妇科与产科杂志,2008,24(9):302-304.
