获得性色痣和皮肤黑素瘤的皮肤镜学特征及鉴别诊断
2014-03-10BasudeMadhurEshwarRao许丹丹胡莹李小红董慧婷
Basude Madhur Eshwar Rao,许丹丹,胡莹,李小红,董慧婷
(郑州大学第一附属医院,郑州450052)
皮肤镜学(Dermoscopy)是一种可以显示和分析肉眼所不能识别皮损特征的一种无创在体诊断技术。其基本原理是利用一个光学系统使角质层具有透明性,从而在人的视网膜上形成一个放大的图像[1]。皮肤镜学具有广泛的应用领域,可以用于许多皮肤感染性、炎症性疾病,以及肿瘤性疾病诊断和鉴别诊断,因而被誉为皮肤病医生的“听诊器”。但其最重要的意义在于可以用于皮肤黑素细胞肿瘤良恶性的鉴别,以及能够显著提高黑素瘤诊断的准确性[2]。本文总结了近年获得性色痣(Acquired melanocytic nevus,AMN)和皮肤黑素瘤(Cutaneous melanoma,CM)的皮肤镜学特征和鉴别诊断方面的研究成果。
1 AMN 皮肤镜学表现
1.1 普通AMN 皮肤镜学表现 普通AMN 可以按照其皮肤镜学表现分为四类,其分别的皮肤镜学表现如下[3]。
1.1.1 网状AMN 通常表现为弥漫浅棕色背景上由互相交织线条形成的棕色网状结构,其网线粗细和网孔大小一致,见图1。大部分Clark 痣为网状结构AMN。位于面部的网状结构AMN 表现为特殊的假性网状结构,其网孔与毛囊开口相对应[3],见图2。
1.1.2 球状或鹅卵石状AMN 表现为由多个形状大小一致的圆形至椭圆形色素性结构组成的棕色、灰色或黑色皮损,见图3。皮内痣和复合痣多表现为球状或鹅卵石状AMN[3]。
1.1.3 星爆状AMN 表现为皮损周边放射状对称分布的多个色素性条纹或者球状结构,使皮损似星芒一样,见图4。Spitz 或Reed 痣多表现为星爆状AMN[3]。

图1 网状AMN(×10)

图2 面部网状AMN(×10)
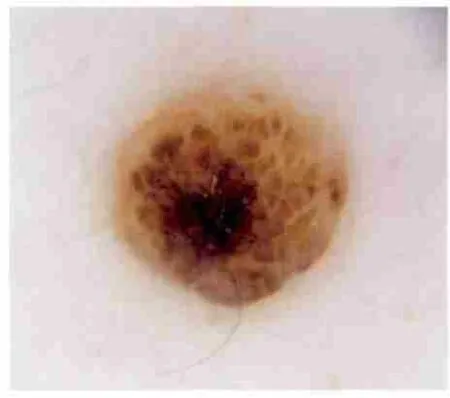
图3 鹅卵石状AMN(×10)

图4 星爆状AMN(×10)
1.1.4 匀质状AMN 表现为均匀的纯蓝、蓝棕色或蓝黑色结构。蓝痣是匀质状AMN 的典型代表;但Clark 痣和皮内痣有时也会具有匀质状AMN 特征,随着时间的推移,其颜色可以从棕色或黑色变浅甚至变为肤色[3],见图5。

图5 匀质状AMN(×10)
需要指出的是某一种AMN 皮损的皮肤镜学结构可以是一种,也可以是多种;而且其皮肤镜学表现可以发生动态改变,比如球状/鹅卵石状AMN 随着时间推移最终会演变为星爆状或网状[3]。
1.2 特殊AMN 的皮肤镜学表现
1.2.1 肢端AMN 按出现的频率,大部分肢端AMN 表现为平行沟、格子状、纤维状结构。有时这3种结构可以在一个皮损中同时出现,见图6,7。少数肢端AMN 表现为球状、匀质状、网状、过渡状、球纹状和非特异性结构[4]。

图6 表现为平行沟结构的肢端AMN(×10)
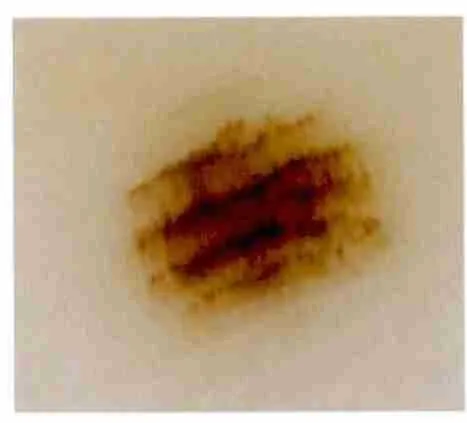
图7 肢端AMN 同时表现出平行沟、格子状和纤维状结构(×10)
1.2.2 甲AMN 表现为规则纵向的相互平行的色素线组成的色素带,所有的色素线粗细和相距间隔一致[5]。
1.2.3 混合AMN 大部分混合痣由蓝痣和另一种不同亚型的AMN 组成,因此皮肤镜下可以见到匀质状结构和另一种亚型AMN 的皮肤镜学表现[3]。
1.2.4 复发性AMN 表现为中央不典型色素网,伴不规则球状和条纹状结构,以及不均匀色素沉着。混合性和复发性AMN 极易与CM 混淆[3]。
1.2.5 色素减退性或无色素性AMN 其血管结构在诊断和鉴别中更为重要。通常表现为规则一致的逗号或点状血管,见图8。色素减退性Spitz 痣则表现为在乳粉色背景上中央密集形态一致的点状血管[1]。
2 CM 的皮肤镜学表现
2.1 CM 的皮肤镜学特异性结构CM 表现出的具有诊断意义的特异性皮肤镜表现,见表1[6]。
2.2 不同亚型CM 的皮肤镜学表现
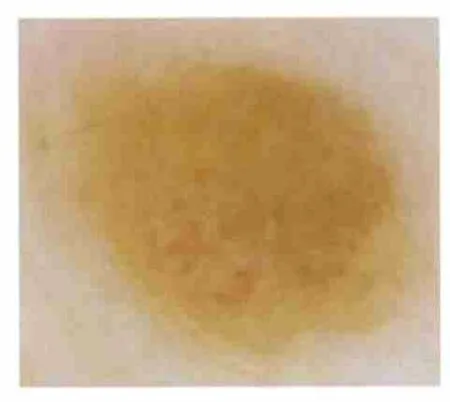
图8 色素减退性AMN 皮损中的逗号和点状血管(×10)

表1 CM 的皮肤镜学特异性结构
2.2.1 恶性雀斑样痣(Lentigomaligna,LM)和恶性雀斑样痣黑素瘤(Lentigomaligna melanoma,LMM) 恶性雀斑样痣及其侵袭形式的恶性雀斑样痣黑素瘤代表同一疾病的不同发展时期,而且在以前发表的文献中,此两种疾病皮肤镜学特征是在一起研究的,因此不能分别描述其皮肤镜学特征。LM 和LMM 具有独特的皮肤镜学特征,面部以外CM 的皮肤镜学诊断标准对诊断两者没有帮助[7]。皮肤镜学镜下LM 和LMM 皮损可以见到深蓝灰色点和小球、不典型假性色素网、菱形结构、环状颗粒结构、毛囊口色素过度沉着晕、黑色色素沉着斑、皮损处与其周围相比血管密度增加、红色菱形结构和靶形结构等表现[7-9]。此外,使用皮肤镜检查时皮损颜色变深也是其表现。在所有LM 和LMM 皮肤镜学表现中,菱形结构最为常见[7]。
2.2.2 浅表播散性黑素瘤(Superficial spreading melanoma,SSM) 浅表播散性黑素瘤通常表现出一个或多个CM 特异性皮肤镜学表现,如蓝-白面纱样结构、点/球、放射性溪流状结构、瘢痕样色素脱失、增宽的色素网、局部边缘陡然终止、出现多种颜色(通常多于3~4 种)、阴性色素网,以及不规则血管结构[7,10]。
2.2.3 肢端雀斑样痣性黑素瘤(Acrallentiginous melanoma,ALM) 掌跖肢端雀斑样痣性黑素瘤的皮肤镜学表现主要为平行嵴结构和不规则弥漫性色素沉着[4,11]。平行嵴结构色素沉着沿皮嵴分布,呈平行线状;与色素沉着沿皮沟分布的平行沟结构相反[4]。不规则弥漫性色素沉着表现为不规则无结构的不同色调如棕色、黑素或灰色的色素沉着,见图9。相对于平行嵴结构而言,其多见于高侵袭性和晚期皮损[4,11]。高度晚期ALM 可出现非肢端CM 的皮肤镜学表现,如不规则点或球、条纹状结构、多形性血管、蓝-白面纱样结构。而且某些晚期ALM 可以出现不规则的平行沟、纤维状和格子结构[4]。

图9 ALM 皮肤镜学表现为不规则色素沉着、点和纤维状结构(×10)
值得注意的是平行嵴结构也可以出现在良性的皮损中,如对苯二胺或抗肿瘤药物引起的色素沉着、黑斑息肉综合征的肢端色素斑、肢端角质层下出血,以及色素性疣。因此,在评估一个具有平行嵴结构的皮损时,在明确诊断之前必须完整询问病史,并进行必要的检查[12]。
甲下ALM 最常见的皮肤镜下表现为棕灰色背景上不规则棕色线状结构。这些线状结构颜色、粗细、间隔不一,而且失去相互间的平行性[5,11]。有些皮损皮肤镜下可见的不同颜色边界清晰的点状或线状出血有助于确定诊断[5]。微哈钦森征(Micro-Hutchinson’s sign)表示肉眼观察不到而皮肤镜下可以观察到的甲周皮肤色素沉着;与表现为肉眼可以观察到的甲周皮肤色素沉着的哈钦森征一样,是甲下ALM 的特征性表现[5,11]。
2.2.4 结节性黑素瘤(Nodular melanoma,NM) 结节性黑素瘤通常表现为不对称的色素结构以及存在一种以上的颜色。尽管在放射生长期可以表现出一些见于SSM 的常见皮肤镜学特征如增宽的色素网、放射性溪流状结构和伪足;但NM 经常更特异地表现出见于较厚的CM 的阳性特征如蓝-白面纱样结构和不典型血管[13]。
2.2.5 色素减退性黑素瘤(Hypopigmented melanoma,HM)或无色素性黑素瘤(Amelanoticmelanoma,AM) 色素减退性或无色素性黑素瘤多数保留一些皮肤镜学可见的显微色素残余。这些色素残余通常位于皮损周边部位,表现出一到多个已经提到的CM 特异性皮肤镜学特征[13]。但当CM 完全没有色素,血管结构的价值就在诊断方面占据了中心地位[1,13]。在HM 或AM 中,血管结构通常表现为发卡样、点状、螺丝状、不规则线状、多形性血管,带有乳色的红色区域/小球,以及草莓状结构[1]。
2.2.6 具有Spitz/Reed 痣特征的CM 学Spitz/Reed痣通常表现为星爆状、球状,也有一部分不典型[14-16]。具有Spitz/Reed 痣特征的CM 也有这些表现,但其皮损不对称,不典型色素网更常见,并伴有不典型点/球、条纹、伪足、蓝-白面纱样结构,以及不均匀多色调的色素沉着[14]。
3 AMN 和CM 的皮肤镜学鉴别诊断
AMN 和CM 拥有许多相同或相似的皮肤镜学结构,因此人们设计了一些诊断法则以使皮肤镜学能够更准确地诊断和区分这两类疾病。这些诊断法则包括经典结构分析法、ABCD 法、七点评分法、Menzies 法、三点评分法,以及经过修订的结构分析法等[17]。在所有的这些方法中,经典结构分析法由于繁琐已经很少有人使用;ABCD 法和7 点评分法基本上都是简化了的经典结构分析法,应用最为广泛[18]。
3.1 ABCD 法 ABCD 法中的五个字母分别代表一个黑素细胞性皮损的五个变量:不对称(Asymmetry,A)、边界(Border,B)、颜色(Color,C),以及不同的皮肤镜学结构(Differential structure,D)[18]。应用此法则对黑素细胞性皮损进行评估包括以下两个步骤。
3.1.1 对黑素细胞性皮损的4 个变量分别评分
A:将皮损用两条相互垂直的轴线分割,然后评估轴线两侧皮损的颜色和皮肤镜学结构是否对称。如果两条轴线两侧都不对称评为2 分;如果一条轴线两侧不对称评为1 分;如果两条轴线两侧都对称则为0 分。注意将轴线置于能得出最小评分的位置[18]。
B:将皮损沿中心分为八个扇形部分。检查每一部分边缘的色素网是否陡峭和突然消失。每一个陡峭和突然消失的边缘都分别记1 分[18]。
C:对皮损中的六种颜色白色、红色、浅棕色、深棕色、蓝灰色和黑色进行计数评分,一种颜色记1分[18]。皮损有白色的标准是其颜色必须比皮损周围正常颜色浅[19]。
D:对皮损中的五种皮肤镜学结构色素网、匀质区、点/球和条纹状结构进行计数评分,一种结构记1 分[18]。
3.1.2 皮损的总分计算和性质判定 一个皮损所得总分被称为总皮肤镜学评分(Total dermoscopy score,TDS),可按以下公式计算:TDS = [(A 分×1.3)+(B分×0.1)+(C 分×0.5)+(D 分×0.5)][20]
然后根据所得TDS 分值,按表2[18]对皮损的性质做出判断。

表2 TDS 和黑素细胞皮损性质判断
有作者在ABCD 法的基础上增加了一个评估参数增大(Enlargement,E),建立一种改良的被称为ABCDE 法的诊断法则,在诊断黑素细胞性皮损中更为有效。E 代表皮损增大或其他任何病人观察到的大体形态学变化。如果皮损有任何可以观察到的变化,就在标准的TDS 基础上加1.2 分;如果没有变化则减0.8 分[18]。
3.2 七点评分法 七点评分法是一种可靠且更容易理解应用的诊断鉴别黑素细胞性皮损的方法[19]。这种方法评价3 个主要条件和4 个次要条件,见表3。得3 分或3 分以上的皮损极有可能为黑素瘤,而3分以下的皮损则大多为良性黑素细胞痣。

表3 七点评分法的皮肤镜学条件和评分[19]
[1] Martín JM, Bella-Navarro R, Jordá E. Vascular patterns in dermoscopy[J].Actas Dermosifiliogr,2012,103:357-375.
[2] Lee JB,Hirokawa D.Dermatoscopy:Facts and controversies[J].Clin Dermatol,2010,28:303-310.
[3] Zalaudek I, Manzo M, Ferrara G, et al. New classification of melanocyticnevibasedondermoscopy [J].ExpertRevDermatol,2008,3:477-489.
[4] Saida T,Koga H,Uhara H.Key points in dermoscopic differentiation between early acral melanoma and acral nevus[J].J Dermatol,2011,38:25-34.
[5] Koga H,Saida T,Uhara H.Key point in dermoscopic differentiation between early nail apparatus melanoma and benign longitudinal melanonychia[J].J Dermatol,2011,38:45-32.
[6] Neila J, Soyer HP. Key points in dermoscopy for diagnosis of melanomas,including difficult to diagnose melanomas,on the trunk and extremities[J].J Dermatol,2011,38:3-9.
[7] Pralong P,Bathelier E,Dalle S,et al.Dermoscopy of lentigomaligna melanoma: report of 125 cases [J]. Br J Dermatol, 2012,167: 280-287.
[8] Akay BN, Kocyigit P, Heper AO, et al. Dermatoscopy of flat pigmented facial lesions: diagnostic challenge between pigmented actinic keratosis and lentigomaligna [J].Br J Dermatol, 2010, 163:1212-1217.
[9] Tanaka M, Sawada M, Kobayashi K. Key points in dermoscopic differentiation between lentigomaligna and solar lentigo [J]. J Dermatol,2011,38:53-58.
[10] Obieta MP, Braun RP, Scope A, et al. Dermoscopy of superficial spreading melanoma[J].G ItalDermatolVenereol,2009,144:51-60.
[11] Phan A, Dalle S, Touzet S, et al. Dermoscopic features of acrallentiginous melanoma in a large series of 110 cases in a white population[J].Br J Dermatol,2010,162:765-771.
[12] Tanioka M. Benign acral lesions showing parallel ridge pattern on dermoscopy[J].J Dermatol,2011,38:41-44.
[13] Moloney FJ, Menzies SW. Key points in the dermoscopic diagnosis of hypomelanotic melanoma and nodular melanoma [J].J Dermatol,2011,38:10-15.
[14] Yoradjian A, Enokihara MM, Paschoal FM. Spitz nevus and Reed nevus[J].An Bras Dermatol,2012,87:349-357.
[15] Pinheiro AM, Pereira GA, Amorin AG, et al. Spitz nevus: a case report and the use of dermoscopy [J].An Bras Dermatol, 2010, 85:555-557.
[16] Boneti KK, Maceira JP, Pereira FB, et al. Reed nevus (pigmented spindle -cell nevus): A report of three cases with distinct dermoscopicpatterns[J].An Bras Dermatol,2010,85:531-536.
[17] Rosendahl C, Cameron A, McColl I, et al. Dermatoscopy in routine practice-‘chaos and clues’[J].Aust Fam Physician,2012,41:482-487.
[18] Carli P,Giorgi De V,Soyer HP,et al.Dermatoscopy in the diagnosis of pigmented skin lesions:a new semiology for the dermatologist[J].J Eur Acad Dermatol Venereol,2000,14:353-369.
[19] Argenziano G, Fabbrocini G, Carli P, et al. Epiluminescence microscopy for the diagnosis of doubtful melanocytic skin lesions:comparison of the ABCD rule of dermoscopy and a new 7-point checklist based on pattern analysis [J]. Arch Dermatol, 1998, 134:1563-1570.
[20] Carli P, de Giorgi V, Palli D, et al. Preoperative assessment of melanoma thickness by ABCDscore of dermatoscopy [J].J Am Acad Dermatol,2000,43:459-466.
