糖皮质激素的不同给药途径及时机对重度和极重度突发性聋疗效的影响
2011-01-23张志坚王新春廖华华清泉
张志坚 王新春 廖华 华清泉
突聋是最常见的急性感音神经性听力损失, 目前其病因、发病机制尚无定论,治疗方案多种多样[1]。自Wilson等[2]提出糖皮质激素治疗突聋的有效性以来,全身系统性(口服或静脉滴注)应用糖皮质激素成为最广泛被接受的主要首选治疗方法,亦是影响疗效的重要因素之一。近15年来,鼓室内注射激素治疗突聋也越来越引起关注,目前,临床上糖皮质激素治疗突聋的给药方式主要有口服、静脉滴注和鼓室内注射三种,本文回顾性分析43例(43耳)糖皮质激素不同给药途径治疗的重度和极重度突发性聋患者的治疗效果,旨在探讨糖皮质激素作为重度和极重度突聋的初始(一线)治疗的适宜给药途径和给药时机。
1 资料与方法
1.1临床资料 研究对象为2008年7月至2010年3月武汉大学人民医院耳鼻咽喉头颈外科收治的资料完整的43例(43耳)突发性聋患者,均符合《突发性聋的诊断和治疗指南(2005年,济南)》[3]。全部病例均为首次发病,通过耳镜检查、纯音测听、声导抗测试和影像学检查(颞骨CT或颅脑及内听道MRI)排除了中耳病变、内耳畸形和蜗后占位性病变。根据WHO(1997)标准,以0.5、1、2、4 kHz四个频率的平均听阈为依据将听力损失进行分级,其中重度20例(46.51%),极重度23例(53.49%);右耳20例(46.51%),左耳23例(53.49%);男26例,女17例;年龄为14~78岁,平均42.7±17岁;伴耳鸣38例(88.37%);伴眩晕7例(16.28%);伴全身疾病(糖尿病、高血压、消化道溃疡等)9例(20.9%)。
1.2治疗方法及分组 所有患者均接受改善耳蜗微循环、降低纤维蛋白原、营养神经等药物治疗,且药物和用药方法完全相同。具体用药如下:杏雪针剂20 ml、赛百(注射用纤溶酶)20单位分别加入0.9%生理盐水250 ml每日1次静脉滴注;维生素B1 (100 mg)和维生素B12(500 μg)每日1次肌注,以上常规药物治疗以7天为一疗程,根据病情及疗效加用疗程。所有患者在以上常规药物治疗基础上以三种途径加用糖皮质激素:①口服组(19例19耳), 晨起顿服强的松片1 mg/kg/d,5天;然后每2天递减10 mg;②静脉滴注组(14例14耳),地塞米松10 mg, 加入杏雪针剂组,静脉滴注每日一次,5天后减为半量5 mg,5天后再减为半量2.5 mg,5天后停药;③鼓室内注射组(10例10耳),在耳内窥镜下于患耳鼓膜前下象限穿刺注入地塞米松0.3 ml(5 mg溶于0.3 ml的0.9%生理盐水中),每3天注射一次。二周为一疗程。所有患者于每一疗程结束时或出院前行纯音听阈测试。鼓室注射组平均年龄为43.0±5.0岁,治疗前平均听阈为86.9±5.5 dB HL, 静脉注射组平均年龄为40.9±3.8岁,治疗前平均听阈为82.6±3.8 dB HL,口服组平均年龄为43.8±4.5岁,治疗前平均听阈为92.8±4.4 dB HL。
将以上三组年龄、性别、患耳侧别、治疗前听力、疗程、是否伴有耳鸣、眩晕、糖尿病或高血压等全身性疾病等因素进行组间比较,统计结果显示,3组之间各因素的差异无统计学意义,说明各组患者的情况相近,均衡性较好,有较好的可比性(表1)。
43例患者中,37例在发病2周内经上述3种方式开始接受激素治疗(2周内组),其他6例在发病2周后开始接受激素治疗(2周后组)。两组之间年龄、性别、患耳侧别、治疗前听力、疗程、是否伴有耳鸣、眩晕、糖尿病或高血压等全身性疾病等多种影响因素无显著性差异(表2),两组有较好的可比性。

表1 43例患者糖皮质激素不同给药途径组组间均衡性比较

表2 两周内给药组和两周后给药组组间均衡性比较
1.3疗效评价 依据《突发性聋的诊断和治疗指南(2005年,济南)》[3]评价疗效,痊愈:受损频率听阈恢复至正常,或达健耳水平,或达此次患病前水平;显效:受损频率平均听力提高30 dB以上;有效:受损频率平均听力提高15~30 dB;无效:受损频率平均听力改善不足15 dB。
1.4统计学方法 数据应用SPSS16.0软件进行分析。计量资料以均数±标准误表示,其组间比较采用t检验或方差分析,计数资料比较采用卡方检验,Fisher精确概率法。比较三组之间的总有效率和显效率。
2 结果
2.1糖皮质激素的不同给药途径对疗效的影响 鼓室注射组、静脉注射组和口服组的总有效率分别为70.00%(7/10)、78.57%(11/14)和52.63%(10/19),显效率分别为60.00%(6/10)、57.14%(8/14)和36.84%(7/19),三组间疗效差异无统计学意义(χ2=3.130,P=0.536;χ2=2.525,P=0.283),三种不同给药途径对突聋的疗效无影响(表3)。
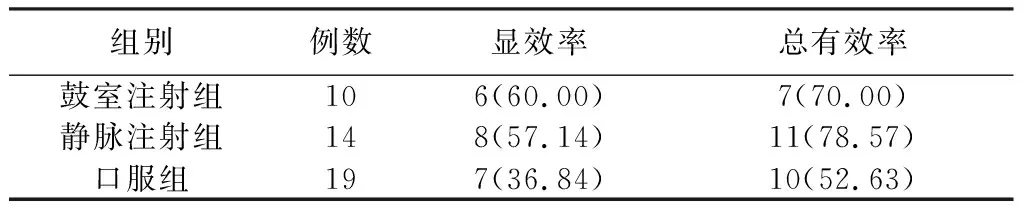
表3 糖皮质激素不同给药途径组的疗效比较(例,%)
2.2糖皮质激素给药时机与疗效的关系 从糖皮质激素治疗时机看,2周内组和2周后组显效率分别为56.76%(21/37)和0.00%,总有效率分别为72.97%(27/37)和16.67%(1/6),2周内组的显效率和总有效率均明显高于2周后组(均为P<0.05),说明2周内组的疗效明显优于2周后组,疗效与开始给予激素的时机密切相关。
3 讨论
突发性聋病因及发病机制至今不明,对治疗方法的评价也莫衷一是,但糖皮质激素治疗突发性聋的有效性早在1980年已被Wilson的双盲、随机、对照的前瞻性研究工作所肯定[2],因而成为该病的首选治疗药物。目前,对糖皮质激素治疗的用药剂量、用药途径存在不同意见[4~6],本文主要针对糖皮质激素不同用药途径的疗效进行讨论。一般认为激素对轻度突聋患者的效果优于重度突聋者,既往有研究证实了突发性聋有一定自愈率,但中重度以上的突发性聋患者自然恢复率极低[7],因此,为准确客观地评价糖皮质激素不同用药途径的疗效,本文只选择重度和极重度突聋患者作为研究对象。
临床上糖皮质激素治疗突聋的给药途径主要有口服、静脉滴注和鼓室内注射三种,口服强的松片方便而且便宜,地塞米松静脉滴注达到血药峰浓度时间较快,使用安全,均是常用的全身应用糖皮质激素的方法,但不适于伴有糖尿病、高血压、消化道溃疡的突聋患者。糖皮质激素鼓室内给药方式可避免和降低全身应用激素的副作用及不良反应,而且类固醇可通过圆窗膜直接吸收,外淋巴液内药物可达到较高浓度,为常规治疗无效特别是不能耐受全身用药的突聋患者提供了治疗手段。然而鼓室内给药较麻烦,花费较贵,鼓膜穿刺有创伤性,可能出现鼓膜穿孔、中耳感染、一过性眩晕等并发症。近年来,激素鼓室内给药治疗突聋的应用有增长趋势,但绝大多数是作为全身激素治疗失败后的补救治疗而非作为突聋的初始治疗的主要方式。
文中结果显示,虽然鼓室给药组和静脉给药组的总有效率有高于口服组的趋势,但三组间的总有效率和显效率差异均无统计学意义(P>0.05),因此可以认为鼓室内注射地塞米松的疗效对重度和极重度突聋患者来说不低于全身应用激素。因此对于伴全身激素给药禁忌或易产生激素治疗并发症的高风险突聋患者,鼓室内注射地塞米松的方法是良好选择,值得提倡,该结果与Kakehata等[5]的研究结果相似。然而,如果从另一方面来解读本文结果(三种给药途径疗效无差异)可以认为对无全身激素给药禁忌的患者,鼓室内注射地塞米松的疗效并不优于全身应用激素的疗效,因此,对这类患者,全身应用激素将是较好的选择,此结果与Rauch等[8]的最新研究结果相符。本文结果提示针对不同的突聋患者应选择不同的糖皮质激素给药途径。由于本文的研究例数有限,激素鼓室内给药能否取代全身激素用药还需要大样本、严格的前瞻性随机对照研究。
临床研究表明突聋发生后,治疗时间的早晚可能是影响预后的重要因素,治疗开始越早,疗效越好[9,10]。本文43例重度和极重度突聋患者中,37例在发病后2周内接受糖皮质激素治疗(不论给药途径),6例患者在发病超过2周后接受激素治疗,2周内组的显效率和总有效率均明显高于与2周后组(P<0.05)。因此,强调突发性聋作为耳科急诊,应尽早实施糖皮质激素治疗,最好不要晚于发病后2周。
4 参考文献
1 Mort DJ, Bronstein AM. Sudden deafness[J]. Curr Opin Neurol, 2006, 19:1.
2 Wilson WR, Byl FM, Laird N. The efficacy of steroids in the treatment of idiopathic sudden hearing loss. A double-blind clinical study[J]. Arch Otolaryngol, 1980, 106:772.
3 中华耳鼻咽喉头颈外科杂志编辑委员会,中华医学会耳鼻咽喉头颈外科学分会.突发性聋的诊断和治疗指南(2005年,济南)[J].中华耳鼻咽喉头颈外科杂志,2006,41:569.
4 Slattery WH, Fisher LM, Iqbal Z, et al.Oral steroid regimens for idiopathic sudden sensorineural hearing loss[J].Otolaryngol Head Neck Surg, 2005, 132:5.
5 Kakehata S, Sasaki A, Oji K, et al. Comparison of intratympanic and intravenous dexamethasone treatment on sudden sensorineural hearing loss with diabetes[J]. Otol Neurotol, 2006, 27:604.
6 Schreiber BE, Agrup C, Haskard DO. Sudden sensorineural hearing loss[J].Lancet,2010, 375:1 203.
7 夏瑞明,李华亭,余力生.全聋型和重度平坦型突发性聋的治疗及预后[J].中华耳鼻咽喉头颈外科杂志,2007,42:726.
8 Rauch SD, Halpin CF, Antonelli PJ, et al. Oral vs intratympanic corticosteroid therapy for idiopathic sudden sensorineural hearing loss, a randomized trial[J]. JAMA, 2011, 305:2 071.
9 Zadeh MH, Storper IS, Spitzer JB. Diagnosis and treatment of sudden-onset sensorineural hearing loss: a study of 51 patients[J]. Otoloaryngol Head Neck Surg, 2003, 128:92.
10 Xenellis J, Papadimitriou N, Nikolopoulos T, et al. Intratympanic steroid treatment in idiopathic sudden sensorineural hearing loss: a control study[J]. Otoloaryngol Head Neck Surg, 2006, 134:940.
