探讨经鼻空肠管肠内营养方式在中度重症急性胰腺炎治疗中的临床疗效*
2023-05-27刘利文马玲莉董小敏
刘利文,马玲莉,董小敏
开封市人民医院重症医学科,河南 开封 475000
临床消化性疾病中较为常见的一种则为急性胰腺炎[1],全球发病率逐年攀升。急性上腹痛则为疾病主要症状,可合并脂肪酶增高或血淀粉酶增高。常见病因包含胰管梗阻、高甘油三酯血症、酒精、胆道感染、胆石症等。临床根据其病情将其分重症急性胰腺炎、中度重症急性胰腺炎、轻症急性胰腺炎,轻症则预后良好,死亡率、并发症均较低,但中度和重症患者多合并持续性或过性器官衰竭,重症急性胰腺炎死亡率大约为10%~15%[2],所以,临床治疗的热点和焦点也偏向于重症急性胰腺炎更多。近年治疗急性胰腺炎过程中,营养支持发挥着无法替代的作用。目前营养治疗包含肠内营养、肠外营养,报告显示[3],早期肠内营养干预可改善中度重症急性胰腺炎肠黏膜通透性,降低手术几率、器官衰竭危险性、菌群移位率等。但目前有关肠内营养干预的报告非常少。肠内营养主要包含经胃管、经空肠管两种,以往认为肠内营养需经空肠才可确保实施安全性,但经胃管方式虽难度较小,临床操作性强,但实施安全性和耐受性一直存在争议[4]。且目前临床有关两者的安全性、耐受性方面的报告仍然少见。本研究纳入2019年10月—2021年3月开封市人民医院收治的120例中度重症急性胰腺炎患者,重点论述鼻空肠管与不同肠内营养方式干预的耐受性和安全性,现将结果报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2019年10月—2021年3月开封市人民医院收治的120例中度重症急性胰腺炎患者资料。分析患者病历资料后根据治疗方案的不同将患者分为对照组与观察组,每组各60例。对照组接受经鼻胃管肠内营养方式干预;观察组接受经鼻空肠管肠内营养方式干预。入选标准:(1)具备急性胰腺炎典型影像学特征;患者血清脂肪酶或淀粉酶>标准值3倍;上腹部持续、急性、剧烈性疼痛。确诊条件要满足任意两条[5]。(2)均签字同意治疗方式。排除标准:(1)到院时发病时间>72 h。(2)腹部CT显示胃流出道梗阻或胃肠道梗阻。(3)胃肠道功能严重障碍,表现为无肠鸣音、无排便排气、合并恶性呕吐、腹胀、胃肠道麻痹或胃潴留症状。(4)因精神、智力无法配合此次治疗。(5)中途脱离研究。对照组:女性21例,男性39例;饮酒6例,高脂血症10例,胆源性44例;体质量指数20.35~25.65 kg/m2,平均体质量指数(22.32±1.02)kg/m2;年龄48~71岁,平均年龄(52.32±1.25)岁。观察组:女性22例,男性38例;饮酒7例,高脂血症11例,胆源性42例;体质量指数20.38~25.69 kg/m2,平均体质量指数(22.38±1.01)kg/m2;年龄47~72岁,平均年龄(52.38±1.24)岁。两组患者一般资料具有可比性(P>0.05)。本研究经医院医学伦理委员会审批通过。
1.2 方法
两组患者入院后均需监护其体征,给予液体复苏。入院48 h内实施经鼻空肠管肠内营养或经鼻胃管肠内营养。观察组患者在内镜辅助下置入经鼻空肠管,X线检查显示鼻空肠管置入位置大约在距离Trietz韧带40 cm部位。对照组患者接受经鼻胃管营养,经检测胃内容物和通气试验确认鼻胃管置入到胃内则可。各患者置入鼻胃管或鼻空肠管后,可滴入生理盐水刺激肠蠕动,再以25 mL/h的速度给予短肽型肠内营养制剂,患者耐受的状况下,可将滴速增加到75mL/h,逐步过渡到能全力(整蛋白制剂),肠内营养开通72 h内,每日能量需在25 kcal/kg,每间隔4 h需监测1次胃残余量,若>400 mL或连续3次监测结果>200mL,则将肠内营养暂停,若>200mL,则降低滴速。两组患者持续治疗2周。
1.3 指标判定
记录患者不耐受指标,不耐受指患者发生肠瘘、胃肠道出血、腹泻、胃潴留、呕吐等,肠内营养72 h,每日能量仍然无法达到20 kcal/kg。记录并发症,如胰腺坏死合并感染、肺炎等。记录启动肠内营养至腹胀腹痛完全消失时间、肠内营养达标时间。血生化指标:抽取其治疗前、治疗后(2周后)其静脉血液(空腹)5 mL,离心处理后,用全自动生化分析仪测定前白蛋白(PA)、白蛋白(ALB),用血液分析仪测定血红蛋白(Hb)。
1.4 统计学方法
采用SPSS 22.0软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者喂养不耐受情况
两组患者均发生喂养不耐受状况,观察组比对照组低,差异无统计学意义(P>0.05),见表1。
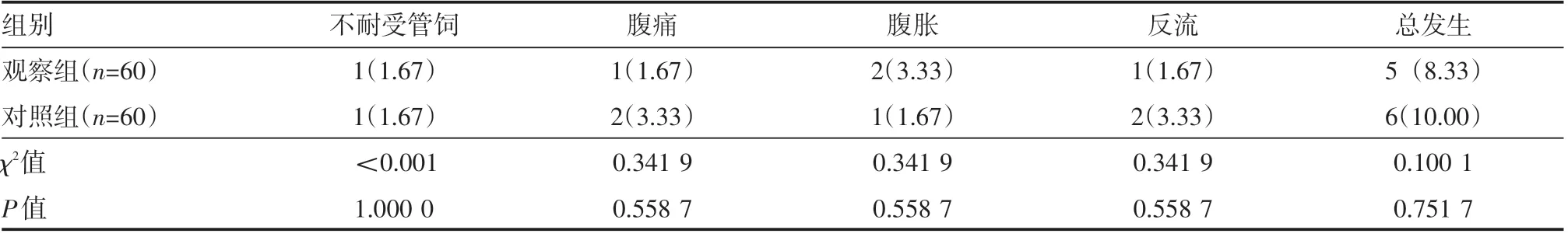
表1 两组患者喂养不耐受情况例(%)
2.2 两组患者并发症发生情况
两组患者并发症比较,观察组低于对照组,差异有统计学意义(P<0.05),见表2。
2.3 两组患者启动肠内营养至腹胀腹痛完全消失时间、肠内营养达标时间
两组患者启动肠内营养至腹胀腹痛完全消失时间、肠内营养达标时间比较,差异无统计学意义(P>0.05),见表3。
表3 两组患者启动肠内营养至腹胀腹痛完全消失时间、肠内营养达标时间(±s)d

表3 两组患者启动肠内营养至腹胀腹痛完全消失时间、肠内营养达标时间(±s)d
组别观察组(n=60)对照组(n=60)t值P值启动肠内营养至腹胀腹痛完全消失时间5.22±1.21 4.98±1.22 1.081 9 0.281 5肠内营养达标时间2.98±1.21 3.02±1.22 0.180 3 0.857 2
2.4 两组患者治疗前后营养指标情况
治疗后,两组患者营养指标均有改善,观察组增加幅度更大,差异有统计学意义(P<0.05),见表4。
表4 两组患者治疗前后营养指标情况(±s)g/L
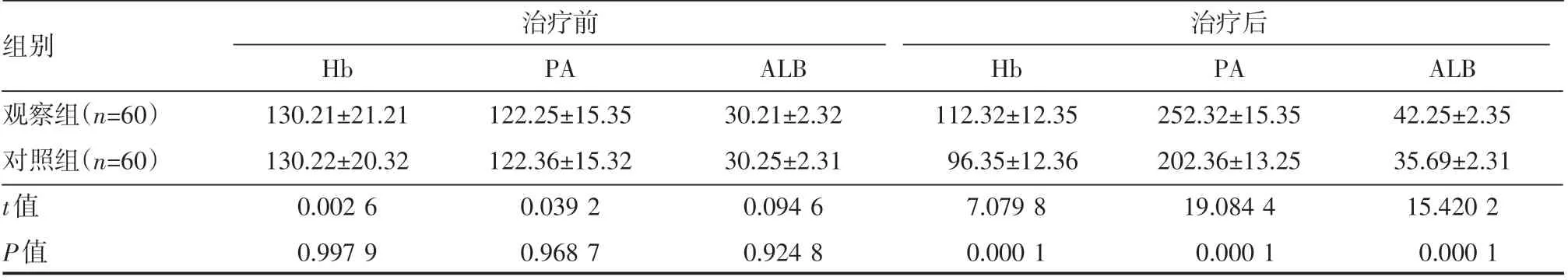
表4 两组患者治疗前后营养指标情况(±s)g/L
组别观察组(n=60)对照组(n=60)治疗前治疗后t值P值Hb 130.21±21.21 130.22±20.32 0.002 6 0.997 9 PA 122.25±15.35 122.36±15.32 0.039 2 0.968 7 ALB 30.21±2.32 30.25±2.31 0.094 6 0.9 24 8 Hb 112.32±12.35 96.35±12.36 7.079 8 0.000 1 PA 252.32±15.35 202.36±13.25 19.084 4 0.000 1 ALB 42.25±2.35 35.69±2.31 15.420 2 0.000 1
3 讨论
亚特兰大2012年指南中把重症胰腺炎分重症和重中度重症两种[6],中度重症指发生局部一线并发症,如胰腺假性囊肿、形成坏死性包裹、急性坏死物积聚等。国外报告显示[7],胰腺炎患者中有20%~30%均属中度重症胰腺炎。我国报告显示[8],胰腺炎者中有32.6%的患者均为中度重症胰腺炎,相比于国外报告结果,我国略微居高,此可能与我国消化内科在干预器官衰竭方面的支持措施存在局限有关。大部分重症胰腺炎患者均需进入ICU接受诊治。营养治疗已在重症胰腺炎疾病治疗中得到应用和认可,此方式在避免坏死组织感染、细菌易位、保持胃肠道黏膜完整等方面作用较大。
目前,临床将营养治疗分两种方式,即经鼻空肠管、经鼻胃管[9]。以往认为经鼻空肠管实施营养治疗,对胰腺分泌无刺激性,胰腺可处于休息状态。但有学者[10]报告称,无论哪种方式的肠内营养治疗,均对胰腺外分泌有刺激作用,所以经鼻胃管不会加大重症胰腺炎病情程度。本研究表明采用的经鼻空肠管和经鼻胃管两中肠内营养方式在耐受性、治疗时效方面基本相当。经鼻空肠管肠内营养方式更为安全,进而对患者营养指标的改善更好。分析原因主要为:中度重症胰腺炎患者机体中胰腺腺泡细胞被严重破坏,进食过程中的生理性刺激对胰腺腺泡细胞分泌无刺激性[11],此外,经鼻胃管方式可降低胃窦扩张而造成的胰腺分泌,若每分钟鼻饲速度<1.5mL,对胰液分泌无加大作用。此方式具备操作简单,放置简便,有效且经济等优势,但相比于经鼻空肠管,其置管成功率较低,所以,患者耐受状况下可考虑采用经鼻胃管方式。若患者耐受性不高,且供给能量不足时,则经鼻空肠管为最佳选择方式[12],且此方式治疗的安全性更高,进而更好地提升疗效。
综上所述,经鼻空肠管肠内营养方式在中度重症急性胰腺炎患者治疗疗效的中的效果更好,能有效改善患者营养状态和免疫功能,且安全性更高。
