直接母乳喂养与母乳奶瓶喂养对极早早产儿生命体征稳定性的影响
2022-06-29李克华全惠云王雨璇
李克华 翁 莉 全惠云 洪 玲 王雨璇
极早早产儿是指出生胎龄满28周但不足32周的活产婴儿[1],因其出生时胎龄较小,各系统器官发育不成熟,免疫防御功能不完善,生长过程易受外界因素影响,容易出现多种并发症甚至死亡[2]。而母乳作为新生儿最理想的食物,不仅能满足早产儿的生长发育,也为其免疫系统提供强大的支持[3],因此母乳喂养是早产儿救治措施中的重要组成部分。国内早产儿住院期间,由于母婴分离或喂养环境受限部分家庭采取将母乳挤至奶瓶喂养的方式,即将母乳挤出经过冷藏或冷冻储存,需要复温加热后采用奶瓶给早产儿喂养。经口喂养(早产儿出院评判标准之一)是母乳喂养的最佳途径,但在获得营养的同时,也是一种应激源,会引起早产儿喂养过程中出现血氧饱和度下降、呼吸暂停等情况[4]。因此,维持早产儿经口喂养过程中生命体征的稳定性至关重要。直接母乳喂养是指婴儿直接在母亲乳房上吸吮[1]。国外研究[5-6]表明,直接母乳喂养可以提高早产儿经口喂养的能力,维持早产儿体温和生理稳定,同时可以避免有效减少因将母乳挤至奶瓶过程中有诸多污染的风险,以及挤出的奶液经过冷藏或冷冻储存以及复温加热造成的免疫和营养成分退化。国内的建议、指南和流程[7-9]中关于早产儿直接母乳喂养支持体系的探索相对较少。本次研究探讨极早早产儿直接母乳喂养与母乳奶瓶喂过程中生命体征、并发症等,旨在为极早早产儿的合理喂养提供科学依据。
1 资料与方法
1.1 一般资料
采用整群抽样,选取2020年3-10月笔者所在医院新生儿家庭病房收治的极早早产儿50例。纳入标准:(1)出生胎龄28~<32周;(2)母亲母乳充足,能满足早产儿喂养需求量;(3)极早早产儿有一定吸吮能力(奶瓶喂完成量≥10 mL/次时)[10-12];(4)早产儿母亲支持并配合母乳喂养;(5)极早早产儿家属自愿参与本研究,并签署知情同意。排除标准:(1)早产儿存在先天畸形或染色体异常;(2)早产儿存在先天性唇裂,或因疾病治疗需要严格控制摄入量;(3)母亲因自身疾病原因或使用药物无法母乳喂养。本次研究中,4例极早早产儿因疾病原因,暂停母乳喂养;2例极早早产儿的母亲中途拒绝继续直接母乳喂养;2例极早早产儿病情变化转入NICU;11例极早早产儿在未收集满5 d时提前出院,最终共31例极早早产儿纳入本研究。男16例,女15例;出生胎龄(30.14±1.04)周,出生体质量(1 491.78±241.4)g;1 min Apgar评分为(9.28±1.08)分,5 min Apgar评分(9.82±0.47)分。
1.2 研究方法
当极早早产儿入住新生儿家庭陪护病房时,护士对早产儿的母亲进行母乳喂养知识宣教,包括母乳喂养体位、正确含接方法以及奶瓶喂养的注意事项等。参照相关研究[12],在早产儿喂养量≥10 mL/次时极早早产儿有一定的吸吮能力,此时开始实施直接母乳喂养。采用自身对照研究,24 h内对每名极早早产儿进行1次直接母乳喂养和1次母乳奶瓶喂养,并采用心电监护喂养时的生命体征,每次监测14 min。其余时间喂养方式由母亲决定。母乳奶瓶喂养方法为母亲用手或吸奶器将母乳挤出,及时冷藏或冷冻储存,需要喂养时复温至40℃,采用奶瓶给早产儿喂养。
1.3 观察指标
比较2种喂养方式下极早早产儿生命体征、喂养过程中并发症的发生情况。(1)将早产儿开始喂养时刻(0 min)的体温、心率、呼吸、血氧饱和度作为基线值,24 h内对每例极早早产儿记录1次直接母乳喂养和1次母乳奶瓶喂养的心率、呼吸、血氧饱和度和体温,从喂养开始时采用心电监护仪记录数值,每隔2 min记录1次,共记录14 min,连续监测5 d。(2)由受过专业培训的新生儿专科护士观察、记录喂养过程中患儿吸氧、呛奶及呼吸暂停的次数。当吃奶过程中早产儿血氧饱和度下降至85%以下时需要给予吸氧;喂养过程中,患儿出现咳嗽,判定为呛奶。呼吸暂停指患儿呼吸停止超过15~20 s;或呼吸停止虽不到20 s,但是伴有心率<100次/min,出现肌张力降低等情况[13-14]。
1.4 统计学方法
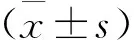
2 结果
2.1 2种喂养方式不同时间点早产儿体温、血氧饱和度、呼吸、心率比较
2种喂养方式不同时间点早产儿体温、血氧饱和度、呼吸、心率在时间效应上比较,差异均有统计学意义。体温的组间效应比较,差异有统计学意义;血氧饱和度、呼吸、心率在组间效应上比较,差异均无统计学意义。2种喂养方式不同时间点早产儿体温、血氧饱和度在交互效应上比较,差异有统计学意义。见表1-4及图1-4 。
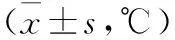
表1 2种喂养方式不同时间点体温比较

表2 2种喂养方式不同时间点血氧饱和度比较
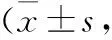
表3 2种喂养方式不同时间点呼吸频次比较次/min)
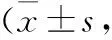
表4 2种喂养方式不同时间点心率比较次/min)

图1 2种喂养方式不同时间点早产儿体温变化趋势图

图2 2种喂养方式不同时间点早产儿呼吸变化趋势图

图3 2种喂养方式不同时间点早产儿血氧饱和度变化趋势图

图4 2种喂养方式不同时间点早产儿心率变化趋势图
2.2 2种喂养方式并发症的比较
直接母乳喂养时需要吸氧和呼吸暂停的次数均少于母乳奶瓶喂养。具体见表5。

表5 2种喂养方式并发症比较 (次)
3 讨论
3.1 直接母乳喂养更有利于极早早产儿生命体征的稳定
早产儿由于各器官发育不完善,棕色脂肪少,体温调节中枢发育不完善,容易出现低体温情况。本研究结果显示, 直接母乳喂养时极早早产儿体温高和度均回升,这可能与极早早产儿在受到外界不良因素刺激时,可启动自身各子系统功能,通过自我调节机制,维持机体稳定性有关。直接母乳喂养时,通过拥抱,触、视、听、嗅等信息的传递,可以使极早早产儿获得更多的舒适和安全感[15-17],这也解释了直接母乳喂养时血氧饱和度较母乳奶瓶喂养降低幅度小,持续时间短的原因。母乳奶瓶喂2 min后,早产儿呼吸频率出现下降,而直接母乳喂养时未出现此情况。这可能与母乳奶瓶喂时,轻微吸吮即可使乳汁流出,此时极早早产儿未进行良好的吞咽准备,处于被动吞咽的模式有关。直接母乳喂养时需通过吸吮刺激母亲乳头引起喷乳反射后方有奶液流出,此时极早早产儿有充足的吞咽反应时间,呼吸相对更稳定。2种喂养方式下,早产儿心率均增加,直接母乳喂养时心率增加较母乳奶瓶喂明显,但处于正常范围内,这可能与喂养时体温增加以及吸吮耗能有关。
3.2 喂养过程并发症及喂养量
经口喂养是1项需要神经、运动等多系统参与的复杂的综合活动,早产儿由于其特殊的生理特性,各系统发育不成熟,喂养过程中易出现呼吸—吸吮—吞咽不协调,导致生理功能紊乱,出现血氧饱和度下降、呼吸暂停、呛奶等情况[18]。本研究结果显示,直接母乳喂养过程中极早早产儿未出现呼吸暂停、呛奶的情况,需给予吸氧的次数较少,表明直接母乳喂养能有效避免喂养过程中的并发症。
