不同入路腹腔镜直肠癌根治术对直肠癌患者治疗效果的影响
2021-03-29黄克华
黄克华
辽宁省辽阳市中心医院普外科,辽宁辽阳 111000
腹腔镜直肠癌根治术是治疗直肠癌的主要手段,与传统的开腹术相比,其具有微创、术中出血量少、应激反应小、恢复快等优势。以往临床多采用中间入路的方式,该入路可保护生殖系统血管、输尿管及神经,利于改善预后[1]。但有研究指出,这种入路在治疗小肠肠袢时,可能会影响到术野,增加第253 组淋巴结扫除的难度,使术中肠系膜下静脉与左结肠动脉间的关系难以辨认,从而增加手术难度,延长手术时间,增加术中出血量[2]。随手术方式不断改良,头侧中间入路逐渐被引进临床,有研究指出,该入路可弥补传统的中间入路的不足,降低手术难度,更利于术后恢复[3]。目前对于这两种入路方式的争论不一,为寻求一种更安全、高效的手术方式,本研究回顾性分析于辽阳市中心医院接受治疗的120例直肠癌患者的临床资料,针对腹腔镜直肠癌根治术的不同入路方式应用效果进行分析,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年4月~2019年10月于辽阳市中心医院接受治疗的120例直肠癌患者的临床资料,患者均行腹腔镜直肠癌根治术,依据手术入路方式的不同,将患者分为对照组(传统中间入路,60例)和观察组(头侧中间入路,60例)。对照组中,男35例,女25例;年龄28~65岁,平均(40.52±5.64)岁;肿瘤淋巴结转移(TNM)分期:Ⅰ期13例,Ⅱ期29例,Ⅲ期18例。观察组中,男32例,女28例;年龄30~70岁,平均(40.97±5.21)岁;TNM 分期:Ⅰ期14例,Ⅱ期27例,Ⅲ期19例。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经辽阳市中心医院医学伦理委员会审核及同意。
1.2 纳入及排除标准
纳入标准:①经病理组织及肠镜检测确诊为直肠癌的患者;②所有患者术前性功能正常;③患者均符合手术适应证。
排除标准:①气腹禁忌证者;②凝血功能障碍者;③近期有输血、放疗、免疫抑制剂应用史者;④合并心脑血管疾病者;⑤精神疾病者。
1.3 方法
1.3.1 对照组 对照组患者采用传统中间入路,具体内容包括:取截石位,气管插管全麻,于脐上方3 cm 做1 cm 切口为观察孔,行Veress 针穿刺腹腔,建立气腹,注入二氧化碳(CO2),压力控制在12~14 mmHg,随后置入腹腔镜,在耻骨联合上缘5 cm、右侧腹直肌外缘脐线交点、麦氏点处分别做0.5 cm 切口为操作孔,并置入Trocar。借助腹腔镜探查病灶位置、大小,游离降结肠、乙状结肠系膜,清除淋巴结及周围脂肪,切除全直肠系膜。拖出肠段做体外病灶切除,操作无误后进行缝合,经肛门行降结肠-直肠吻合,留置引流管。
1.3.2 观察组 观察组患者采用头侧中间入路,具体内容包括:取截石位,气管插管全麻,于脐下方做1 cm切口为观察孔,行Veress 针穿刺腹腔,建立气腹,注入CO2,压力控制在12~14 mmHg,随后置入腹腔镜,在耻骨联合上缘5 cm、右侧腹直肌外缘脐线交点、麦氏点处分别做0.5 cm 切口为操作孔,并置入Trocar。游离小肠肠袢、屈氏韧带处空肠,切断附着于小肠肠袢、屈氏韧带处空肠的韧带与筋膜。打开主动脉前腹膜,进入左结肠后间隙,牵拉结肠系膜,裸化肠系膜下动脉(IMA)。打开乙状结肠系膜,清扫253 组淋巴结及周围淋巴结,切除病灶组织,确认操作无误后缝合,留置引流管也与对照组一致。
1.4 观察指标及评价标准
①记录手术相关指标,包括手术时间、术中出血量、IMA 周围淋巴结扫除时间、253 组淋巴结扫除数目。②记录患者术后并发症发生情况,如吻合口出血、切口感染、吻合口瘘、腹膜损伤。
1.5 统计学方法
采用SPSS 24.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,组间比较采用独立样本t 检验,组内比较采用配对样本t 检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术相关指标的比较
两组患者的术中出血量比较,差异无统计学意义(P>0.05)。观察组患者的手术时间、IMA 周围淋巴结扫除时间短于对照组,253 组淋巴结扫除数目多于对照组,差异有统计学意义(P<0.05)(表1)。
表1 两组患者手术相关指标的比较(±s)
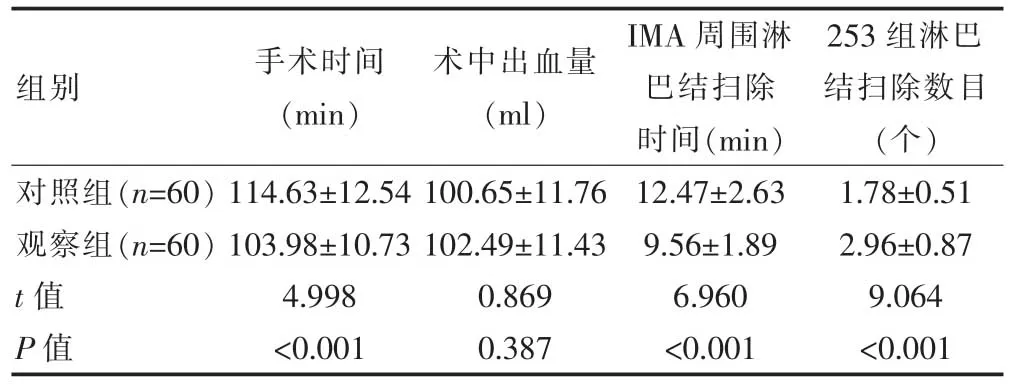
表1 两组患者手术相关指标的比较(±s)
组别 手术时间(min)术中出血量(ml)IMA 周围淋巴结扫除时间(min)253 组淋巴结扫除数目(个)对照组(n=60)观察组(n=60)t值P值114.63±12.54 103.98±10.73 4.998<0.001 100.65±11.76 102.49±11.43 0.869 0.387 12.47±2.63 9.56±1.89 6.960<0.001 1.78±0.51 2.96±0.87 9.064<0.001
2.2 两组患者并发症总发生率的比较
两组患者的并发症总发生率比较,差异无统计学意义(P>0.05)(表2)。
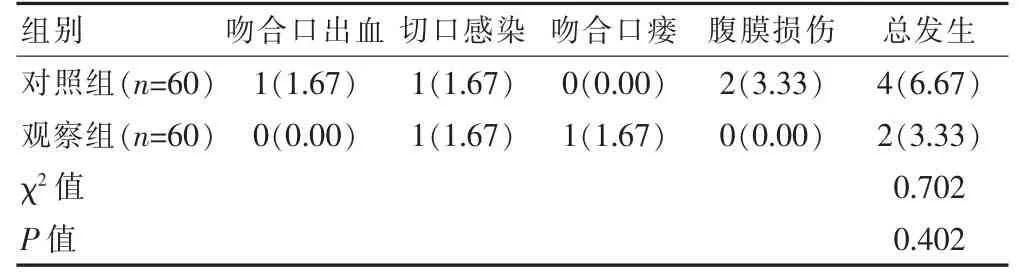
表2 两组患者并发症总发生率的比较[n(%)]
3 讨论
直肠癌是发生于乙状结肠和直肠交界部位至齿状线间的恶性肿瘤,属于发病率仅次于胃癌的消化道恶性病变[4]。早期直肠癌通过根治术治疗,即可获得较好的预后,患者可长期存活。腹腔镜手术因切口小,能准确分离组织,减少术中出血量和组织损伤,故成为直肠癌根治的主要术式[5-6]。
目前,遵循全直肠系膜切除原则的腹腔镜直肠癌根治术的操作步骤已实现了标准化,在治疗直肠癌中使用已极为成熟、规范[7]。虽然腹腔镜根治术给直肠癌患者所带来的效益已获临床广泛认可,但随手术入路方式的不断增多与改进,不同入路所带来的争议也各执褒贬[8]。有研究指出,中间入路更符合“非触碰”原则,利于术中对生殖系统、神经、血管及输尿管等组织的保护[9-10]。但传统的中间入路在术中可能会受到小肠肠袢的影响而阻碍术野,导致手术难度增大,降低淋巴结的彻底清除率,还可能会造成一些软组织不必要的损伤[11]。头侧中间入路不仅具有传统中间入路“非触碰”的优势,从Toldt 间隙疏松处进入,头侧腹主动脉表面腹膜处进入左结肠后间隙,可更好地暴露解剖结构,保持清晰宽阔的术野,为结直肠肠系膜牵拉和游离提供充足的操作空间,缩短手术时间,提高淋巴结扫除彻底性[12]。本研究结果显示,观察组患者的手术时间短于对照组,差异有统计学意义(P<0.05)。本研究结果与马君俊等[3]报道结果存在一定差异。可能与手术操作者个人习惯差异所致。本研究结果显示,观察组患者的IMA 周围淋巴结扫除时间短于对照组,差异有统计学意义(P<0.05)。提示头侧中间入路可有效提高腹腔镜下根治术中IMA 周围淋巴的清扫效率。头侧中间入路选择IMA 头侧腹主动脉表面腹膜部位作为结肠后间隙的手术入路,可顺势裸化IMA 上方,传统中间入路则省略了此操作,使得观察组IMA 周围淋巴清扫操作时间明显缩短[13]。本研究结果显示,观察组患者的253 组淋巴结扫除数目多于对照组,差异有统计学意义(P<0.05)。提示头侧中间入路更利于淋巴结的清除。主要是头侧中间入路手术中完全打开IMA 头侧左结肠后间隙这一操作,为253组淋巴结情操创造了既有利的空间条件,不仅节省淋巴结清扫时间,且有助于淋巴结彻底清扫[14]。本研究结果显示,两组患者的术中出血量比较,差异无统计学意义(P>0.05),是因两种入路方式均具有微创优势,只是相比之下,头侧中间入路操作空间更大,因此更利于淋巴结清除。本研究结果显示,两组患者的并发症总发生率比较,差异无统计学意义(P>0.05),其中对照组出现2例腹膜损伤,这可能与小肠肠袢影响术野有关[15]。
综上所述,针对腹腔镜下直肠癌根治术采用头侧中间入路疗效更佳,更利于缩短IMA 周围淋巴结扫除时间,高效清除253 组淋巴结,且术后并发症较少,安全性高。
