宫颈鳞状上皮内病变患者高危型人乳头瘤病毒(HPV)转阴率的影响因素研究
2018-11-13杨建梅邓慧朱建雯吴凯逸魏婷婷韩春荣
杨建梅 ,邓慧 ,朱建雯 ,吴凯逸 ,魏婷婷 ,韩春荣
1.扬州洪泉医院病理科,江苏扬州 225200;2.扬州洪泉医院检验科,江苏扬州 225200
宫颈鳞状上皮内病变目前已经成为我国妇女人群中较为高发的一种生殖系统疾病[1]。若干的研究结果显示,该种疾病与宫颈癌之间的关系十分密切,并且两种疾病均指向同一种病毒,人乳头瘤病毒(Human Papilloma Virus,HPV)[2-4]。多数人群均会出现HPV的感染,只是大部分的感染会被人体的免疫力清除掉,不会产生临床症状,但是依然会有部分患者由于某些原因出现持续感染[5]。高危型HPV的持续感染是人体的宫颈高度上皮内病变产生并进展成宫颈癌的独立危险因素之一[6]。因此使宫颈鳞状上皮内病变患者的高危型HPV转阴对于患者病情的控制具有积极的意义。而目前针对宫颈鳞状上皮内病变患者的高危型HPV转阴率影响因素进行分析的文献相对较少,有鉴于此,该研究方便选择2016年1月—2017年12月之间在该院诊断并实施治疗的宫颈鳞状上皮内病变患者80例的资料进行回顾性分析,对宫颈鳞状上皮内病变患者高危型HPV转阴率的影响因素进行探讨,现报道如下。
1 资料与方法
1.1 一般资料
方便选择在该院诊断并实施治疗的宫颈鳞状上皮内病变患者80例的资料进行回顾性分析,按照患者在经过治疗后6个月高危型HPV是否转阴分为两个组,其中HPV转阴组66例,HPV未转阴组14例。两组患者均为女性,年龄的差异无统计学意义(P>0.05),见表1。该研究已经经过该院医学伦理委员会的批准和通过。
1.2 患者的纳入标准
①患者符合宫颈鳞状上皮内病变的诊断标准[7]并且高危型HPV检测结果阳性;②患者在该院完成宫颈鳞状上皮内病变手术的治疗;③患者数据资料完整,可以满足该研究分析需要;④患者对该研究知情同意。
1.3 患者的排除标准
①患者的生殖系统曾经有手术史,可能对研究结果产生影响;②患者身体重要系统患有严重疾病,可能对该研究的结果产生影响;③患者的数据不充分或者不足,无法满足研究需要;④患者未在该院进行宫颈病变治疗。
1.4 研究方法
查阅所有符合条件患者的病历资料,将需要进行研究的各项数据进行记录对比和数据分析。按照患者在经过治疗后6个月高危型HPV是否转阴分为两个组,对两个组的数据资料进行对比,利用单因素分析与多因素分析的方法,筛选宫颈鳞状上皮内病变患者高危型HPV转阴率的独立影响因素。
1.5 统计方法
采用SPSS 20.0统计学软件进行数据处理,对数据进行描述性分析,计量资料结果使用(±s)表示,计数资料结果使用[n(%)]表示,两组计量资料比较采用独立样本t检验,两组计数资料比较采用χ2检验,利用Logistic多因素回归分析筛选独立的危险因素,P<0.05为差异有统计学意义。
2 结果
2.1 各项相关因素与宫颈鳞状上皮内病变患者是否高危型HPV转阴的单因素分析结果
全部患者之中共有14例的高危型HPV未转阴,单因素分析结果显示病毒负荷量,病理切缘结果,是否使用避孕套避孕,性伴侣个数可能与宫颈鳞状上皮内病变患者是否高危型HPV转阴有关,具体如表1所示。
2.2 各项相关因素与宫颈鳞状上皮内病变患者是否高危型HPV转阴的Logistic多因素分析结果
将宫颈鳞状上皮内病变患者是否高危型HPV转阴作为因变量,其中0=HPV未转阴,1=HPV转阴,对以上单因素分析中出现阳性结果的项目进行多因素分析,赋值如下:病毒负荷量是否低于100(0=否,1=是),病理切缘结果(0=阳性,1=阴性),是否使用避孕套避孕(0=否,1=是),变量纳入方法为“进入”,结果显示,病毒负荷量低,病理切缘结果为阴性,使用避孕套避孕,性伴侣个数少,是宫颈鳞状上皮内病变患者出现高危型HPV 转阴的独立影响因素(P<0.05),见表 2。
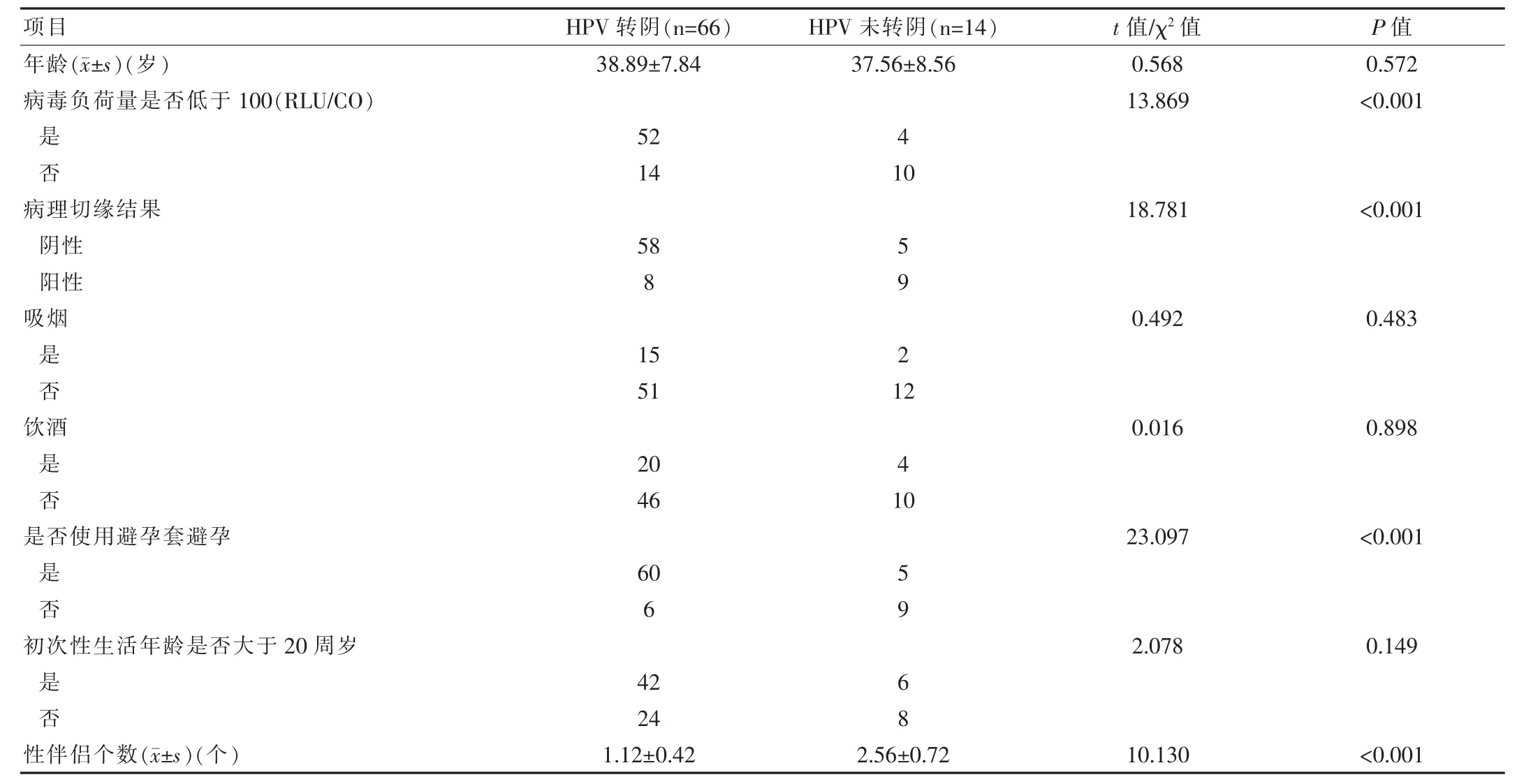
表1 各项相关因素与宫颈鳞状上皮内病变患者是否高危型HPV转阴的单因素分析结果
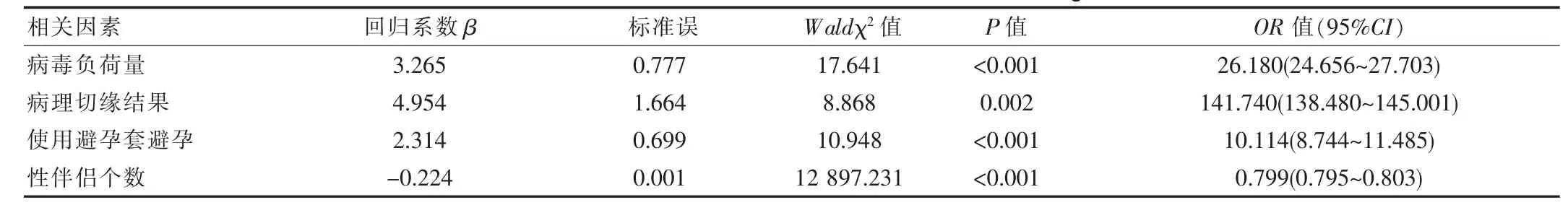
表2 各项相关因素与宫颈鳞状上皮内病变患者是否高危型HPV转阴的Logistic多因素分析结果
3 讨论
宫颈鳞状上皮内病变在临床上被认为是宫颈癌的前期病变,一旦出现宫颈鳞状上皮内病变,则一般要求患者进行积极的治疗,否则将会出现转变为宫颈癌的巨大风险[8]。高危型HPV持续性感染与宫颈上皮肿瘤性病变之间具有着较为密切的联系,HPV病毒是一种球状的DNA病毒,目前已经发现了超过100种的亚型,根据各个亚型致癌性的高低分成了低危型HPV与高危型HPV。国际上根据HPV亚型致病力大小或致癌危险性大小不同,可将其分为低危型,高危型两大类。高危型的HPV除可引起生殖器疣病外,更重要的是引起外生殖器癌,子宫颈癌和宫颈高度上皮内病变,如:HPV16,HPV18,HPV31,HPV33,HPV35,HPV45,PV51,HPV52,HPV56,HPV58,HPV61等,尤其是 HPV16,HPV18。目前临床上一般认为性接触是导致高危型HPV出现感染的主要因素,而持续的高危型HPV感染可以导致皮肤黏膜出现鳞状上皮细胞增殖,从而出现诸多的生殖系统的疾病[9-11]。
高危型HPV持续感染是导致宫颈鳞状上皮内病变发生与发展成宫颈癌的重要因素之一。郭苗等[12]研究结果显示,宫颈鳞状上皮内病变与高危型HPV感染之间呈正相关,Ⅰ级患者的高危型HPV阳性率为76.9%,Ⅱ级患者的HPV高危型阳性率为83.3%,Ⅲ级患者的高危型HPV阳性率为90.0%,而已经确诊宫颈癌的患者高危型HPV阳性率为100%。吴筱花等[13]研究结果也显示,正常人群中的高危型HPV感染率为14.66%,宫颈鳞状上皮内病变的高危型HPV感染率为100.0%,因此认为高危型HPV持续感染是宫颈病变的主要因素之一,而对HPV的监测有助于对宫颈鳞状上皮内病变的预后进行推断。
宫颈鳞状上皮内病变的患者在接受正规治疗之后,对于病灶进行清除和周围相关组织的清理,其高危型HPV的检查结果可以从阳性转化为阴性[14],但是有诸多的因素会导致患者在手术后依然为高危型HPV阳性。在该研究中对于多种因素进行了分析,最终结果显示病毒负荷量,病理切缘,避孕方法和性伴侣个数是宫颈鳞状上皮内病变患者出现高危型HPV转阴的独立影响因素。在理论上患者的年龄也应该是对手术后是否为高危型HPV阳性产生影响,因为人体随着年龄的增加,身体的免疫力与激素水平均会出现较大幅度的下降,特别是女性患者在进入更年期之后,这可以导致身体对于病毒的排除能力降低。而相对年轻的患者其身体素质较好,自我恢复能力强,所以清除病毒的能力相对较强。但是在该研究中两组患者在年龄这个项目的比较中,数据差异无统计学意义,这可能是由于纳入研究的样本量较少所致,但是也应该注意在妇女人群中加强健康教育知识宣传,定期开展疾病普查,对于年龄超过35岁的患者,尽量定期对高危型HPV情况进行检测。吸烟也是导致高危型HPV持续感染的常见因素之一,有部分研究结果显示,烟草中的尼古丁等物质可以在人体的宫颈粘液中累积,对宫颈上皮的免疫功能进行破坏,使HPV的感染持续发生。但是在该研究中也没有在吸烟一项中得出阳性结果,一方面可能是样本量较少,另外一方面也可能是因为女性人群中吸烟的比例较低,再加上我国政府在公共场所禁止吸烟,被动吸烟的行为也不多,对该研究结果造成一定的影响。较高的病毒负荷量一般意味着组织内含有的病毒数量较多,即使经过治疗可以清除的病毒数量较为有限,而余下的病毒在一定情况下依然会出现增殖。手术的病理切缘也是独立的影响因素,如果病理切缘为阳性,则意味着在手术治疗过程中没有彻底的将患者病灶周围的病变组织切除,致使病毒出现残留,所以在手术后会出现高危型HPV的持续感染。性交依然被认为是传播HPV的主要因素之一,避孕方法与性伴侣个数也成为了独立的危险因素,尽管目前避孕方式较多,但是从阻止性传播疾病的角度看,避孕套还是最佳的选择,男性的阴茎也可能携带有HPV病毒,如果不使用避孕套而进入女性阴道后,也非常容易导致HPV的再感染,而在多个性伴侣的情况下,出现高危型HPV感染的概率也会出现明显的增高,提示在性生活中需要保持个人与配偶的长期卫生清洁与使用避孕套。
综上所述,导致宫颈鳞状上皮内病变的患者在治疗后高危型HPV转阴的影响因素较多,需要根据患者的情况进行具有针对性的指导。
