血流感染病原菌的分布与耐药性分析
2017-06-05张艳君马秀珍黄晓春万玉香
张艳君, 马秀珍, 秦 琴,李 虎, 刘 云, 黄晓春, 慎 慧, 陈 燕, 万玉香, 黄 怡
血流感染病原菌的分布与耐药性分析
张艳君, 马秀珍, 秦 琴*,李 虎*, 刘 云*, 黄晓春*, 慎 慧*, 陈 燕*, 万玉香*, 黄 怡
目的 了解上海长海医院血流感染患者的病原菌分布及其对抗菌药物的耐药性,为临床合理用药提供依据。方法 采用自动化仪器法和纸片扩散法(K-B 法)对分离于 2013 年 1 月至 2014 年 12 月的菌株进行药物敏感性试验,参照2014 版 CLSI M100-S24 标准判断药敏结果,替加环素的判读参照 FDA 标准,头孢哌酮-舒巴坦的判读参照头孢哌酮标准(2014 年 CLSI M100-S24)。结果 从血流感染患者中共分离出非重复细菌 1 048 株,排名前 3 位的为大肠埃希菌(29.5%)、凝固酶阴性葡萄球菌(15.8%)和肺炎克雷伯菌(13.8%)。细菌总数位于前 5 位的科室分别为消化内科、血液内科、普外科、泌尿外科和感染科。不同科室分离出的细菌种类和数目不同。药敏结果显示,产超广谱 β 内酰胺酶(ESBL)的大肠埃希菌和肺炎克雷伯菌分别为 63.8% 和 38.6%,耐甲氧西林凝固酶阴性葡萄球菌占该菌总数的 77.6%。泌尿外科分离的大肠埃希菌对头孢菌素耐药率高于总体水平,而消化内科分离的大肠埃希菌对 β 内酰胺类-酶抑制剂复合制剂和碳青霉烯类抗生素的耐药率高于总体水平和其他科室。血液内科、泌尿外科和神经外科分离的凝固酶阴性葡萄球菌对甲氧西林的耐药率较高,神经外科分离菌耐药率更为 100%。烧伤监护室的肺炎克雷伯菌对所有检测抗菌药物的耐药率均高于总体水平,消化内科的肺炎克雷伯菌对碳青霉烯类和替加环素的耐药率高于总体水平。结论 不同科室分离出的血流感染细菌分布及其对常用抗菌药物的耐药性呈现不同特点,应加强监测各重点病区的病原菌分布及其耐药性,以指导抗生素的合理应用。
血流感染 ; 病原细菌 ; 耐药性
血流感染是重症感染性疾病之一,具有较高的病死率,严重影响患者健康甚至生活。近年来,我国血流感染的发病率呈增高趋势[1-3]。病原菌的分布随新医疗技术的应用而改变,同时细菌耐药性日益突出。定期开展细菌耐药性监测,了解病原谱和抗生素耐药模式的改变,有助于临床医师合理用药,能够更好预防和控制感染性疾病的发生。
1 材料与方法
1.1 血流感染诊断标准
参照 2001 年中华人民共和国卫生部医院感染诊断标准(试行)[4],血培养中分离出细菌或检测到病原体的抗原物质,发热>38 ℃或低温<36 ℃,可伴有寒颤,并伴有以下症状或体征中的一项:①有皮疹或出血点、肝脾肿大、血液中性粒细胞增多伴核左移,且无其他原因可以解释;②有迁徙病灶或入侵门户;③有全身感染中毒症状而无明确感染灶 ;④收缩压低于 90 mmHg,或较原收缩压下降超过 40 mmHg。
血流感染排除污染菌的标准:患者送检血培养瓶中一瓶或一套生长为凝固酶阴性葡萄球菌属、芽孢杆菌属(炭疽芽孢杆菌除外)、类白喉菌属(白喉杆菌除外)、丙酸杆菌属、棒状杆菌属、气球菌或微球菌属时,视为污染菌,不纳入统计数据。
1.2 细菌培养、分离、鉴定及药敏试验
收 集 2013 年 1 月 1 日-2014 年 12 月 31 日上海长海医院血培养致病菌,细菌培养按照《全国临床检验操作规程》推荐的程序进行,采用法国生物梅里埃公司 VITEK 2-Compact对微生物进行鉴定和药敏试验,或采用英国 OXOID 纸片进行纸片扩散法试验,药敏结果按照美国临床和实验室标准化协会(CLSI)2014 年标准或 FDA 药敏标准判读, 头孢哌酮-舒巴坦的判读参照头孢哌酮标准(2014 年 CLSI M100-S24)。剔除同一患者重复菌株,质控菌株为大肠埃希菌 ATCC25922、铜绿假 单胞菌 ATCC27853 和金黄色葡萄球菌ATCC25923。所有数据采用 WHONET5.6 软件进行统计分析。
2 结果
2.1 血流感染细菌分布及构成
2013-2014年上海长海医院从血流感染患者中分离出 1 048 株细菌(革兰阳性细菌 343 株,革兰阴性细菌 705 株),其中肠杆菌科细菌 560株,不发酵糖革兰阴性杆菌 131 株。分布前 3 位的依次为大肠埃希菌 309 株(29.5%)、凝固酶阴性葡萄球菌 166 株(15.8%)、肺炎克雷伯菌 145株(13.8%), 见 表1。MRSA 和 MRCNS 分 别 为54.8% 和 77.6%,产 ESBL 大肠埃希菌和肺炎克雷伯菌分别为 63.8% 和 38.6%。

表1 血流感染病原细菌分布及构成比Table 1 Distribution of the bacterial strains isolated from bloodstream infections
2.2 血流感染细菌科室分布
细菌主要分布科室为消化内科(163株,15.6%)、血液内科(143株,13.6%)和普外科(87株,8.3%),分离细菌数目较多的监护室为综合ICU、胸外科ICU和烧伤科ICU,分别为46株(4.4%)、41株(3.9%)和28株(2.7%),见表2。
2.3 病原菌数目优势科室细菌分布
不同科室从血液中分离出的主要病原菌种类数目分布不同,血液内科和普外科细菌种类分布与医院总体水平一致(依次为大肠埃希菌、凝固酶阴性葡萄球菌和肺炎克雷伯菌)。消化内科居前3 位的细菌为大肠埃希菌(31.3%)、肺炎克雷伯菌(20.2%)和屎肠球菌(6.7%)。泌尿外科居前 2 位的细菌与医院总体一致,位于第3的细菌为链球菌而非肺炎克雷伯菌。而肺炎克雷伯菌和链球菌分别位于感染科细菌第 2和第 3位。见表3。
2.4 病原菌数量优势科室大肠埃希菌的耐药率
在大肠埃希菌分离数量居多科室中,普外科和泌尿外科分离的大肠埃希菌对头孢菌素耐药率明显高于其他科室;泌尿外科大肠埃希菌对环丙沙星和左氧氟沙星耐药率为 83.3% 和 87.5%,高于其他科室;血液内科大肠埃希菌对庆大霉素和妥布霉素的耐药率高于其他科室,分别为 64.9% 和27.0%。但消化内科大肠埃希菌对碳青霉烯类和 β内酰胺类-酶抑制剂类抗生素耐药率高于平均水平(厄他培南 11.8% 对 3.5%;美罗培南 4.2% 对 0.7%;亚胺培南 2.0% 对 0.3% ;氨苄西林-舒巴坦 66.7%对 58.3% ;头孢哌酮-舒巴坦 16.7% 对 5.3% ;哌拉西林-他唑巴坦 3.9% 对 0.6%)。见表4。
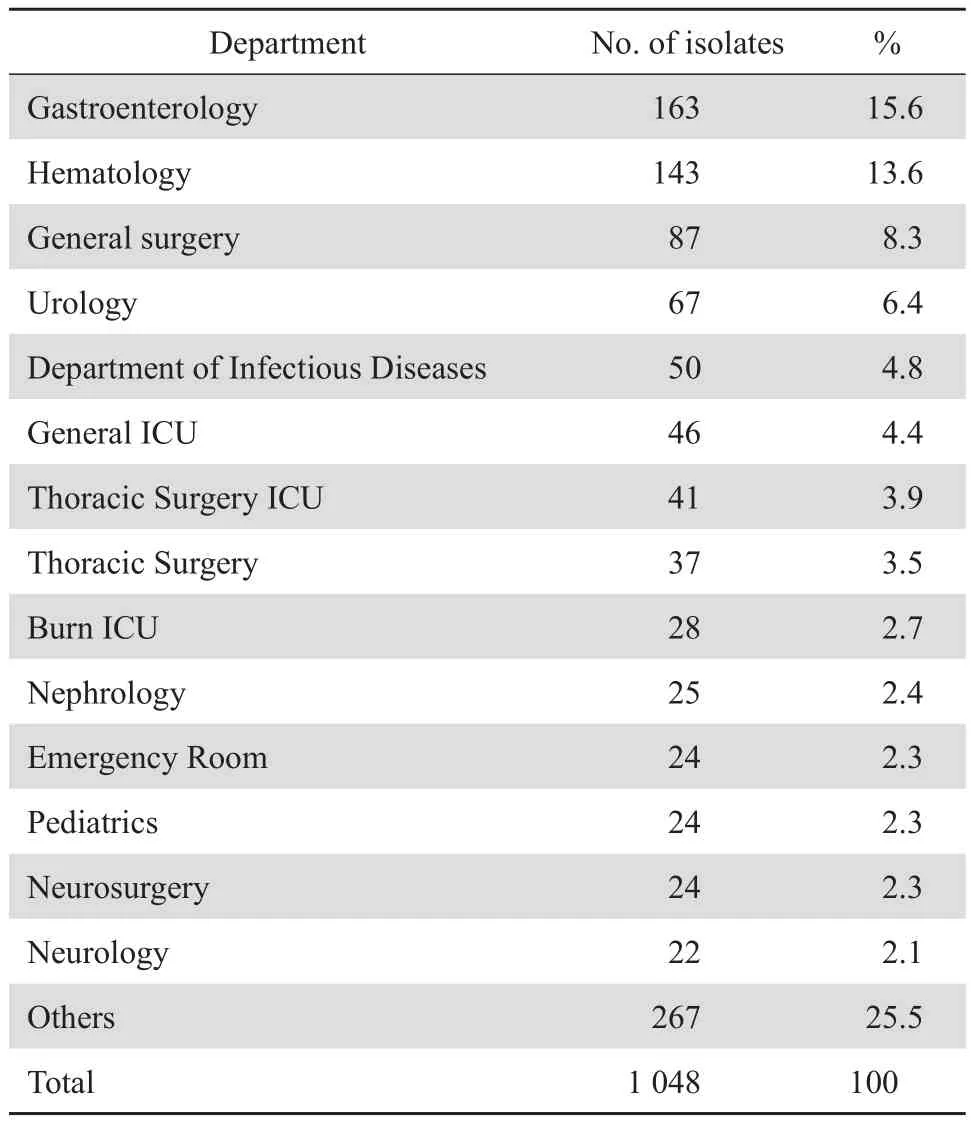
表2 血流感染病原菌科室分布及构成比Table 2 Distribution of the bacterial strains isolated from bloodstream infections in terms of clinical department
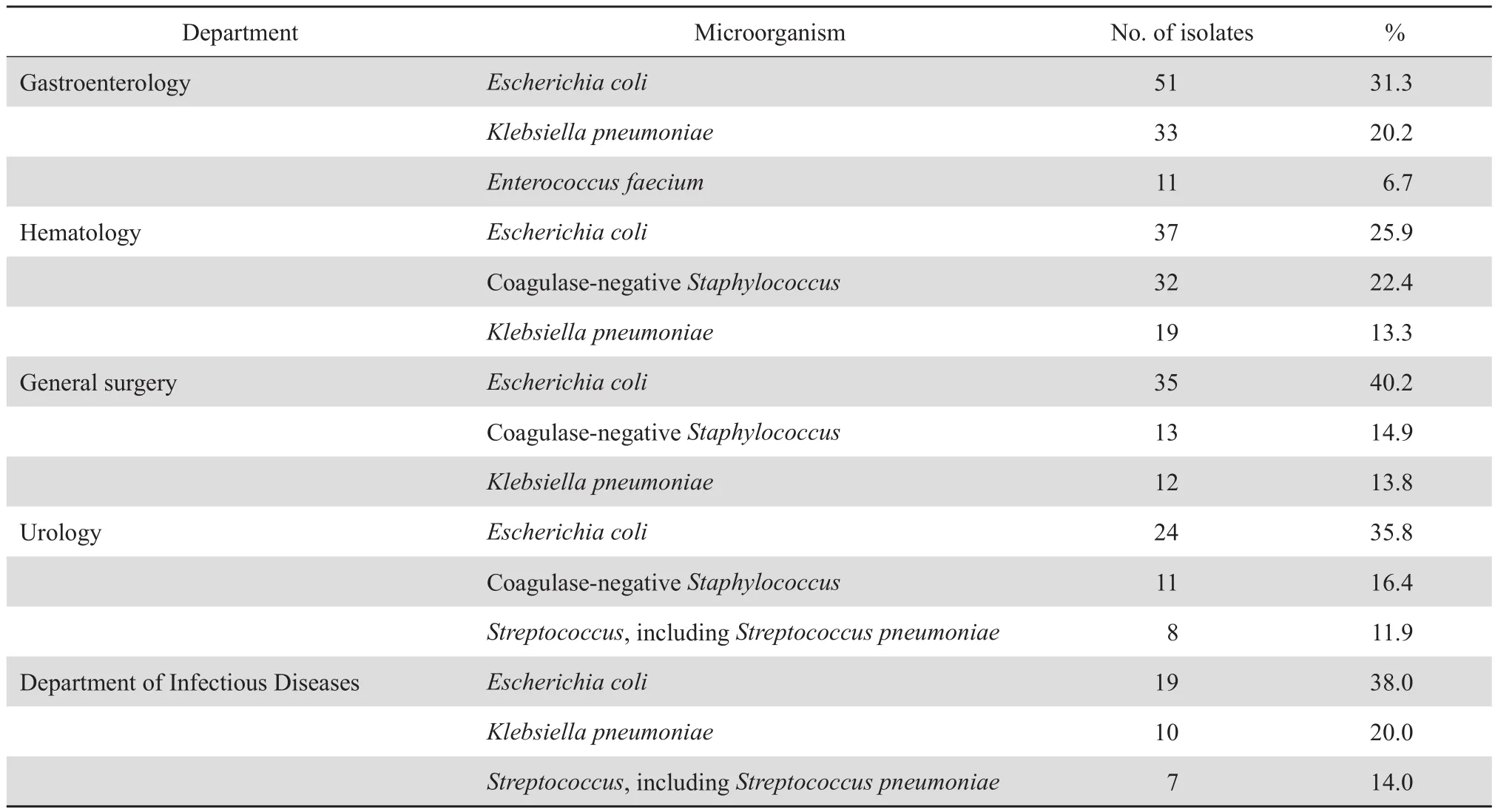
表3 病原菌数目优势科室分离的前 3位细菌Table 3 Top three microorganisms isolated from bloodstream infections in terms of clinical department
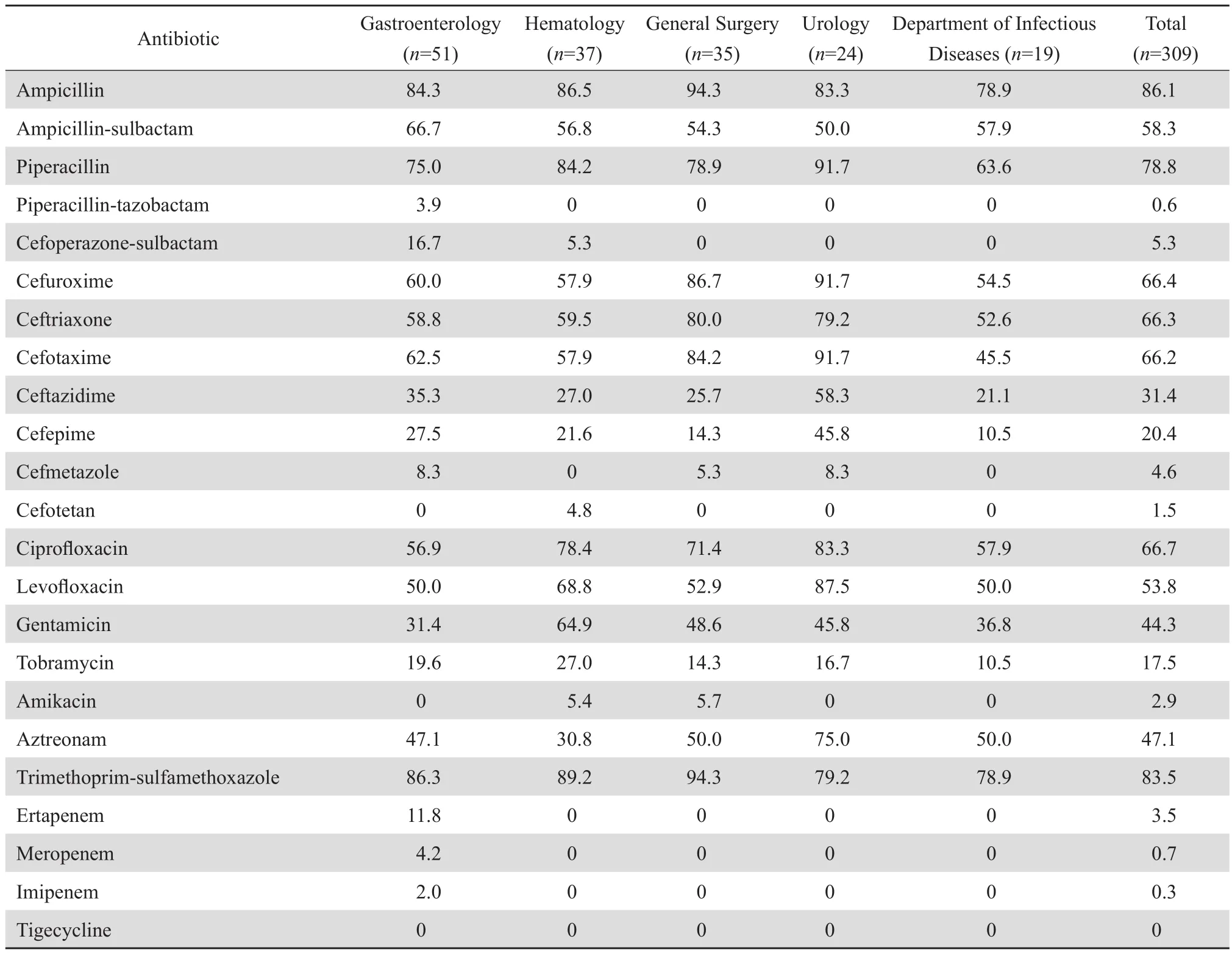
表4 病原菌数量优势科室大肠埃希菌对抗菌药物的耐药率Table 4 Resistance rates of Escherichia coli isolates to antimicrobial agents in different clinical departments(%)
2.5 病原菌数量优势科室凝固酶阴性葡萄球菌的耐药率
在凝固酶阴性葡萄球菌分离数量居多科室中,神经外科凝固酶阴性葡萄球菌对青霉素G、甲氧苄啶-磺胺甲唑、头孢唑林和头孢西丁的耐药率高于总体水平,均为 100%。MRCNS 比例较高的科室为血液内科(85.7%)、泌尿外科(80.0%)和神经外科,以神经外科最为严重,耐药率 100%。胸外科凝固酶阴性葡萄球菌对庆大霉素和利福平的耐药率高于总体水平(庆大霉素 52.6% 对 23.2% ;利福平42.1% 对 9.6%)。泌尿外科凝固酶阴性葡萄球菌对环丙沙星的耐药率为 81.8%,高于其他科室。见表5。
2.6 病原菌数量优势科室肺炎克雷伯菌的耐药率
在肺炎克雷伯菌分离数量居多科室中,烧伤 ICU 肺炎克雷伯菌对所有抗菌药物的耐药水平均较高,对哌拉西林、头孢哌酮-舒巴坦、氨曲南、头孢呋辛和头孢噻肟的耐药率为 100%,对厄他培南、美罗培南和亚胺培南的耐药率为 80.0%、80.0% 和 40.0%,远 高于 平 均水 平 16.4%、11.8%和 9.7%,对替加环素的耐药率为 20.0%,高于平均水平的 3.9%。其次,消化内科肺炎克雷伯菌对碳青霉烯类抗生素和替加环素的耐药水平均高于或等于平均水平(厄他培南 30.0 % 对 16.4% ;美罗培南 11.8% 对 11.8% ;亚胺培南 12.1% 对 9.7% ;替加环素 5.9% 对 3.9%)。见表6。
3 讨论
本研究中血流感染分离菌,革兰阳性菌占32.7%,革兰阴性菌占 67.3%,与 CHINET 的血流感染监测数据中革兰阳性菌占优势显著不同[1-3],与非洲一所儿科医院 6 年数据[5]和波兰一所医院移植病房 3 年数据[6]一致。血流感染排名前 5 位的为大肠埃希菌、凝固酶阴性葡萄球菌、肺炎克雷伯菌、铜绿假单胞菌和屎肠球菌,金黄色葡萄
球菌和鲍曼不动杆菌分别居第7和8位,与历年CHINET 监测数据中细菌种类基本一致,仅排位顺序不同。欧洲抗生素耐药监测网(EARS-Net)数据显示[7],2002-2009 年血流感染中大肠埃希菌数目增加,金黄色葡萄球菌和MRSA 检出下降。但在美国一宗多中心社区医院血流感染4年研究中,金黄色葡萄球菌是最主要的病原菌[8]。
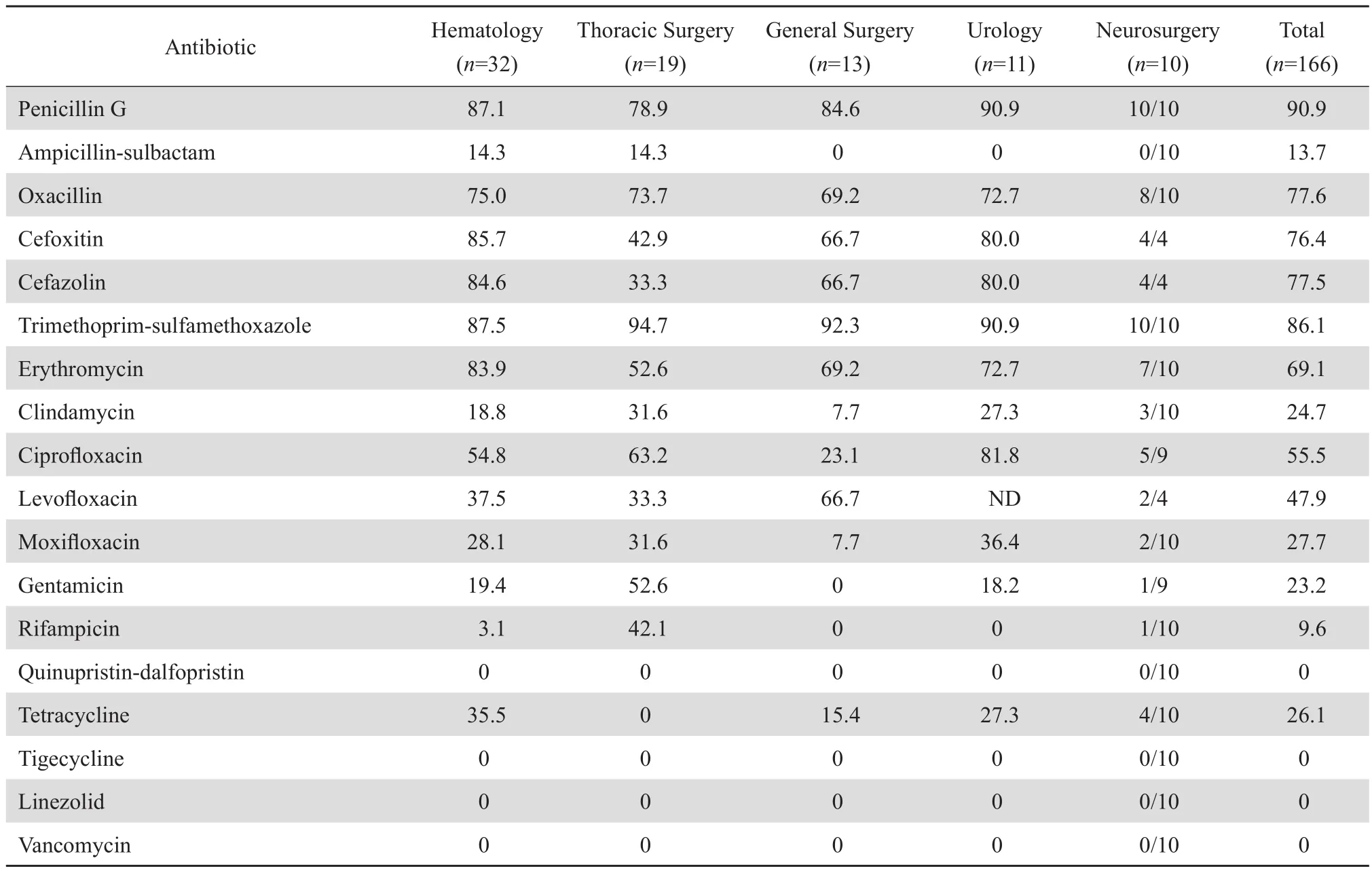
表5 病原菌数量优势科室凝固酶阴性葡萄球菌对抗菌药物的耐药率Table 5 Resistance rates of coagulase-negative Staphylococcus to antimicrobial agents in different clinical departments(%)
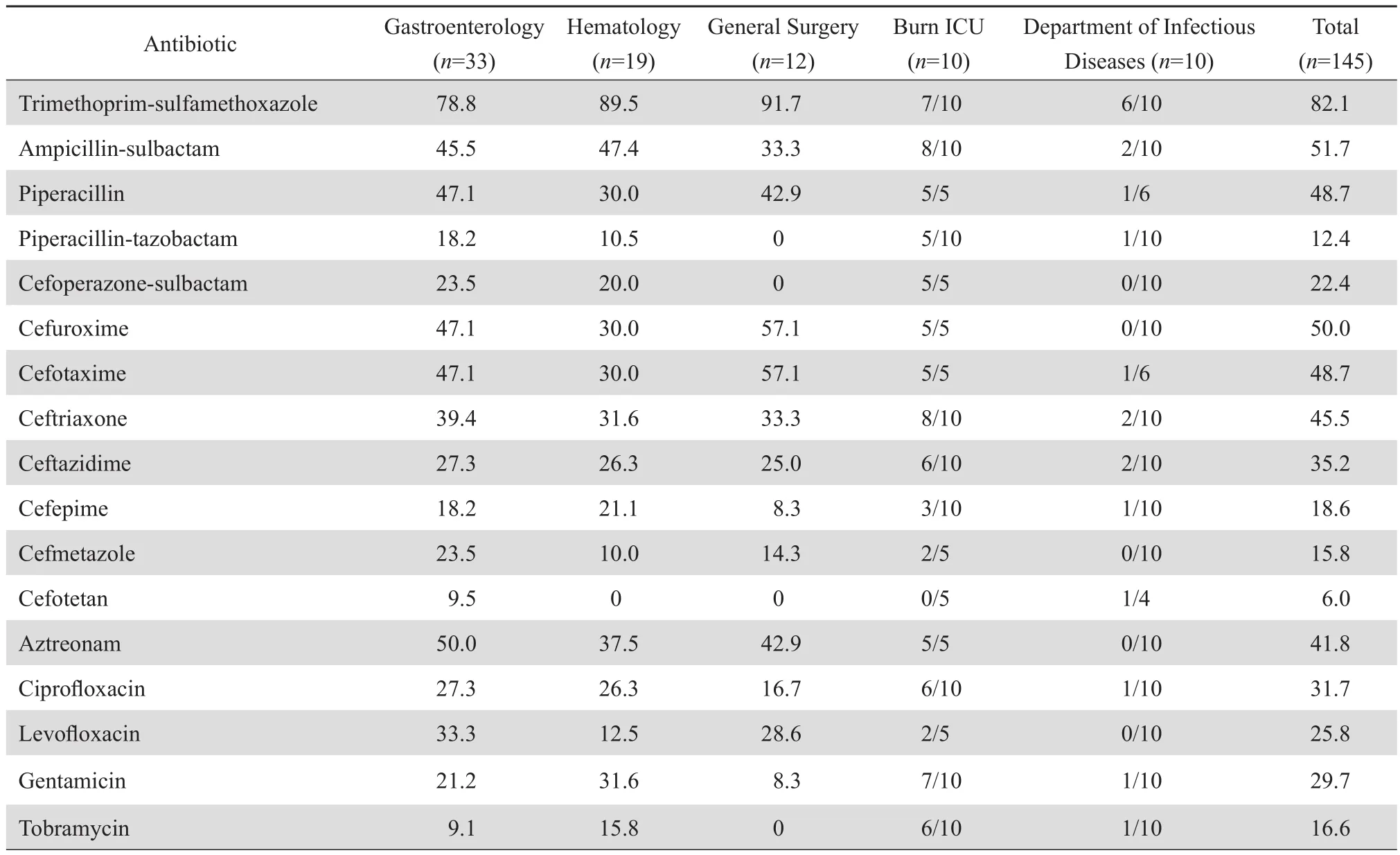
表6 病原菌数量优势科室肺炎克雷伯菌对抗菌药物的耐药率Table 6 Resistance rates of Klebsiella pneumoniae to antimicrobial agents in different clinical departments(%)
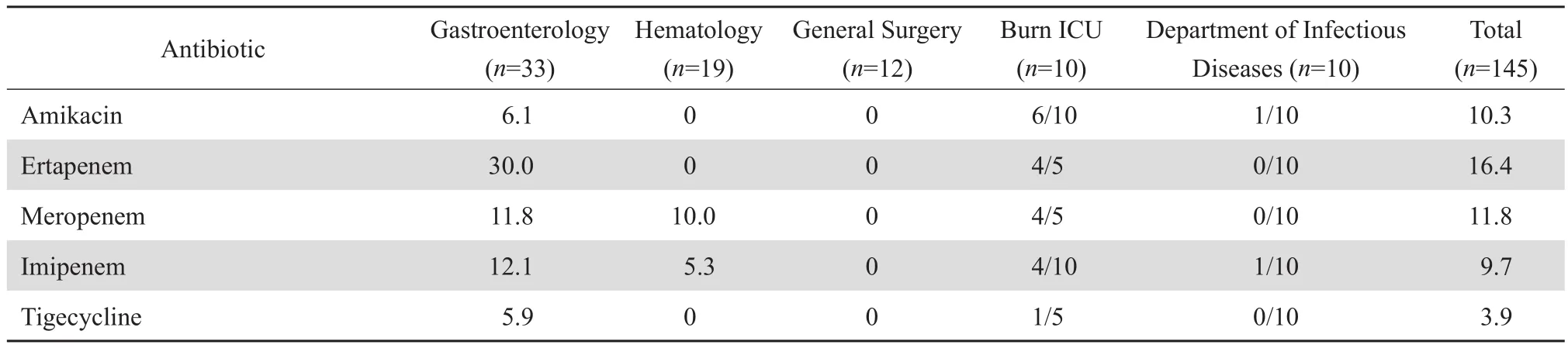
表6 (续)Table 6(continued)
血液分离菌数目较多的科室前5位为消化内科、血液内科、普外科、泌尿外科和感染科。科室分离出的细菌种类和数目也具有科室特点,消化内科分离出的屎肠球菌数目较多,可能因为屎肠球菌在消化道分布较多,成为潜在致病菌。
药敏结果显示,MRCNS 占该菌总数的 77.6%,高于 2012 年 CHINET 血培养数据中的 61.7%。本研究中未发现万古霉素和利奈唑胺不敏感的葡萄球菌属细菌。产 ESBL 大肠埃希菌和肺炎克雷伯菌分别为 63.8% 和 38.6%,高于 2012 年 CHINET血培养资料 54.5% 和 30.2%。大肠埃希菌对常用抗菌药物的耐药率较高,对第三代头孢菌素如头孢噻肟和头孢曲松的耐药率约为 66%,这可能与产ESBL 大肠埃希菌增加有关。大肠埃希菌对碳青霉烯类保持高度敏感,但消化内科的大肠埃希菌对碳青霉烯类的耐药率高于整体水平。本研究中肺炎克雷伯菌对多数抗菌药物的耐药率低于大肠埃希菌,但对头孢他啶、阿米卡星、头霉素类、哌拉西林-他唑巴坦、替加环素和碳青霉烯类抗菌药物的耐药率高于大肠埃希菌,且对碳青霉烯类的耐药率逐年增加。我院肺炎克雷伯菌对碳青霉烯类耐药率(9.7%~16.4%)与 2012 年 CHINET 数据(11.2%~19.8%)相比,无太大差异。值得注意的是,烧伤 ICU 肺炎克雷伯菌对常用抗菌药物耐药严重,耐药率 30% 以下的仅为头孢吡肟和替加环素。近年来,碳青霉烯类耐药的肺炎克雷伯菌在全球范围内流行,各个国家或地区的流行株不同,其中产 KPC、OXA 和 NDM 型碳青霉烯酶是最重要的耐药机制[9-11]。耐碳青霉烯类肺炎克雷伯菌对临床常用抗菌药物有较高耐药率,通常由其引起的感染病死率高,治疗选择有限[12-15]。虽然现阶段替加环素和多黏菌素对该菌仍有较好的体外抗菌活性,但是却有不尽人意之处,如替加环素血药浓度低,不宜用于治疗血流感染,多黏菌素肾毒性、神经毒性高,可能引起不良反应[16-17]。
医院应加强病原菌谱和耐药性的监测,条件允许下,进行耐药基因筛查和耐药菌株同源性分析,有利于医院防控耐药菌的传播。合理选用抗菌药物,循环使用、降阶梯使用或联合用药可延缓细菌耐药性的发展。
[1] 李光辉, 朱德妹, 汪复, 等 . 2010 年中国 CHINET 血流感染的病原菌分布及耐药性 [J]. 中国感染与化疗杂志, 2012, 12(4): 251-258.
[2] 李光辉,朱德妹,汪复,等 . 2011 年中国 CHINET 血培养临床分离菌的分布及耐药性 [J].中国感染与化疗杂志, 2013,13(4): 241-247.
[3] 李光辉,朱德妹,汪复,等 . 2012 年中国 CHINET 血培养临床分离菌的分布及耐药性 [J].中国感染与化疗杂志, 2014,14(6):474-481.
[4] 中华人民共和国卫生部 . 医院感染诊断标准(试行)[J]. 中华医学杂志,2001,81(5):314-320.
[5] DRAMOWSKI A, COTTON MF, RABIE H, et al. Trends in paediatric bloodstream infections at a South African referral hospital[J]. BMC Pediatr, 2015, 15(1):33.
[6] KIERZKOWSKA M, MAJEWSKA A, DOBRZANIECKA K,et al. Blood infections in patients treated at transplantation wards of a clinical hospital in Warsaw[J]. Transplantat Proc, 2014,46(8):2589-2591.
[7] GAGLIOTTI C, BALODE A, BAQUERO F, et al. Escherichia coli and Staphylococcus aureus : bad news and good news from the European Antimicrobial Resistance Surveillance Network(EARS-Net, formerly EARSS), 2002 to 2009[J]. Euro Surveill,2011,16(11):pii=19819.
[8] ANDERSON DJ, MOEHRING RW, SLOANE R, et al. Bloodstream infections in community hospitals in the 21stcentury: a multicenter cohort study[J]. PLoS ONE, 2014,9(3):e 91713.
[9] TZOUVELEKIS LS, MARKOGIANNAKIS A, PSICHOGIOU M, et al. Carbapenemases in Klebsiella pneumoniae and other Enterobacteriaceae : an evolving crisis of global dimensions[J]. Clin Microbiol Rev,2012,25(4):682-707.
[10] MUNOZ-PRICE LS, POIREL L, BONOMO RA, et al. Clinical epidemiology of the global expansion of Klebsiella pneumoniae carbapenemases[J]. Lancet Infect Dis,2013,13(9):785-796.
[11] CUZON G,NAAS T,TRUONG H, et al. Worldwide diversity of Klebsiella pneumoniaee that produce beta-lactamase blaKPC-2gene[J]. Emerg Infect Dis,2010,16(9):1349-1356.
[12] LIVERMORE DM. Has the era of untreatable infections arrived?[J]. J Antimicrob Chemother, 2009, 64 (Suppl 1): i29-i36.
[13] TUMBARELLO M, VIALE P, VISCOLI C, et al. Predictors of mortality in bloodstream infections caused by Klebsiella pneumoniae carbapenemase–producing K. pneumoniae :importance of combination therapy[J]. Clin Infect Dis , 2012 , 55 (7): 943-950.
[14] SONG JY, CHEONG HJ, CHOI WS, et al. Clinical and microbiological characterization of carbapenem-resistant Acinetobacter baumannii bloodstream infections[J]. J Med Microbiol, 2011,60(Pt 5):605-611.
[15] CHENG A, CHUANG YC, SUN HY, et al. Excess mortality associated with colistin-tigecycline compared with colistincarbapenem combination therapy for extensively drug-resistant Acinetobacter baumannii bacteremia : a multicenter prospective observational study[J]. Crit Care Med, 2015, 43(6):1194-1204.
[16] RODVOLD KA, GOTFRIED MH, CWIK M, et al. Serum,tissue and body fl uid concentrations of tigecycline after a single 100 mg dose[J]. J Antimicrob Chemother, 2006, 58(6):1221-1229.
[17] 梁蓓蓓,王睿,王瑾 . 基于 Web of Science 的多粘菌素肾毒性文献计量分析 [J].中国药物警戒, 2015,12(12):756-759.
Distribution and antimicrobial susceptibility profile of the pathogens isolated from bloodstream infections
ZHANG Yanjun, MA Xiuzhen, QIN Qin, LI Hu, LIU Yun, HUANG Xiaochun, SHEN Hui, CHEN Yan, WAN Yuxiang, HUANG Yi.
(Department of Infection Control, Changhai Hospital, the Second Military Medical University, Shanghai 200433, China)
Objective To investigate the distribution and antimicrobial susceptibility of the bacteria isolated from bloodstream infections during 2013-2014 in Changhai Hospital for rational use of antibacterial agents. Methods The bacterial strains from blood samples were collected during the period from January 2013 through December 2014, and subjected to antimicrobial susceptibility testing by using automated system or Kirby-Bauer method. The results were interpreted according to CLSI M100-S24 breakpoints or FDA breakpoints. The data were analyzed by WHONET 5.6 software. Results A total of 1 048 nonduplicate isolates were collected, of which Escherichia coli, coagulase-negative Staphylococcus (CNS) and Klebsiella pneumoniae accounted for 29.5%, 15.8% and 13.8%, respectively. Gastroenterology, Hematology, General surgery, Urology and Department of Infectious Diseases are the top 5 departments according to their total number of bacterial isolates. The results of antimicrobial susceptibility testing showed that ESBLs-producing E. coli and K. pneumoniae accounted for 63.8% and 38.6%, respectively. The prevalence of methicillinresistant CNS (MRCNS) was 77.6%. The E. coli strains isolated from Urology showed higher resistance rates to cephalosporins than the total E. coli strains, while the E. coli strains isolated from Gastroenterology showed higher resistance rates to betalactam/beta-lactamase inhibitor combinations and carbapenemsthan the total E. coli strains. Higher prevalence of MRCNS was found in departments of Hematology, Urology and Neurosurgery. All the CNS strains isolated from Neurosurgery were resistant to methicillin. The K. pneumoniae strains isolated from Burn ICU had higher resistance rates to all the antibacterial agents tested than the total K. pneumoniae strains, while the K. pneumoniae strains isolated from Gastroenterology showed higher resistance rates to carbapenems and tigecycline than the total K. pneumoniae strains. Conclusions The pathogenic bacteria isolated from bloodstream infections vary with departments in terms of species distribution and antimicrobial susceptibility prof i le. It is necessary to strengthen the surveillance of antimicrobial resistance in hospital for rational use of antibiotics.
bloodstream infection; pathogenic bacterium; antibiotic resistance
R378
:A
:1009-7708 ( 2017 ) 03-0314-07
10.16718/j.1009-7708.2017.03.016
2016-09-14
2016-10-22
中国人民解放军第二军医大学附属长海医院感染控制科,上海 200433;*实验诊断科。
张艳君(1987—),女,硕士,初级技师,主要从事感染控制、微生物检验、细菌耐药性监测及耐药机制研究。
黄怡,E-mail:huangliur@163.com。
