腹腔镜下Burch 术治疗女性压力性尿失禁的效果分析
2023-11-06王志彬
王志彬
女性压力性尿失禁属常见盆底功能障碍性疾病,是指腹压增加时尿液不自主经尿道溢出, 常见于经产妇, 可对女性患者生活质量产生严重影响[1]。目前,针对女性压力性尿失禁的治疗主要有两种治疗方式,即非手术治疗、手术治疗[2]。其中传统手术治疗以“吊”、“补”为治疗理念, 手术中使用较多网片, 但网片是移植物, 虽可改善症状, 但并发症较多[3]。既往临床将Burch 术视为女性压力性尿失禁治疗的金标准,具体系指于耻骨后库伯(Cooper)韧带上悬吊阴道前壁,但随着临床研究深入发现, 采取Burch 术治疗可存在明显手术创伤, 影响美观性, 且感染率较高[4]。近年来, 随着微创理念发展, 腹腔镜下Burch 术在临床广泛使用, 具有微创、疼痛轻等优势, 能从病因学角度悬吊尿道, 进而有效缓解压迫症状[5]。鉴于此, 本文以本院收治的48 例女性压力性尿失禁患者为研究对象, 探究腹腔镜下Burch 术治疗女性压力性尿失禁的效果。
1 资料与方法
1. 1 一般资料 选取2019 年2 月~2022 年8 月本院收治的48 例女性压力性尿失禁患者作为研究对象, 年龄46~83 岁, 平均年龄(59.41±8.32)岁;病程3~25 年,平均病程(8.41±6.54)年;病情程度:轻度15 例, 中度15 例, 重度18 例;分娩次数:<3 次45 例, ≥3 次3 例。纳入标准:①符合女性压力性尿失禁诊断标准;②腹压增加尿液自主溢出, 停止加压尿液自主溢出停止;③1 h 尿液试验≥10 g;④最大尿道关闭压≤20 cm H2O(1cm H2O=0.098 kPa);⑤尿残余量≥100 ml;⑥患者签署知情同意书。排除标准:①泌尿系统疾病;②病理性膀胱疾病;③阴道感染;④严重精神障碍;⑤盆腔恶性肿瘤。本次研究经本院伦理委员会审核批准。
1. 2 方法 患者均接受腹腔镜下Burch 术治疗, 具体操作:给予静吸复合全身麻醉, 患者取头低臀高位。穿刺脐部, 建立CO2气腹, 于左侧下腹部作2 个长度约1 cm 的切口, 2 个套管针分别置入切口内。再作1 个长度约1cm 的切口, 于右侧下腹部置入套管针。于膀胱上缘切开腹膜, 在两侧脐动脉间、膀胱前间隙游离,游离至耻骨后间隙。钝性分离膀胱和阴道, 确保阴道前壁充分暴露, 缝合阴道侧壁, 缝合至同侧Cooper 韧带, 注意缝合时需穿过Cooper 韧带全程, 以维持张力。相邻针间间隔1 cm, 缝合后需合理调整缝合松紧程度。对切口做缝合处理, 术后留置导尿管, 并使用抗感染药物。术后密切观察患者体征、神志变化, 术后24 h 及时拔除导尿管和阴道内填塞的碘伏纱条, 同时密切监测患者排尿情况和切口愈合情况。一旦患者出现排尿困难症状, 宜耐心指导, 告知腹压排尿的正确用法和注意事项, 此外, 还应持续监测患者术后渗血、渗液等发生情况。腹腔镜Burch 术后部分患者可能会有差异性尿失禁症状, 因此, 在手术前应提前告知术后常见并发症以及相关处理方式, 让患者做好心理准备, 同时, 还应告知患者术后康复进程, 降低心理压力。术后康复期间应鼓励患者多喝水, 促进排尿, 同时指导提肛肌训练, 告知训练方法, 指导加强训练, 以促进早日康复。
1. 3 观察指标及判定标准
1. 3. 1 手术相关指标 主要包括手术时间、术中出血量、导尿管留置时间和住院时间。
1. 3. 2 并发症发生情况 统计患者腿部疼痛、尿潴留、排尿困难发生情况。
1. 3. 3 手术前后ICI-Q-SF 评分 采用ICI-Q-SF 调查患者手术前后尿失禁症状, 量表包括漏尿次数、漏尿量、对日常生活的影响和总评分, 其评分与尿失禁症状呈负性关系。
1. 3. 4 手术前后I-QOL、PISQ-12 评分 采用I-QOL和PISQ-12 评定患者手术前后的生活质量和性功能情况, 评分与生活质量和性功能呈正性关系。
1. 4 统计学方法 采用SPSS22.0 统计学软件进行数据统计分析。计量资料以均数±标准差 (±s)表示,采用t 检验。P<0.05 表示差异具有统计学意义。
2 结果
2. 1 手术相关指标分析 48 例患者均顺利完成腹腔镜下Burch 术治疗。手术时间为40~92 min, 平均手术时间为(59.84±5.57)min;术中出血量为40~85 ml, 平均术中出血量为(58.63±5.94)ml;导尿管留置时间为4~8 d, 平均导尿管留置时间为(5.28±0.67)d;住院时间为3~8 d, 平均住院时间为(5.52±0.87)d。
2. 2 手术前后ICI-Q-SF 评分比较 手术后, 患者漏尿次数、漏尿量、对日常生活的影响评分和总评分均低于手术前, 差异具有统计学意义(P<0.05)。见表1。
表1 48 例患者手术前后ICI-Q-SF 评分比较( ±s, 分)
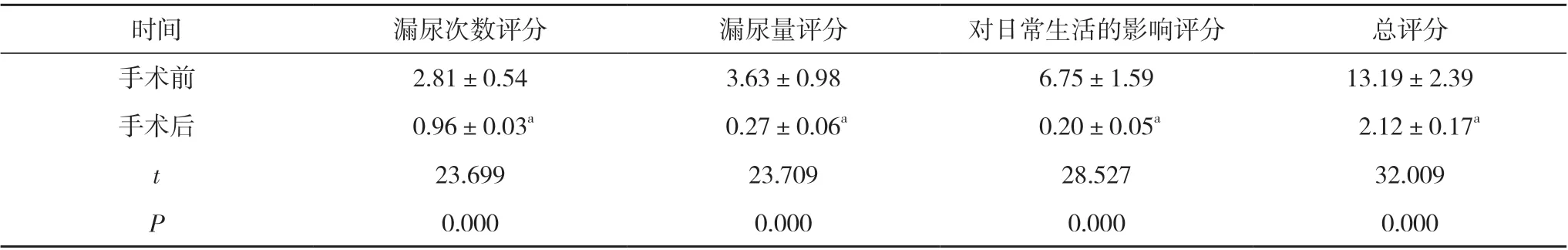
表1 48 例患者手术前后ICI-Q-SF 评分比较( ±s, 分)
注:与手术前比较, aP<0.05
时间漏尿次数评分漏尿量评分对日常生活的影响评分总评分手术前2.81±0.543.63±0.986.75±1.5913.19±2.39手术后 0.96±0.03a 0.27±0.06a 0.20±0.05a 2.12±0.17a t 23.69923.70928.52732.009 P 0.0000.0000.0000.000
2. 3 手术前后I-QOL、PISQ-12 评分比较 手术后,患者I-QOL 评分和PISQ-12 评分均高于手术前, 差异具有统计学意义(P<0.05)。见表2。
表2 48 例患者手术前后I-QOL、PISQ-12 评分比较( ±s, 分)
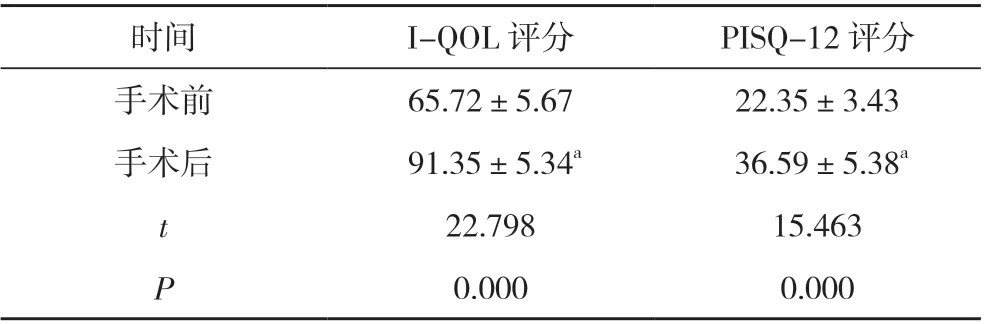
表2 48 例患者手术前后I-QOL、PISQ-12 评分比较( ±s, 分)
注:与手术前比较, aP<0.05
时间I-QOL 评分PISQ-12 评分手术前65.72±5.6722.35±3.43手术后 91.35±5.34a 36.59±5.38a t 22.79815.463 P 0.0000.000
2. 4 并发症发生情况分析 48 例患者并发症发生率为8.33%(4/48), 其中发生腿部疼痛2 例(4.17%), 尿潴留1 例(2.08%), 排尿困难1 例(2.08%)。
3 讨论
女性压力性尿失禁为妇科常见病, 诱因较多, 如妊娠、分娩等, 是由于盆腔结缔组织支撑力降低, 可减少尿道、膀胱颈支撑力, 进而造成腹压升高, 导致尿道不能正常关闭, 故而出现压力性尿失禁[6]。压力性尿失禁的主要患病人群为中老年女性(年龄≥55 岁), 并且随着年龄增加, 压力性尿失禁患病率显著升高, 已严重影响患者的正常生活[7]。既往临床主张无张力尿道中断悬吊术治疗, 术中使用人工材料, 虽有一定效果,但人工材料较为昂贵, 且机体对人工材料易产生排斥,进而引起疼痛等症状[8]。相比开放式Burch 术, 腹腔镜下Burch 术遵循微创理念, 具备切口小、手术时间短、患者康复速度快等优势。腹腔镜下Burch 术治疗是从病因学角度出发, 悬吊尿道能下移膀胱尿道结合处, 进而有效缓解压迫症状[9]。同时, 在Cooper 韧带上适度缝合阴道壁肌层及尿道旁筋膜, 能够有效提升阴道。根据患者实际情况, 给予针对性腹腔镜下Burch 术治疗可提高临床效果, 明显降低术后并发症发生率[10]。
女性压力性尿失禁的治疗效果除与腹腔镜下Burch 术操作技术有关, 还与手术配合有关[11]。因此,这就要求护士做好护理工作。巡回护士主要工作是协助患者做好手术准备, 指导患者呈舒适、合理体位, 并加强保暖。腹腔镜下Burch 术开展前应与患者沟通, 讲解手术过程, 安抚情绪, 减轻消极情绪。实施护理操作期间应注意保护隐私, 降低患者心理压力。洗手护士应全程遵循无菌化操作, 手术环节及步骤均熟练掌握,并备好手术用品, 促进手术顺利进行[12]。总之, 为保证腹腔镜下Burch 术顺利进行, 需要在围术期做好充足准备工作, 并于术后加强相关护理, 积极预防术后并发症, 促进预后改善。本研究结果显示, 48 例女性压力性尿失禁患者均顺利完成腹腔镜下Burch 术, 且治疗效果明确, 手术相关指标良好, 仅有4 例患者出现并发症, 可见腹腔镜下Burch 术有助于患者预后改善。此外, 手术后, 患者漏尿次数、漏尿量、对日常生活的影响评分及总评分均低于手术前, 差异有统计学意义(P<0.05)。手术后, 患者I-QOL 评分和PISQ-12 评分均高于手术前, 差异有统计学意义(P<0.05)。由此说明腹腔镜下Burch 术治疗能促进尿失禁症状改善, 降低尿失禁对患者的不良影响, 提高生活质量。
综上所述, 腹腔镜下Burch 术治疗女性压力性尿失禁效果确切, 可降低术后并发症发生率, 对改善患者生活质量和性生活质量有明确价值, 值得优选。
