布地奈德雾化吸入配合肺表面活性物质治疗新生儿呼吸窘迫综合征的疗效
2023-11-03刘玲
刘玲
新生儿呼吸窘迫综合征(NRDS)是早产儿和低出生体质量儿最常见的呼吸系统疾病之一,是因肺表面活性物质(PS)缺乏而引起,是导致早产儿死亡的主要原因之一,外源性PS和辅助机械通气能有效降低患儿的病死率[1-2]。相关研究表明,肺部炎性反应是导致NRDS的另一个主要发病原因,肺部炎性反应可致后续的局部器官损害[3]。糖皮质激素在临床上曾经用于NRDS的治疗,然而因为全身应用糖皮质激素可导致一系列不良反应,因此多局部使用。随着NRDS患儿的存活率明显升高,NRDS后发生支气管肺发育不良(BPD)的趋势有明显升高[4]。因此,对NRDS患儿进行抗炎治疗十分必要。布地奈德(BUD)属于糖皮质激素类药物,给药后起效迅速,具有抗炎、减轻肺水肿的功效。本研究观察布地奈德雾化吸入配合PS治疗NRDS的临床疗效,现报道如下。
1 资料与方法
1.1 临床资料 选择2019年3月—2021年12月宿迁市第一人民医院收治的NRDS患儿40例,依据随机数字表法分为BUD组和PS组,每组20例。BUD组男10例,女10例;胎龄29~35(31.75±1.67)周;体质量1.1~2.0(1.51±0.10)kg。PS组男12例,女8例;胎龄29~34(31.68±1.54)周;体质量1.2~2.0(1.50±0.21)kg。2组临床资料比较差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审核通过。
1.2 选择标准 纳入标准:(1)符合NRDS相关诊断标准;(2)患儿家长对本研究方法和意义均知情且签署知情同意书。排除标准:(1)合并先天性心血管疾病及先天性肺部疾病患儿;(2)合并遗传代谢性疾病的患儿;(3)休克及合并颅内出血患儿;(4)家长不同意使用布地奈德者。
1.3 治疗方法 2组患儿均采取常规方案治疗,包括暖箱保温、吸氧、气道清洁及能量支持等治疗。PS组在常规方案治疗的基础上给予注射用牛肺表面活性剂(华润双鹤药业股份有限公司生产)100 mg/kg经气管导管滴入后经球囊加压泵入,根据患儿实际病情间隔6~12 h可重复用药1次。BUD组在PS组治疗的基础上加用吸入用布地奈德混悬液(AstraZeneca Pty Ltd.生产)0.25 mg/kg持续雾化吸入,置入雾化器后连接呼吸机,疗程3 d。
1.4 观察指标 治疗3 d后,比较2组临床疗效、治疗前后血气分析指标、辅助机械通气时间、撤机时间、住院时间及并发症,血气分析指标包括动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、pH值。
1.5 疗效评价标准 显效:治疗3 d后患儿三凹征、呻吟、皮肤青紫消失,停止吸氧,呼吸频率降至正常;有效:治疗3 d后,患儿临床症状如呻吟、皮肤青紫等明显改善,呼吸频率有所降低;无效:经治疗后,患儿无反应,临床体征无显著改善,仍须实施气管插管机械通气治疗。总有效率=(显效+有效)/总例数×100%。
2 结 果
2.1 临床疗效比较 BUD组总有效率为90.00%,高于PS组的40.00%(χ2=10.989,P=0.001),见表1。
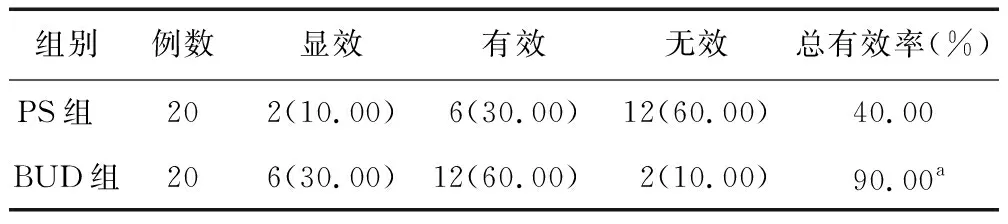
表1 PS组与BUD组临床疗效比较 [例(%)]
2.2 血气分析指标比较 治疗前,2组PaO2、PaCO2、pH值比较差异无统计学意义(P>0.05);治疗3 d后,2组PaO2及pH值均高于治疗前,PaCO2低于治疗前,且BUD组升高/降低幅度大于PS组(P<0.01或P<0.05),见表2。

表2 PS组与BUD组治疗前后血气分析指标比较
2.3 辅助机械通气时间、撤机时间及住院时间比较 BUD组辅助机械通气时间、撤机时间及住院时间均短于PS组(P<0.01),见表3。
表3 PS组与BUD组辅助机械通气时间、撤机时间及住院时间比较
2.4 并发症比较 BUD组并发症总发生率为30.00%,低于PS组的90.00%(χ2=15.000,P<0.01),见表4。

表4 PS组与BUD组并发症比较 [例(%)]
3 讨 论
NRDS是新生儿科主要的危重疾病之一。早产儿因为肺部器官发育尚未发展成熟,致使PS缺乏,继而出现肺泡顺应性降低,进而发生NRDS,患儿胎龄越小,发病率越高[5]。据统计,NRDS在妊娠24~25周早产儿的发病率在90%以上。目前机械通气辅助是治疗NRDS的主要措施,能有效改善患儿低氧血症及高碳酸血症。随着近年来PS的临床实践应用,NRDS患儿治疗效果明显好转,临床使用该药物的给药方式有多种,包括气管滴入给药、超声雾化吸入给药方式等,但NRDS患儿依然需要依靠机械通气辅助治疗[6]。机械通气辅助治疗在一定程度上能缓解NRDS患儿的临床症状,但由于是侵入性操作,对患儿肺部顺应性产生物理性损害,在高浓度氧环境与机体炎性反应的共同作用下,患儿血气屏障基膜发生增厚改变,出现肺间质纤维增生,降低肺泡顺应性,进而增加通气阻力,对机体结构造成严重破坏,各种并发症容易出现,如鼻黏膜损伤、肺部感染等,较为严重的可能会导致BPD等,增加了患儿后期撤去氧气与呼吸机的难度[7-8]。PS药物经溶解并加压充氧处理,可迅速作用于新生儿肺泡并发挥效用,肺泡表面张力明显降低,使萎缩的肺泡重新开放,改善通气功能,快速建立气体交换平面,进而有效改善患儿缺氧症状[9-10]。
近年来,通过相关文献研究,从对布地奈德局部糖皮质激素剂型新近的开发与改进以及此类药物在NRDS治疗中的普及应用效果来看,布地奈德可直接对肺部炎性反应发挥作用,且引发全身性不良反应风险较低[11]。目前对NRDS的研究进展发现,布地奈德能提高细胞膜稳定性,抑制了单核细胞趋化蛋白1以及白介素-8的合成与释放,进而降低了抗体生成,使PS分泌和肺泡Ⅱ型细胞生成得到增强,促进PS的分泌及肺泡Ⅱ型细胞合成,肺顺应性增加,改善肺功能[12]。布地奈德以其剂量小、疗效快等优点逐渐被临床认可和普及推广。且通过雾化吸入方式给药,更利于PS分布的均衡性与吸收循环[11]。
本研究结果显示,BUD组总有效率高于PS组。治疗3 d后,2组PaO2及pH值均高于治疗前,PaCO2低于治疗前,且BUD组升高/降低幅度大于PS组。说明布地奈德雾化吸入配合PS对改善患儿的血气指标明显优于单纯PS治疗,与前述研究结果[13]相一致。在NRDS患儿后续的诊疗中,布地奈德作为一种高效的局部抗炎的糖皮质激素,可在肺组织中局部发挥理想的抑制炎性反应作用,促进了肺表面活性相关蛋白的表达,患儿肺通气功能极大提升,缺氧症状明显改善[14]。本研究结果还显示,BUD组辅助机械通气时间、撤机时间及住院时间均短于PS组,提示布地奈德雾化吸入作用较持久,对肺功能改善效果较显著,可尽早撤机。
BPD是NRDS最严重的并发症,BPD对患儿大脑神经的发育有影响。在临床诊疗中预防NRDS患儿BPD的发生尤为重要[15]。Shinwell[16]2018年进行的荟萃分析显示,布地奈德组相较于安慰剂组,经雾化吸入方式给药,其BPD发生率(RR=0.79,95%CI0.68~0.92)显著降低,病死率亦降低。本研究结果显示,BUD组并发症总发生率低于PS组,进一步证明联合治疗的优势。
综上所述,布地奈德雾化吸入配合PS治疗NRDS可有效提高临床疗效,明显改善血气分析指标,有助于缩短患儿的治疗时间,且可降低BPD等并发症的发生率,临床推广使用价值较高。
利益冲突:所有作者声明无利益冲突。
