腮腺皮脂腺癌1例及文献复习*
2023-10-12殷玉兰侯承素上海市奉贤区奉城医院上海第九人民医院集团口腔颌面头颈肿瘤科201411
殷玉兰 张 野 侯承素 上海市奉贤区奉城医院(上海第九人民医院集团)口腔颌面—头颈肿瘤科 201411
1 病例资料
患者男,60岁,因“右侧耳下区无痛性肿物4个月”到我院治疗,患者4个月前发现右侧耳下区肿物,约“鸽子蛋”大小,无疼痛,无明显增长,无面瘫症状,到上海九院专家门诊就诊,拍摄颌面部MR增强后提示“右腮腺占位,炎性肌纤母细胞瘤?右颈Ⅱ区肿大淋巴结”(见图1)。建议入院手术治疗,我院以“右腮腺区肿瘤”收入院。患者身体健康,无高血压、心脏病、糖尿病等系统疾病,有胆切除史(20年前因胆囊炎),吸烟史(30年,平均每日20支),否认饮酒史,否认家族遗传性疾病,否认肿瘤病史,否认传染病史。查体:患者左右面部对称,唇及口角形态正常,张口度张口型正常,颞下颌关节无弹响及杂音,未触及肿大淋巴结,右侧耳下区可见一肿物,约3.0cm,实性,活动性较差,触诊无疼痛,未触及结节状,无面神经损伤症状,口内卫生较差,有大量牙石及烟斑,舌运动自如,无麻木,前庭沟无肿胀,咽无红肿,扁桃体无肿大,唾液腺导管口分泌正常。入院常规检查:心电图、胸片、肝肾功能、血常规、肺通气,排除手术禁忌证,于2019年11月6日全麻下取病理,提示:“右侧腮腺腺源性上皮恶性肿瘤,中高级别腺癌或导管癌首先考虑”,术中见肿瘤实性,与面神经粘连严重,边界不清晰(见图2b)。与患者家属沟通后,全麻下行右腮腺全叶摘除+根治性颈部淋巴结清扫(切除面神经)。见图2a、2c。
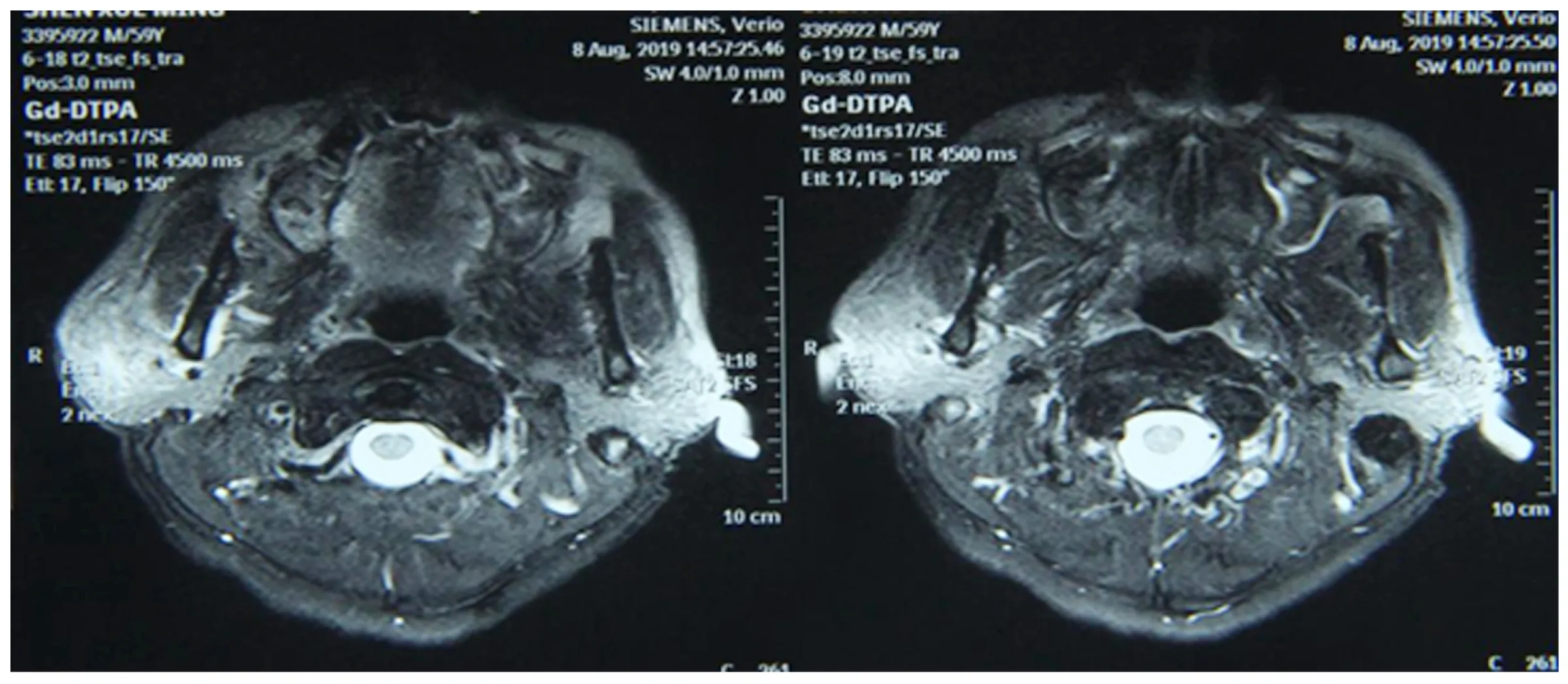
图1 腮腺皮脂腺癌影像学资料
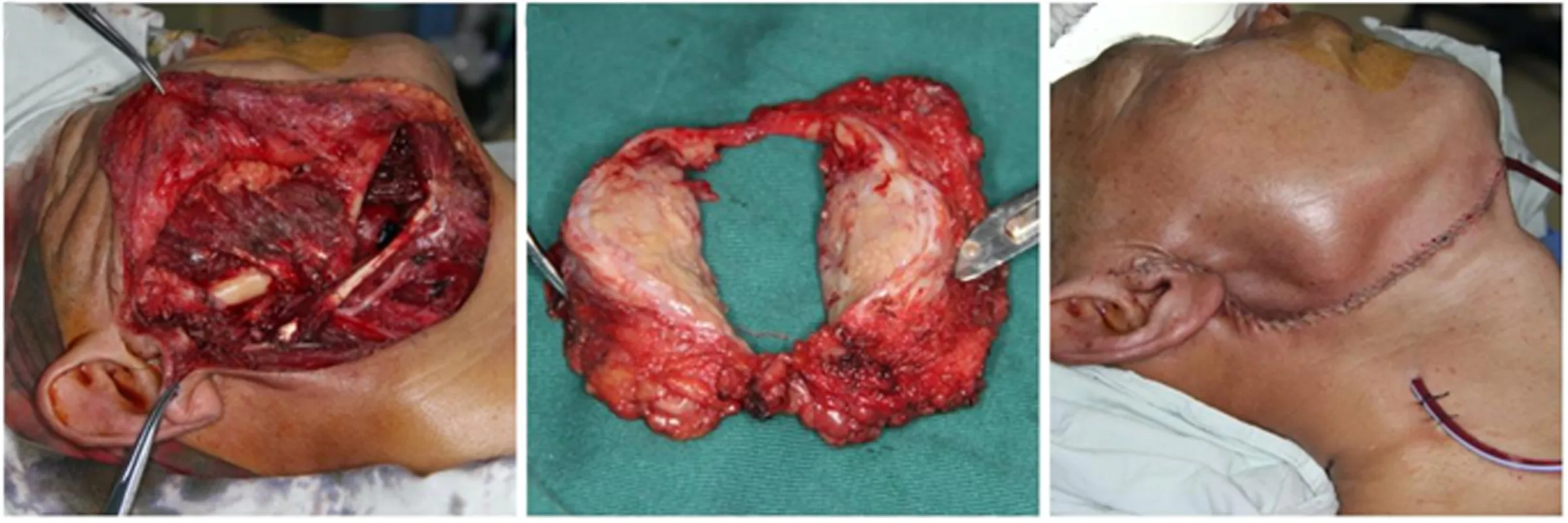
a b 图2 患者临床资料a.患者肿瘤摘除后图片 b.肿瘤图片 c.患者关创后图片
术后病理提示:右腮腺符合皮脂腺癌(高级别),Ⅰ区1/3只、Ⅱ区5/5只、Ⅲ 区2/4只(其中1只侵犯至胞膜外,血管内瘤栓形成,1只为软组织内见肿瘤浸润),Ⅳ2/3只肿瘤转移,免疫组化CKP+(见图3a),CK7+(见图3b),CK11+(见图3c),PGM-1部分+(见图3d),Ki67部分+(见图3e),AR+(见图3f),P63-(见图3g),CK8+(见图3h),病理及免疫组化提示患者预后较差,患者术后出现右侧眼睑闭合不全,鼻唇沟消失,口角歪斜症状,术后愈合良好,9d拆线出院。出院后到总院行放疗。患者放疗30次,计量为56Gy,每3个月随访1次,患者术后及放疗后2年未见复发及转移,预后良好。
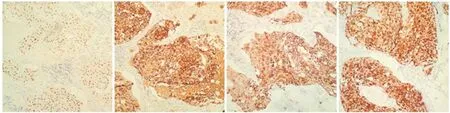
a b c d
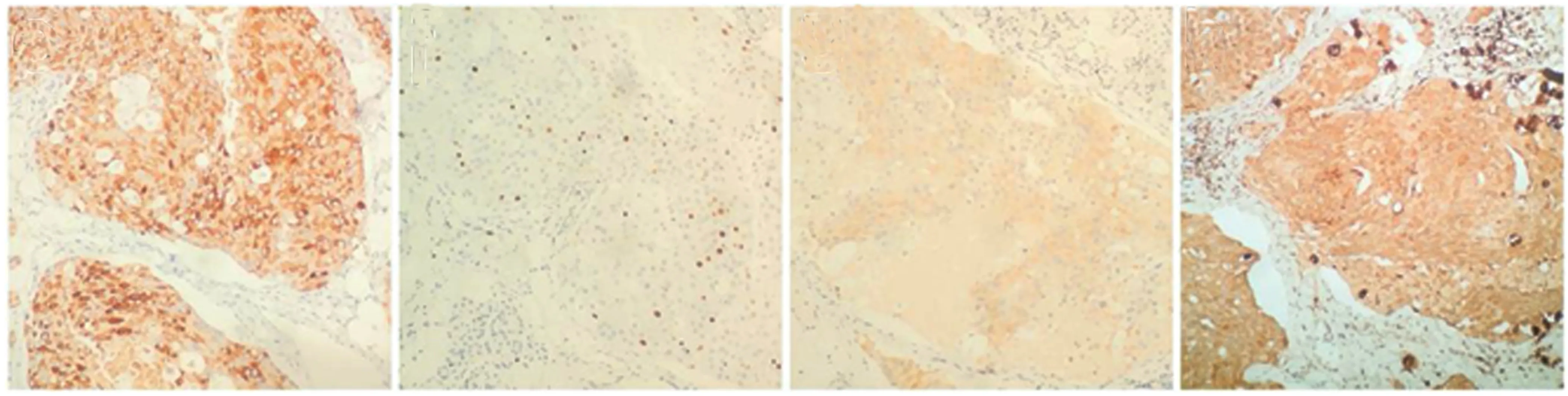
e f g h图3 患者病理资料a.免疫组化CKP+ b.免疫组化CK7+ c.免疫组化CK11+ d.免疫组化PGM-1部分+ e.免疫组化Ki67部分+ f.免疫组化AR+ g.免疫组化P63- h.免疫组化CK8+
2 讨论
皮脂腺癌主要发生在眼睑周围的肿瘤,主要由不同成熟度的皮脂腺细胞组成,呈片状或巢状排列,具有不同程度的细胞多形性、细胞核异型性和侵袭性,病因不明,有研究表明可能与Lef1基因突变相关[1],正常大涎腺有时可检出皮脂腺,但含皮脂腺细胞的涎腺肿瘤很少见。发生于涎腺的皮脂腺癌占所有涎腺肿瘤<0.2%,这些皮脂腺元件似乎起源于腮腺润管及分泌管。免疫组化证据表明,皮质癌起源于多能导管细胞;肿瘤的超微结构和免疫组化观察显示,在一些肿瘤细胞中皮脂腺分化共存。含脂粒的肿瘤细胞常参与腺结构的形成或出现胞浆内腔管,涎腺导管上皮功能标志物乳铁蛋白和分泌成分的免疫组化定位不仅出现在导管形成的肿瘤细胞中,也出现在许多皮脂腺肿瘤细胞中[2]。皮脂腺癌似乎起源于多能导管细胞,可分化为皮脂腺、导管和黏液细胞。其中主要发生于腮腺,其次是颌下腺,舌下腺最少,这可能是因为不同涎腺含皮脂腺的数量不同,10%~42%的腮腺含有皮脂腺,约5%的颌下腺含皮脂腺,舌下腺极少。还有少数报道发生于口腔、头皮、阴茎等。通过查阅文献,目前世界范围内关于腮腺皮脂腺癌的报道共40例[3]。
组织学检查,皮脂腺癌镜下颜色为黄色、棕白色、灰白色、白色至淡粉色。肿瘤常边界清楚或部分包膜,边缘有压迫或局部浸润。细胞多形性和细胞异型性均匀存在,比皮脂腺瘤更普遍[4]。肿瘤细胞可排列成多个大小不一的巢状或片状,细胞核深染,周围有大量透明空泡状的嗜酸性细胞质。细胞多形性和非典型性从轻度到重度不等。常见细胞坏死和纤维化区。在20%以上的肿瘤中观察到神经周围侵犯,而血管侵犯极为罕见[5]。可见罕见的癌细胞和带组织细胞的异物巨细胞,但未见带滤泡或囊下窦的淋巴样组织,皮脂细胞的鉴定是这一实体的关键形态学线索,基质蛋白的缺乏通常见于基底细胞腺瘤和多形性腺瘤。黏液表皮样癌的鳞状成分和杯状细胞在皮脂腺癌中均未见,黏蛋白染色为阴性。皮脂腺癌不表现出腺样囊性癌中所见的筛状生长模式,并且不太可能表现出神经周围侵犯。腮腺皮脂腺分化的其他不常见肿瘤包括皮脂腺瘤,通常边界明显,皮脂腺淋巴结瘤,含有丰富的淋巴细胞,类似于Warthin瘤,皮脂腺淋巴结癌,表现为典型皮脂腺淋巴结瘤的邻近区域[6]。
根据2005年世界卫生组织对涎腺肿瘤的分类,腮腺SC被归类为中度恶性肿瘤。肿瘤的罕见性意味着最佳治疗方法尚未确定[4]。患者常表现为无痛、生长缓慢、无症状肿胀,导致诊断延迟或误诊。在报道的病例中,最大年龄89岁,最小年龄17岁。大多数均行手术治疗+术后放疗,40例患者中有24例手术治疗,但大部分随访时间较少,其中1例术后1个月颅内转移死亡,其中随访时间最长为8年无复发及转移。患者的男女比例17∶22,无明显差异,早期出现面瘫症状较少,仅有5例,远处转移及淋巴结转移亦较少,其中1例肺部转移,2例淋巴结转移,1例颅内转移死亡。本例报道中皮脂腺属于高级别,出现Ⅰ、Ⅱ、Ⅲ、Ⅳ区淋巴结转移,皮脂腺癌可具有侵袭性,可侵犯皮肤、神经、肌肉及腺体[7]。
皮脂腺腺癌有可能是Muir-Torre综合征(MTS)的一部分,MTS临床特点是多发性皮肤肿瘤并发内腔恶性肿瘤。内脏恶性肿瘤有结肠癌、十二指肠癌、子宫内膜癌等。男女均可罹患,以男性为多,发病平均年龄为48岁。呈常染色体显性遗传,目前仅有1例腮腺皮脂腺癌的MTS的报道[8]。
通常,评估腮腺肿瘤的各种检查,如彩超、CT、MRI、穿刺活检、放射性核素唾液腺扫描成像,由于腮腺内出现多种恶性肿瘤,仅凭影像学检查不能作出组织学诊断。由于其罕见,关于其最佳治疗方法的结论是缺乏的。然而,治疗以手术为基础,对低级别和低阶段的癌症进行广泛的手术切除[4-5,7,9-10]。辅助放射治疗被推荐用于更高阶段和更高级别的肿瘤,但在切缘阳性的情况下也是如此。对于有明显细胞异型性或累及面神经的肿瘤,应考虑根治性腮腺切除术和选择性颈清扫术[4-10]。在本例中,术前MRI怀疑为炎性肌纤母细胞瘤,但根据临床特征,肿物活动性较差,笔者认为不能排除恶变可能,术中冰冻确定为恶性肿瘤,因为发现神经与肿瘤粘连。腮腺皮脂腺癌虽为中度恶性肿瘤,但易复发,复发后死亡率高,故在诊断为SC时,笔者认为根治性切除是合适的。
