NLR联合MLR在小儿传染性单核细胞增多症中的诊断价值
2023-08-25徐洋高蕾徐燕
徐洋,高蕾,徐燕
无锡市儿童医院医学检验科,江苏无锡 214023
传染性单核细胞增多症为人体疱疹病毒四型(epstein-barr virus, EBV)感染所致的一种全身免疫性的自限性疾病,好发于学龄前和学龄期儿童[1],临床可表现为中高热、浅表淋巴结肿大、肝脾增高、全身瘙痒,生化检测可见异常淋巴细胞增多[2]。但传染性单核细胞增多症患者多无特异性改变,且临床症状多样,病情相对复杂,误诊、漏诊率高[3]。外周血中性粒细胞与淋巴细胞比值(neutrophil to lymphocyte ratio, NLR)和单核细胞与淋巴细胞比值(monocyte to lymphocyte ratio, MLR)是近年来一种新型的炎症反应标志物,在多种炎症相关疾病的诊断与治疗中具有一定的辅助价值,但目前针对传染性单核细胞增多症患儿,NLR联合MLR水平的变化及其诊断意义的研究尚处于起步阶段。为此本研究选取2021年4月—2022年10月无锡市儿童医院收治的初诊传染性单核细胞增多症患儿40例为观察组,同期本院学龄前儿童实施健康体检明确健康儿童40例为对照组,探讨NLR单独及联合MLR在小儿传染性单核细胞增多症中的诊断价值,现报道如下。
1 资料与方法
1.1 一般资料
选择本院收治的40例初诊传染性单核细胞增多症患儿为观察组,同期本院学龄前儿童实施健康体检明确健康儿童40例为对照组。观察组男23例,女17例;年龄2~8岁,平均(4.5±1.2)岁;起病时间8~48 h,平均(25.8±5.6)h。对照组男24例,女16例;年龄2~8岁,平均(4.4±1.1)岁。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经过无锡市儿童医院医学伦理委员会批准,患儿家属已知情同意。
1.2 纳入与排除标准
纳入标准:诊断传染性单核细胞增多症以2016年中华医学会儿科学分会感染学组标准为依据[4],明确检出异常淋巴细胞,EB病毒抗体阳性,且EB病毒DNA载量高于正常范围;起病时间在48 h以内;患儿监护人精神状况正常。排除标准:合并其他免疫系统疾病;严重心肺肝肾功能障碍;精神疾病;临床资料不完善。
1.3 方法
所有入组者均在入组当日晨起空腹留取肘静脉血送检,同时应用全自动贝克曼DXN 800型生化分析仪进行检测,检测方法为电阻抗法下实施的荧光染色流式细胞术,明确外周血中性粒细胞、单核细胞及淋巴细胞技术,所有结果由3名具有10年以上临床检验工作经验,且具有中级及以上职称的临床检验医师进行相关操作,其均独立判断异型淋巴细胞百分比,所得结果由3位医师结果去平均值。
1.4 观察指标
比较两组单核细胞、中性粒细胞及淋巴细胞水平及其比值,分析NLR及MLR单独及联合诊断儿童传染性单核细胞增多症的意义,计算NLR及MLR单独及联合诊断儿童传染性单核细胞增多症的ROC曲线及AUC面积。
1.5 统计方法
采用SPSS 20.0统计学软件分析数据。符合正态分布的计量资料用(±s)表示,采用t检验;计数资料用例数(n)和率表示。采用受试者工作特征ROC曲线及ROC下面积AUC分析NLR及MLR单独及联合检验诊断儿童传染性单核细胞增多症的效能。P<0.05为差异有统计学意义。
2 结果
2.1 两组单核细胞、中性粒细胞及淋巴细胞水平及其比值比较
观察组中性粒细胞计数低于对照组,淋巴细胞计数和单核细胞计数高于对照组,NLR和MLR比值低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组单核细胞、中性粒细胞及淋巴细胞水平及其比值比较(±s)

表1 两组单核细胞、中性粒细胞及淋巴细胞水平及其比值比较(±s)
组别观察组(n=40)对照组(n=40)t值P值单核细胞(×109/L)0.69±0.08 0.42±0.06 17.076<0.001中性粒细胞(×109/L)9.86±0.22 12.52±1.36 12.211<0.001淋巴细胞(×109/L)4.18±0.18 1.15±0.09 95.224<0.001 NLR 0.26±0.04 1.02±0.08 53.740<0.001 MLR 0.08±0.01 0.16±0.02 22.627<0.001
2.2 NLR及MLR单独及联合检验儿童传染性单核细胞增多症的诊断效能
NLR及MLR单独诊断儿童传染性单核细胞增多症的灵敏度和特异度分别为68.9%,73.5%及70.8%,69.8%,其约登指数均在0.5以内,两者联合诊断儿童传染性单核细胞增多症的灵敏度和特异度则均接近90.0%,约登指数超过0.8。MLR、NLR单独诊断儿童传染性单核细胞增多症的截断值分别为0.08,0.23。见表2,图1。
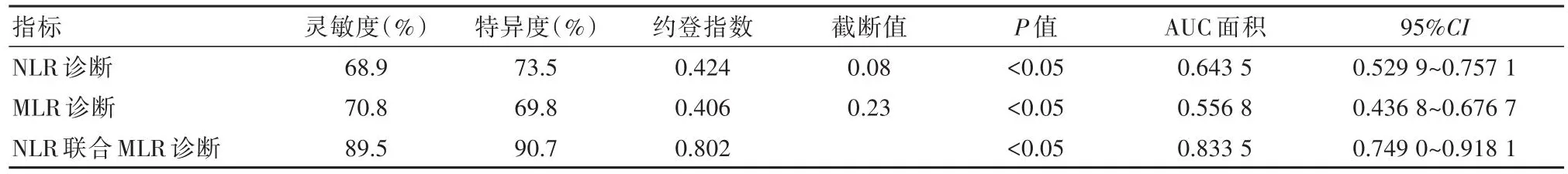
表2 NLR及MLR单独及联合检验儿童传染性单核细胞增多症的诊断效能
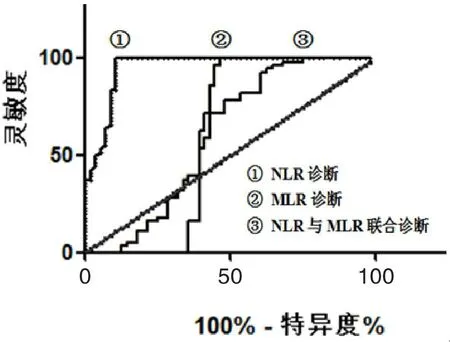
图1 NLR及MLR单独及联合检验诊断儿童传染性单核细胞增多症的ROC曲线
3 讨论
NLR联合MLR为近年临床应用的一种新型炎性评估指标,NLR可在一定程度上反映体内固有免疫系统与适应性免疫系统之间的平衡关系,在机体受到病原微生物感染后,相对白细胞计数增高情况,其NLR值的改变可更敏感地反映机体感染情况,尤其是当机体淋巴细胞消耗过多时机体免疫能力显著降低情况[5-6]。MLR则具有兼顾反应单核细胞计数与淋巴细胞计数的作用[7]。传染性单核细胞增多症如出现NLR水平的降低,则提示体内中性粒细胞水平的减少和(或)淋巴细胞水平的增加,进而出现中性粒细胞介导的细胞趋化及吞噬作用的降低,对及时清除病原微生物存在负面影响[8]。
本研究针对传染性单核细胞增多症患儿体内NLR联合MLR单独或联合诊断的价值研究。比较两组单核细胞、中性粒细胞及淋巴细胞水平及其比值发现,确诊传染性单核细胞增多症患儿的观察组中性粒细胞计数低于对照组,同时淋巴细胞计数和单核细胞计数高于对照组,且观察组NLR和MLR比值均低于对照组。卢丹丹等[9]比较确诊传染性单核细胞增多症患儿与正常体检儿单核细胞、中性粒细胞及淋巴细胞水平及其比值发现,发现单核细胞为(6.4±0.08)×109/L,中性粒细胞为(10.5±1.0)×109/L,淋巴细胞为(3.9±0.1)×109/L,NLR比值为(0.31±0.05),MLR比值为(0.10±0.02),与本研究结果相一致。说明诊断传染性单核细胞增多症患儿,存在显著的NLR和MLR比值降低现象。
另外分析NLR与MLR单独及联合诊断儿童传染性单核细胞增多症的意义提示,NLR及MLR单独诊断儿童传染性单核细胞增多症的灵敏度和特异度,以及约登指数均低于两者联合诊断。而且绘制NLR及MLR单独及联合诊断儿童传染性单核细胞增多症的ROC曲线,并计算AUC面积提示,MLR单独诊断儿童传染性单核细胞增多症的AUC面积(0.556 8)为小于NLR单独诊断儿童传染性单核细胞增多症的AUC面积(0.643 5)小于NLR联合MLR诊断的AUC面积(0.833 5)。房丽云等[10]应用NLR联合MLR诊断儿童传染性单核细胞增多症,提示两者联合诊断的AUC面积为0.869,具有较为理想的诊断价值。说明联合NLR及MLR诊断儿童传染性单核细胞增多症均有更理想的诊断效能。
鉴于小儿人群其体液和细胞免疫功能未完善,部分传染性单核细胞增多症者,可能延迟出现甚至不出现EB病毒抗VC-IgM,进而导致临床诊断的误诊与漏诊。相较于EB病毒特异性抗体而言,NLR联合MLR联合检测,其实施全自动生化仪器检测,计算细胞计数的绝对值,结果稳定可靠[11],减少了其他各种因素造成的白细胞亚型计数的影响[12-14],且检测费用低廉,结果易得,不受主观因素影响[15]。
综上所述,NLR联合MLR检测可为小儿传染性单核细胞增多症的早期诊断提供一定的参考,且具有较高的灵敏度与特异度。
