急性后循环脑梗死血管内支架取栓效果的影响因素分析
2023-08-25常钦达史普坤巩涛
常钦达,史普坤,巩涛
聊城市第三人民医院,山东聊城 252400
急性后循环脑梗死(acute posterior circulation infarction,APCI)是缺血性脑血管疾病中的一种,是椎基底动脉系统的血管闭塞导致的脑组织缺血、缺氧,从而引起神经功能受损[1-2]。治疗APCI的关键是尽快恢复闭塞血管的血流灌注,改善患者预后。血管内支架取栓是临床恢复闭塞血管的有效方法之一,该方法通过介入手术直接取出堵塞血管的血栓,恢复血流灌注[3-4]。取栓效果受到多种因素影响,且APCI会导致脑部整体循环受阻,若患者取栓效果不佳会导致病情发展,神经损伤严重,甚至导致患者残疾或死亡,影响患者预后[5-6]。因此,探究影响血管内支架取栓效果的因素对于降低致残率、病死率,改善APCI患者预后具有积极作用。本研究回顾2020年10月—2023年2月期间聊城市第三人民医院125例行血管内支架取栓治疗的APCI患者的临床资料,对效果进行探究。现报道如下。
1 资料与方法
1.1 一般资料
收集本院收治的125例行血管内支架取栓的APCI患者的临床资料,男性71例,女性54例;年龄35~75岁,平均(62.85±6.09)岁;体质指数(body mass index,BMI)21~26 kg/m2,平均(22.45±1.17)kg/m2;基础疾病史:糖尿病史38例,高血压史52例,心血管疾病史41例;闭塞位置:颈内动脉55例,基底动脉35例,大脑中动脉35例。
1.2 纳入与排除标准
纳入标准:参照《中国后循环缺血的专家共识》[7],患者均确诊为APCI;患者年龄>18岁;影像学证实椎基底动脉闭塞;患者均行血管内支架取栓治疗;发病24 h内送至医院;患者临床资料完整。
排除标准:患有其他脑部疾病;血压超过180/110 mmHg;近期3个月进行过APCI相关治疗者;患有严重感染疾病;患有恶性肿瘤;患者凝血功能障碍;治疗前有任意部位出血;近3个月进行过开颅手术;治疗过程中死亡;预计生存时间<90 d。
1.3 方法
所有患者均行Solitaire支架取栓术,全身麻醉后消毒,根据血管造影明确梗死血管位置,经股动脉置入动脉鞘及引导导管,并注入肝素,在微导丝的引导下将微导管置入闭塞血管远端,并经微导管置入Solitaire支架,根据患者血管情况,反复释放、撤回支架2~3次进行取栓。取栓后将微导管置留于栓塞处末端,以1 mL/min的速度泵入10 mL替罗非班(国药准字H20193063,规格:10 mL:5 mg)。
1.4 观察指标
1.4.1 患者临床资料 记录患者梗死至手术时间及梗死至血管再通时间,评估患者入院时美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分[8],该量表包括意识水平、视野、面瘫、上下肢运动在内的11项内容,13道题目,共42分,分数越高神经受损越严重。根据患者影像学图像,统计患者梗死面积及闭塞位置;根据患者手术情况统计患者取栓次数,颅内出血情况;采用局部软脑膜侧支循环评分[9](regional leptomeningeal collatera,rLMC)结合血管造影结果判断侧支循环情况(rLMC评分共20分,<10分视为侧支循环不良,>10~20分视为侧支循环良好)。采集患者入院时血液进行血常规检查,统计白细胞计数,并采集患者血液,提取上层血清,采用比色法检测患者总胆固醇(total cholesterol,TC),三酰甘油(triglyceride,TG)水平。
1.4.2 支架取栓效果评估 根据患者血管取栓术后血管再通情况进行疗效评估,血管再通采用改良脑梗死溶栓(modified Thrombolysis in Cerebral Infarction score,mTICI)评分标准判断[9],0级:无灌注;1级:极微营的渗透性灌注;2a级:血管区域充盈<1/2;2b级:血管区域充盈≥1/2;3级:完全灌注。2b~3级为血管再通,视为有效,纳入有效组,0~2a级视为无效,纳入无效组。
1.5 统计方法
采用SPSS 20.0统计学软件进行数据分析,符合正态分布的计量资料以(±s)表示,行t检验,计数资料用例(n)和率表示,行χ2检验;采用Logistic回归分析影响APCI患者支架取栓效果的因素,P<0.05为差异有统计学意义。
2 结果
2.1 APCI患者支架取栓疗效
125例患者中71例mTICI 3级,37例2b级,13例2a级,4例1级,共108例支架取栓有效,17例治疗无效,支架取栓有效率为86.40%。
2.2 两组APCI患者基本资料比较
有效组与无效组患者的性别、年龄、BMI、梗死至血管再通时间、糖尿病史、高血压史、心血管疾病史、梗死面积、闭塞位置、合并颅内出血、白细胞计数、收缩压、舒张压、TC、TG水平比较,差异无统计学意义(P>0.05);无效组梗死至手术时间、NIHSS评分、取栓次数与侧支循环不良人数均高于有效组,差异有统计学意义(P<0.05),见表1。
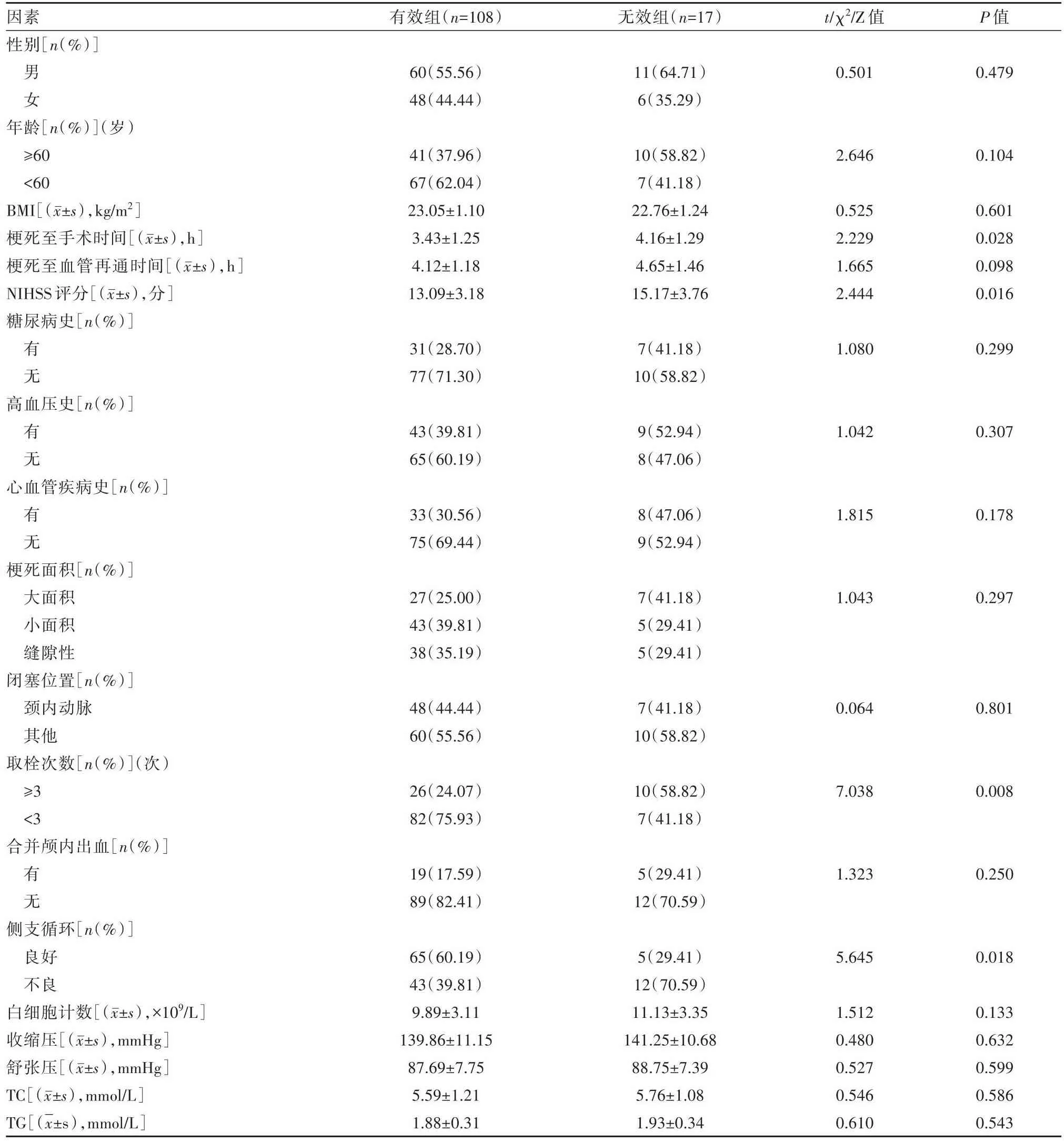
表1 两组APCI患者临床资料比较
2.3 APCI患者支架取栓效果的多因素分析
将分类变量取栓次数(≥3次=1,<3次=0)、侧支循环(不良=1,良好=0)及连续变量梗死至手术时间、NIHSS评分作为自变量,支架取栓效果作为因变量(无效=1、有效=0)纳入多因素Logistic回归分析模型,结果显示梗死至手术时间长、NIHSS评分高、取栓次数≥3次与侧支循环不良是影响APCI患者支架取栓无效的独立危险因素(P<0.05),见表2。

表2 APCI患者支架取栓效果的多因素分析
3 讨论
APCI患者具有较高的致残率和病死率,有效疏通血管,恢复血流是治疗APCI的关键,因此,血管内支架取栓是临床常用的治疗方法之一[10]。本研究中125例患者中108例支架取栓有效,17例治疗无效,治疗有效率为86.40%,提示进行支架取栓的APCI患者中仍有部分取栓效果较差,若能提前了解影响支架取栓效果的因素,提前重视采取干预措施,则能够提高支架取栓治疗效果,降低APCI致残率及病死率。
本研究经Logistic回归分析,梗死至手术时间长、NIHSS评分高、取栓次数≥3次与侧支循环不良是影响APCI患者支架取栓效果的独立危险因素。多数研究发现,有效缩短发病至送诊时间能够改善患者预后,本研究发现患者发病后越早进行手术,支架取栓患者疗效越好,越早进行手术。分析原因为,病灶区域及其周围会随着梗死时间的延长出现脑细胞死亡,造成不可逆的损伤,因此及时进行取栓治疗,能够减少取栓难度,且及时恢复血流灌注对于APCI患者具有积极作用[11]。杨小庆等[12]研究结果显示,急性脑卒中患者取栓治疗预后不良组入院时的NIHSS评分明显高于预后良好组(P<0.05),表明NIHSS对预测急性脑卒中患者机械取栓预后具有一定的参考价值,与本研究结果一致。NIHSS评分包含了主要脑动脉病变可能出现的神经系统检查项目,同时包含精神状态检查、感觉、瞳孔及足底反射项目,患者评分越高,表明患者梗死面积越大,神经功能受损越严重,因此,临床应对入院时NIHSS评分较高的患者给予重视。NIHSS评分还具有高效、简便的优势,对于多项心脑血管疾病的疗效及预后情况均有一定的参考值。数据显示,脑梗死患者闭塞血管再通的概率与取栓次数成反比,随着取栓次数的增加,患者血管内膜受损的风险越高,且临床一般取栓次数应<5次,也是基于对血管损伤的考虑[13-14]。部分患者多次取栓依旧无法恢复血流灌注,表明该患者血管梗死情况严重,可能已发生不可逆转的损伤,因此,临床在取栓治疗过程中应尽量减少取栓次数,以最少的取栓次数尽早使血管再通。
冠状动脉发生狭窄或阻塞时,患者会出现不同程度的侧支循环,通过其他途径向缺血部位进行血液供给。本研究发现取栓疗效好的患者侧支循环良好的患者较多,而取栓疗效较差的患者侧支循环不良的患者较多。李皓楠等[15]研究显示,行动脉取栓术的急性前循环脑梗死患者中,侧支循环良好的患者术后NIHSS评分为(5.01±3.12)分高于侧支循环不良组的(15.14±6.97)(P<0.05)分,提示侧支循环良好患者取栓效果及术后神经功能恢复更好,本研究结果中有效组患者入院时的NIHSS评分为(13.09±3.18)分,高于无效组的(15.17±3.76)分(P<0.05),同时有效组的侧支循环良好人数占比更多,与李皓楠等研究结果相符,均能说明侧支循环评分与临床转归之间具有相关性。分析原因为,良好的侧支循环能够对APCI患者梗死部位进行适当的血液供给,为梗死部位争取更多的治疗时间,减少不可逆神经损伤的发生,使血管得以恢复血流灌注,因此支循环不良会影响取栓效果[16]。
综上所述,梗死至手术时间、NIHSS评分、取栓次数及侧支循环不良情况是影响APCI 患者支架取栓效果的独立危险因素,临床应对上述因素予以重视,以提高支架取栓效果。
