1907 个夫精人工授精周期妊娠结局的女方影响因素分析
2022-11-28郑备红
周 园 郑备红
福建省妇幼保健院生殖医学中心,福建福州 350001
不孕症困扰着全球8%~12%的育龄夫妇[1]。夫精人工授精(artificial insemination by husband,AIH)是治疗不孕症最简便、经济且无创的方法,尤其是对不明原因不孕的夫妇[2]。但相较于其他辅助生殖技术,AIH 妊娠率较低,往往需要重复进行多个周期,反复进行AIH 不仅降低不孕夫妇对助孕成功的期望值,也提高体外受精-胚胎移植(in vitro fertilization-embryo transfer,IVF-ET)、卵胞质内单精子注射(intracytoplasmic sperm injection,ICSI)等其他侵入性辅助生殖技术的比例。因此,如何提高AIH 的成功率是生殖医生关注的重点。关于影响AIH 成功的因素,文献报道包括患者的年龄、授精的时机、周期数、促排卵方式及扳机方式等[3],本研究通过回顾性分析影响AIH 妊娠结局的相关影响因素,以期指导临床实践,改善AIH 的妊娠结局。
1 资料与方法
1.1 研究对象
回顾性纳入2014 年1 月至2019 年10 月于福建省妇幼保健院生殖中心行AIH 的819 对夫妇为研究对象,共1907 个周期。所有研究对象均符合AIH 的适应证:男方因素包括少精子症、弱精子症或畸形精子症及勃起功能障碍、不射精症等,女方因素包括排卵障碍、子宫内膜异位症及不明原因不孕等。纳入标准:①已婚夫妇,未避孕未孕1 年以上;②女方经输卵管碘油造影、子宫输卵管超声造影或宫腔镜证实至少一侧输卵管通畅。排除标准:①女方经输卵管碘油造影、子宫输卵管超声造影或宫腔镜证实双侧输卵管不通;②男方无精子症。本研究经福建省妇幼保健院伦理委员会批准(批件号:2021YJ036),豁免知情同意书。
1.2 研究方法
1.2.1 卵泡监测 根据患者病史及就诊时间,结合患者意愿选择自然周期或促排卵周期。促排卵周期者于月经第5 天起口服来曲唑2.5~5mg 或克罗米芬50~100mg,口服5d 后超声监测卵泡大小,若无优势卵泡,给予肌内注射尿促性腺激素75U(必要时重复使用)直至卵泡直径达18mm。自然周期患者于月经第10~12 天起超声监测卵泡大小及内膜厚度,当优势卵泡直径接近18mm 且黄体生成素(luteinizing hormone,LH)峰出现时,采用人绒毛膜促性腺激素或促性腺激素释放激素激动剂扳机,并实施1 次AIH,排卵后实施第2 次AIH。对早排卵或LH 峰早现者立即给予1 次AIH。
1.2.2 取精及精液处理 所有患者均为AIH,男方采用手淫排精法获得精液,精液处理均采用梯度离心法。
1.2.3 AIH 操作 所有患者均采取宫腔内人工授精。取膀胱截石位,使用COOK 导管插入宫腔,注入0.2~0.5ml 处理后的精液,授精后屈膝休息15min。
1.2.4 确认妊娠及分组 AIH 后2 周测血β-人绒毛膜促性腺激素,阳性者确认妊娠,3~4 周后经阴道超声确认临床妊娠(包括宫内妊娠及宫外妊娠)。确认临床妊娠者纳入妊娠组,未确认妊娠者纳入未妊娠组(包括未孕及生化妊娠)。28 周后活产者纳入活产组,其余均纳入未活产组。所有患者均随访至妊娠中止,观察指标为妊娠数及活产数,并计算妊娠率和活产率。妊娠率=临床妊娠周期数/总周期数×100%;活产率=活产周期数/总周期数×100%。
1.3 统计学方法
采用SPSS 23.0 软件对数据进行统计分析。分类变量以例数(百分率)[n(%)]表示,比较采用χ2检验或Fisher 确切概率法,采用多因素Logistic 回归分析进行模型建立及预后预测。P<0.05 为差异有统计学意义。
2 结果
2.1 一般资料
本研究共纳入819 对夫妇,共进行1907 个AIH周期,女方平均年龄(31.07±4.04)岁,平均不孕年限(3.83±2.31)年,共181 例妊娠,妊娠率9.49%,活产122 例,活产率6.40%。
2.2 不同因素对AIH 妊娠率的影响
妊娠组与未妊娠组比较,女方年龄、不孕年限、优势卵泡直径、授精周期数及AIH 日内膜厚度等比较差异均无统计学意义(P>0.05)。子宫内膜异位症患者的妊娠率显著低于其他因素(P=0.04)。促排卵周期妊娠率显著高于自然周期(P=0.04)。同一周期AIH 2 次的妊娠率显著高于AIH 1 次(P=0.02),见表1。
2.3 不同因素对AIH 活产率的影响
活产组与未活产组比较,女方年龄、不孕年限、优势卵泡直径、授精周期数、助孕方式、AIH 日内膜厚度、AIH 次数等比较差异均无统计学意义(P>0.05)。子宫内膜异位症患者的活产率显著低于其他因素(P=0.03),见表2。
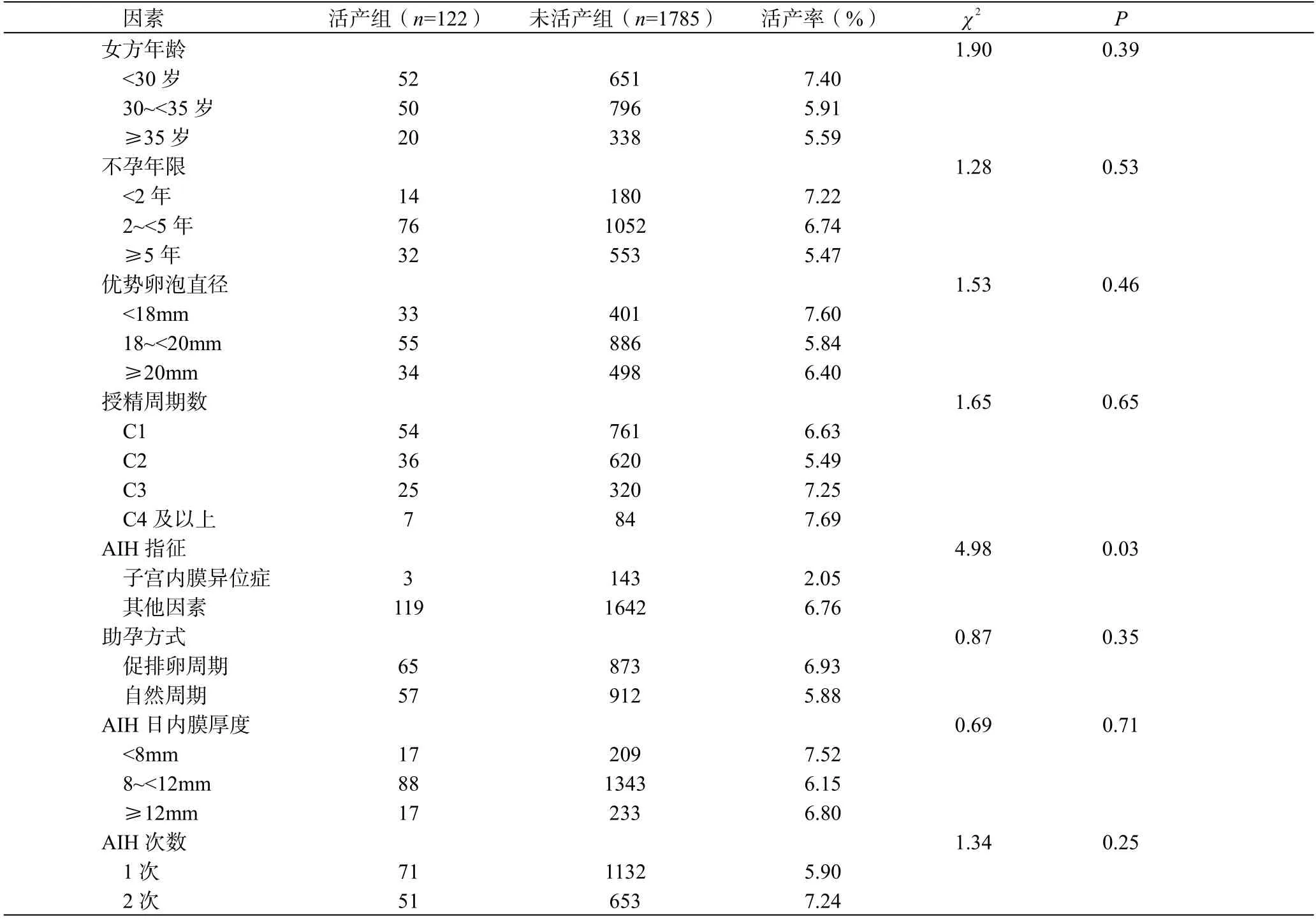
表2 不同因素对AIH 活产率的影响
2.4 多因素Logistic 回归分析及预后预测
将以上有统计学意义的因素纳入多因素Logistic回归分析。赋值如下:年龄(1=<30 岁;2=30~<35岁;3=≥35 岁),AIH 指征(0=其他因素;1=子宫内膜异位症),授精周期数(1=C1,2=C2,3=C3,4=C4及以上),助孕方式(0=自然周期;1=促排卵周期),优势卵泡直径(1=<18mm;2=18~<20mm;3=≥20mm),AIH 日内膜厚度(1=<8mm;2=8~<12mm;3=≥12mm),AIH 次数(1=1 次;2=2 次)。结果显示,子宫内膜异位症是影响AIH 活产率的主要危险因素,见图1、2。

图1 影响AIH 妊娠率的多因素Logistic 回归分析
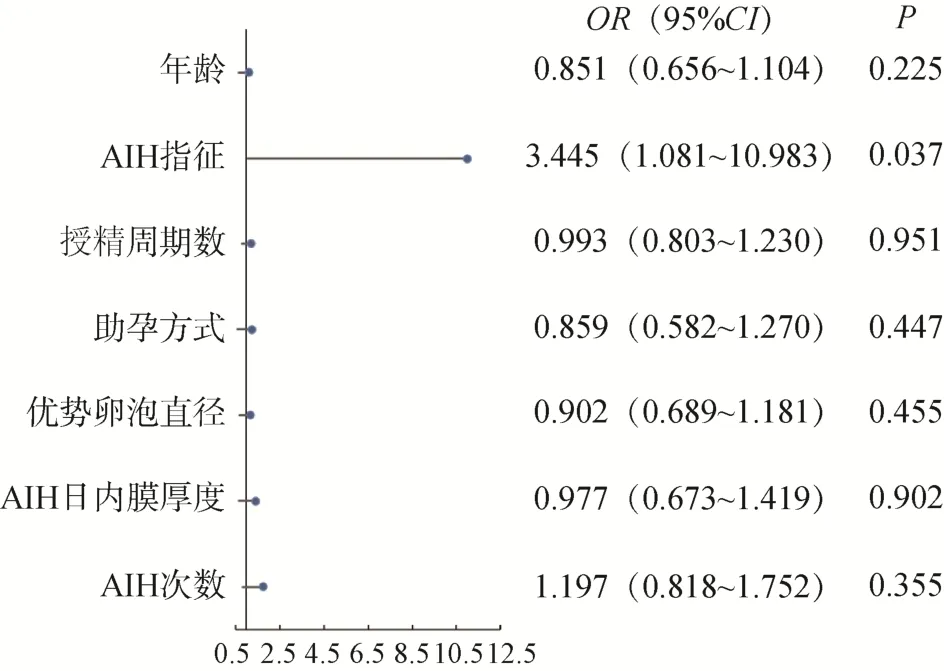
图2 影响AIH 活产率的多因素Logistic 回归分析
3 讨论
子宫内膜异位症引起的炎症、免疫紊乱会对输卵管功能、卵母细胞质量、精子获能、受精过程、子宫内膜容受性和胚胎着床等方面产生负面影响,是导致女性不孕的常见原因[4]。研究显示,对子宫内膜异位症引起的不孕,采取AIH 进行助孕是有效的[5,6]。
本研究结果显示,较其他不孕因素而言,因子宫内膜异位症行AIH 助孕者,其妊娠率、活产率均较低。多因素Logistic 回归分析证实子宫内膜异位症是影响AIH 活产率的主要危险因素。本研究纳入的研究对象包括未手术和已手术的子宫内膜异位症合并不孕症患者,Keresztúri 等[7]指出子宫内膜异位症患者手术后行控制性超促排卵结合AIH 其妊娠率明显增高。但也有学者指出,对轻度的子宫内膜异位症,采取手术治疗可提高生育力,但对子宫内膜异位症患者采取AIH 的方式助孕并无获益[8]。因此,笔者认为对子宫内膜异位症合并不孕的女性,可在手术后尝试1~2 个周期人工授精,同时做好IVF 或ICSI 准备,若未孕,尽快行辅助生殖技术助孕。
对伴有排卵障碍的不孕女性,如多囊卵巢综合征等,在AIH 周期进行诱导排卵治疗是安全有效的。Sicchieri 等[9]认为,对不明原因不孕的女性,诱导排卵较自然周期而言,可获得更高的累计活产率。本研究也得出相似结论,与自然周期相比,促排卵周期AIH 后的妊娠率明显增高,Logistic 回归分析虽然未证实促排卵是影响AIH 妊娠率的主要因素,但可认为自然周期是妊娠率的非促进因素。这可能与促排卵可获得更多的优势卵泡有关。但AIH 周期中采取卵巢刺激可能会增加多胎妊娠率及先天畸形的风险。综上,笔者认为对排卵障碍的女性而言,为提高妊娠率及活产率,AIH 周期中可采取卵巢刺激诱导排卵。如排卵正常,因促排卵相关安全性问题尚未明确,因此应尽可能采用自然周期AIH,如多周期未孕,可根据患者意愿选择药物诱导排卵。
对于同一AIH 周期的授精次数是否影响妊娠结局,文献报道结论不一。大部分研究认为,同一周期2 次授精的妊娠率高于单次授精。但Cohlen 等[10]通过对大量随机对照研究及系统回顾的复习得出结论,对不明原因不孕或男性因素不孕的情况,没有足够证据表明在同一周期行2 次AIH 比1 次的妊娠率更高。且反复授精可能会增加介质(如授精导管)等刺激内膜的概率,从而影响妊娠结局[11]。本研究认为2 次授精的妊娠率高于单次授精。排卵发生在LH 峰出现后34~36h,精子在宫腔内存活时间约72h,且随着时间推移授精能力逐渐降低,12h 内是授精的最佳时机,因此,真正授精的时机较难把握,理论上2 次授精覆盖的时间更长,妊娠概率更大,但相关研究结论差异较大,笔者认为对授精24h 后尚未排卵者,可采用双次授精增加妊娠率,但就活产率而言,本中心数据未得出阳性结论,有待数据进一步完善后明确。
高龄女性染色体配对、重组发生异常,粘连蛋白异常,端粒长度减少,这些因素共同导致卵母细胞质量下降,从而引起不孕或胎儿先天畸形[12]。大部分研究认为随着女方年龄增大,AIH 妊娠率逐渐降低[13-15]。本研究结果显示,低龄女性(<35 岁)活产率高于高龄妇女(≥35 岁),但比较差异无统计学意义。这可能与行AIH 的高龄女性例数较少有关。笔者认为,对高龄不孕女性,若AIH 失败1~2 次,应尽快采取其他辅助生殖技术手段助孕。
关于卵泡直径、内膜厚度与妊娠结局的关系,不同文献报道虽有差异,但大部分认为优势卵泡直径集中在16~20mm 的AIH 妊娠率最高[16,17]。有学者指出,优势卵泡直径在16mm 以上,内膜厚度在7mm以上者,行AIH 妊娠成功的概率最高[18]。本研究得出优势卵泡直径、AIH 日内膜厚度与妊娠结局无统计学上的关联,这可能与严格把控行AIH 的临床指征及研究分组设计有关。通常认为卵泡直径>18mm 为成熟卵泡,但临床上对成熟卵泡的判断需结合阴道超声结果、LH 峰值及月经周期情况,因此,实际操作中扳机日卵泡直径波动于15~25mm,本研究妊娠者卵泡直径在16~25mm,分布较广,得出结论并无统计学意义,与文献报道有差异,有待于进一步研究证实。对内膜厚度与妊娠结局之间的关系,目前普遍认为超声监测内膜形态及厚度能够准确评估内膜容受性,并预测妊娠结局。排卵前子宫内膜厚度10.5~13.9mm 的临床妊娠率最高[19],但另有Meta 分析认为,内膜厚度与妊娠结局之间并无明确关联[20]。内膜过薄或过厚都将影响内膜容受性,从而影响胚胎着床。但目前对内膜厚薄的定义尚未形成统一标准,有研究认为内膜小于6~8mm 为内膜过薄[21]。本研究纳入的AIH 周期,排卵日内膜厚度在5.0~16.5mm,内膜厚度<7mm 者,均未妊娠。笔者认为,在监测卵泡发育过程中,应同时评估内膜厚度及形态,避免排卵日内膜过薄的情况,对内膜厚度<7mm 者,建议取消本次AIH 周期。
AIH 是治疗不孕症最简便、经济的方法,在临床上广泛使用。影响AIH 妊娠结局的因素较多,本研究认为子宫内膜异位症是影响AIH 妊娠率的主要因素,对合并子宫内膜异位症的不孕患者,直接进行AIH 不是最佳选择,可考虑手术后短时间内尝试1~2 个周期AIH,并同时做好IVF 或ICSI 的准备。药物诱导排卵可提高AIH 的妊娠率,但安全性问题有待商榷,建议有排卵障碍的患者采用促排卵周期AIH,排卵正常者行自然周期AIH。AIH 后24h 未排卵者,可再次AIH 以提高妊娠率。
本研究还存在一定的局限性,首先,纳入分析的影响因素未包括男方因素,部分涉及男方因素的研究认为AIH 的妊娠结局与精子的浓度、前向运动能力、形态、DNA 碎片等有关[22-24]。行AIH 的患者,其丈夫精液质量差异较大,这可能导致研究结论有一定的偏倚,今后将与男科医生合作,将男方因素纳入分析,以完善研究设计。另外,关于AIH 后的黄体支持,相关报道认为黄体支持可提高妊娠率及活产率[25,26],本中心绝大部分AIH 病例均已采用黄体支持,因此未将该因素纳入分析,今后对不同药物进行黄体支持的疗效方面,可做进一步研究。
